Introducción a los Cuidados Paliativos Pediátricos
A pesar de los avances médicos en las últimas décadas, un grupo significativo de niños, adolescentes y adultos jóvenes continúan enfrentando enfermedades graves que, en última instancia, pueden llevar al fallecimiento. Estos pacientes presentan un desafío único para los profesionales de la salud, planteando interrogantes clínicas y éticas en su manejo. En el caso particular de los adolescentes, la enfermedad impacta profundamente su desarrollo como individuos, afectando sus esferas física, social, psicológica y espiritual. En estas circunstancias, la implementación de un enfoque de cuidados paliativos puede ser fundamental para disminuir el sufrimiento asociado a la enfermedad.
La Organización Mundial de la Salud (OMS) define los cuidados paliativos como la atención activa e integral dirigida a pacientes de todas las edades con enfermedades graves, especialmente en etapas avanzadas, con el objetivo de mejorar su calidad de vida, la de sus familias y cuidadores, siempre respetando la dignidad de la persona. En España, se estima que entre 11.000 y 15.000 pacientes menores de 20 años podrían beneficiarse de estos cuidados, una cifra que investigaciones más recientes sugieren podría ser incluso mayor. En los últimos años, se ha observado un desarrollo incipiente de recursos asistenciales dedicados a los cuidados paliativos pediátricos en diversas regiones de España.
Las enfermedades que presentan los pacientes con necesidades paliativas son muy diversas. Una clasificación propuesta por la Association of Children's Hospices (ACT) del Reino Unido, y adaptada en España, agrupa estas enfermedades según su trayectoria clínica previsible. Esta clasificación incluye pacientes con situaciones agudas amenazantes para la vida y un grupo perinatal, dadas sus características específicas.
Identificación del Momento de Inicio de los Cuidados Paliativos
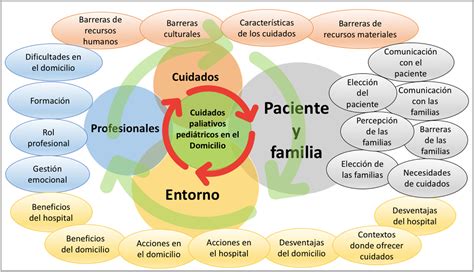
Una pregunta clave para los profesionales es determinar cuándo un paciente debe comenzar a recibir seguimiento por parte de los cuidados paliativos. La OMS recomienda que los cuidados paliativos pediátricos se inicien "en el momento del diagnóstico de la enfermedad, independientemente de que el niño reciba tratamiento dirigido a la enfermedad". Este enfoque promueve la integración precoz de la atención paliativa, buscando maximizar los beneficios para el paciente, como el control de síntomas, la toma de decisiones informadas y la atención integral, incluso cuando la curación es una posibilidad. Además, se fomenta el establecimiento progresivo de una relación de confianza entre el paciente, su familia y el equipo de cuidados paliativos, especialmente si la perspectiva de curación se desvanece.
Se buscan modelos que permitan la integración gradual de intervenciones "paliativas" y "curativas". A medida que la trayectoria del paciente evoluciona, la atención paliativa puede requerir diferentes intensidades de recursos. Si bien un equipo especialista abordará las necesidades más complejas, otros profesionales con competencias básicas en cuidados paliativos pueden atender otras demandas.
Niveles de Atención en Cuidados Paliativos
Se distinguen tres niveles de atención:
- Primer nivel: Enfoque paliativo. Implica atender las necesidades del paciente aceptando la posibilidad del fallecimiento como un evento vital, sin privarle de lo necesario para su bienestar. Este nivel debe ser proporcionado por todos los profesionales que atienden a estos pacientes.
- Segundo nivel: Atendido por especialidades donde la muerte es un evento relativamente frecuente, como Cuidados Intensivos Pediátricos y Neonatales, Oncología y Neurología. Se aplica a pacientes con un mayor nivel de complejidad.
- Tercer nivel: Atención paliativa pediátrica especializada. Se dirige a pacientes cuya complejidad clínica, personal, familiar o social lo requiere. El momento en que un paciente requiere atención especializada paliativa se denomina Punto de Inflexión.
Toma de Decisiones y Dilemas Éticos
Las situaciones que enfrentan los pacientes con enfermedades graves son complejas y a menudo implican decisiones difíciles para los profesionales, tanto desde el punto de vista clínico como ético. En casos de especial complejidad, una deliberación en equipo puede facilitar una toma de decisiones colegiada. Antes de abordar un dilema ético, es crucial resolver adecuadamente el dilema clínico presente. Un diagnóstico preciso y el conocimiento de las opciones disponibles son fundamentales para un juicio adecuado.
La medida terapéutica concreta debe supeditarse a un objetivo terapéutico que atienda al bien del paciente en cada momento. Ante una enfermedad deteriorante, los objetivos realistas cambian con el tiempo, obligando a redefinir metas. Por ejemplo, el objetivo inicial de curar puede evolucionar hacia la preservación de la salud y, posteriormente, a paliar las consecuencias de la mala salud. La gestión de la salud, aunque importante, no es el único factor a considerar en la definición del bien del paciente. Las aspiraciones, necesidades y vínculos particulares de cada paciente también definen lo que es bueno para él. Elegir un curso de acción sobre otro implica priorizar un objetivo y la búsqueda de un bien, a veces sacrificando otros que pueden no ser compatibles. El objetivo no debe ser una decisión "cierta" o "falsa", sino más bien una decisión prudente.
El Caso de Andrea: Un Ejemplo de Transición al Manejo Paliativo
El diagnóstico de una enfermedad metastásica en Andrea, a pesar de haber completado el tratamiento, marca un posible Punto de Inflexión. Sería recomendable que su oncólogo y el equipo de cuidados paliativos discutieran las opciones y objetivos. Si no existe posibilidad curativa, insistir en un tratamiento intensivo podría ser fútil y las cargas del tratamiento podrían interferir negativamente en otras aspiraciones de Andrea. En este caso, se indicaría un seguimiento específico paliativo. La quimioterapia paliativa, destinada a frenar la evolución de la enfermedad, puede tener sentido si contribuye a mantener una buena situación basal. La radioterapia sobre lesiones óseas dolorosas también puede ser beneficiosa. Es esencial valorar el balance riesgo/beneficio de cada intervención.
Inicialmente clasificada en el grupo 1a (enfermedad que limita la vida con tratamiento curativo posible), la presencia de metástasis pulmonares sitúa a Andrea en el grupo 4b (enfermedad incurable de evolución progresiva). Tras explicarle a Andrea y a su familia la situación clínica, se decide iniciar quimioterapia paliativa con ciclofosfamida. Se les informa sobre la posibilidad de recibir atención paliativa específica. El rechazo inicial de Andrea y su madre al término "paliativo" es una experiencia común, a menudo asociada a la idea de "terminalidad", descuidando el beneficio de mejorar la calidad de vida en cualquier etapa de la enfermedad. El equipo de paliativos, al contactar con Andrea, adapta el ritmo de comunicación y toma de decisiones para construir una relación de confianza y atender sus necesidades.
El Rol del Equipo Multidisciplinar en Cuidados Paliativos
Los cuidados paliativos pediátricos son proporcionados por un equipo interdisciplinar que típicamente incluye personal de medicina, enfermería, psicología y trabajo social. El primer contacto suele ser con el médico, quien realiza una valoración global de las esferas física, psicológica, social y espiritual del paciente para luego abordar estas áreas con el resto del equipo. Es fundamental tener en cuenta los problemas que pueden surgir a lo largo de la evolución de la enfermedad, como el posible aumento del dolor y la disnea debido a metástasis pulmonares.
La valoración de los problemas clínicos se basa en la historia clínica y la exploración física, considerando los síntomas y posibles complicaciones futuras. En adolescentes, el abordaje de los problemas psicológicos puede ser complejo. Es importante fomentar su participación activa en la toma de decisiones y respetar su proceso de adquisición de autonomía e individualidad. La presencia de síntomas ansiosos o depresivos es frecuente y puede afectar su capacidad de decisión. En cuanto a los problemas sociales, se evalúa la red de apoyo del paciente, incluyendo su entorno familiar y social.

Manejo de Síntomas Comunes en Cuidados Paliativos Pediátricos
El control de síntomas es una de las áreas más importantes y demandantes de los cuidados paliativos. La evaluación exhaustiva del número y magnitud de los síntomas, así como su impacto en la calidad de vida, permite priorizar las intervenciones.
Síntomas Respiratorios
- Disnea: Sensación desagradable de dificultad respiratoria.
- Tos: Comúnmente causada por infecciones, aspiración, reflujo gastrointestinal o enfermedad maligna.
- Hemoptisis: Expectoración de sangre proveniente del árbol bronquial o pulmón.
- Secreciones retenidas: Acumulación de secreciones en la vía aérea superior, que puede causar ruidos respiratorios audibles, especialmente a medida que la conciencia y la capacidad de deglución disminuyen.
Síntomas Gastrointestinales
- Anorexia: Incapacidad del paciente para comer normalmente.
- Estreñimiento: Disminución del patrón habitual de defecación o dificultad para evacuar las heces.
- Diarrea: Aumento del número de deposiciones, que puede llevar a deshidratación, fallo renal, desequilibrios hidroelectrolíticos y pérdida de la integridad cutánea.
- Náuseas y vómitos: Sensación de malestar gástrico y expulsión del contenido gástrico. Es crucial identificar y tratar la causa desencadenante.
Síntomas Urinarios
- Tenesmo urinario: Deseos constantes de orinar, a menudo en forma de goteo.
- Espasmo vesical: Dolor intenso a nivel suprapúbico, discontinuo, debido a espasmos del músculo detrusor de la vejiga.
- Uropatía obstructiva.
- Retención urinaria: Detención del flujo de orina.
- Hematuria: Presencia de hematíes en la orina.
Síntomas Neurológicos
Los síntomas neurológicos pueden afectar significativamente la calidad de vida y generar angustia. La carga de estos síntomas puede ser alta, especialmente en niños con afecciones neurodegenerativas.
- Agitación/irritabilidad: Estado de ansiedad o agitación nerviosa que puede manifestarse con síntomas psicológicos (ansiedad, enojo), físicos (inquietud, llanto) y cambios autonómicos (taquicardia, taquipnea).
- Espasticidad: Resistencia del tono muscular que aumenta con la velocidad, asociada a hiperreflexia, espasmos musculares y pérdida del control motor.
- Crisis convulsivas: Indicativo de enfermedad del sistema nervioso central (SNC) y fuente de estrés para pacientes y familias.
Manejo del Dolor en Cuidados Paliativos Pediátricos
El dolor es a menudo el síntoma más frecuente y de mayor impacto en pacientes pediátricos en cuidados paliativos. Un diagnóstico tardío, la subestimación del dolor o el miedo a la adicción a opioides son factores que contribuyen a un control subóptimo. La valoración sistemática del dolor es esencial.
Es crucial identificar el mecanismo del dolor, ya que un paciente puede experimentar diferentes tipos de dolor simultáneamente (neuropático, nociceptivo, iatrogénico, postoperatorio, etc.). La evaluación del dolor varía según la edad:
- Menos de 3 años: Se utilizan la expresión facial y la escala de Susan-Givens-Bell, que combina datos objetivos y subjetivos.
- De 3 a 6 años: Escalas de rostros.
- De 6 a 12 años: Escalas numéricas y la escala analógica visual (EVA).
- Más de 12 años: Escala verbal.
En pacientes con necesidades paliativas complejas, se pueden emplear diversas medidas, como cambios en la dieta, hidratación, técnicas de higiene bucal adaptadas, enjuagues sin alcohol, agentes antisépticos, lubricación labial, y en casos de afectaciones de tejidos duros, odontología de mínima invasión y materiales remineralizantes, además del uso de analgésicos.
La Vía Oral y Subcutánea en Cuidados Paliativos
La vía de elección para administrar analgesia y anticonvulsivantes en cuidados paliativos es la oral, siempre que sea posible. Para el manejo del dolor severo o cuando la vía oral no es factible, la vía subcutánea se presenta como una alternativa eficaz, especialmente en el contexto de cuidados paliativos, permitiendo la administración de fármacos para el control del dolor y otros síntomas.
Webinar sobre la Vía Subcutánea en Cuidados Paliativos
Cuidados de la Cavidad Oral en Pacientes Oncológicos Pediátricos
Los problemas orales son complicaciones comunes en pacientes oncológicos, especialmente en etapas terminales. El estomatólogo pediatra juega un papel crucial en el equipo de cuidados paliativos, abordando factores que pueden desencadenar dolor, infección o hemorragia.
Las intervenciones del estomatólogo buscan restaurar funciones bucales básicas (masticación, fonación, deglución), mejorar la calidad de vida controlando procesos dolorosos, hemorrágicos e infecciosos, y promover una buena higiene oral.
Manejo de Problemas Orales Específicos
- Infección: Determinación de la causa y valoración del riesgo/beneficio del tratamiento, que puede ser radical (extracción) o paliativo (drenaje de abscesos, antibióticos, antifúngicos).
- Hemorragia: Identificación de la causa y localización. Evaluación de estudios de laboratorio y estado general del paciente. Métodos locales incluyen medios físicos fríos y agentes hemostáticos.
En el caso clínico de un niño de 6 años con leucemia aguda linfoblástica en fase terminal, se abordaron problemas como sangrado gingival, exfoliación dental y lesiones necróticas en el paladar, probablemente por aspergilosis. Se realizó hemostasia local con subsalicilato de bismuto y se mantuvieron medidas de hidratación y humectación. El paciente recibió soporte antifúngico sistémico y, posteriormente, sedación, oxígeno y morfina, falleciendo en las horas siguientes, con apoyo emocional para el familiar.
Radioterapia Paliativa en Pediatría Oncológica
La radioterapia puede ser un tratamiento paliativo eficaz en la patología oncológica pediátrica, especialmente para controlar síntomas y mejorar la calidad de vida. Se considera en casos de recidivas tumorales locales, metástasis a distancia y urgencias oncológicas.
Indicaciones de la Radioterapia Paliativa
- Recidivas locales: En tumores como neuroblastoma, rabdomiosarcoma, o tumores del sistema nervioso central, cuando el efecto masa produce dolor, sangrado, obstrucción o síntomas neurológicos y el tratamiento quirúrgico se descarta o no es efectivo.
- Metástasis sintomáticas: Una de las indicaciones más claras, especialmente en neuroblastoma y sarcoma de Ewing, donde la radioterapia puede controlar la sintomatología producida por metástasis óseas o viscerales.
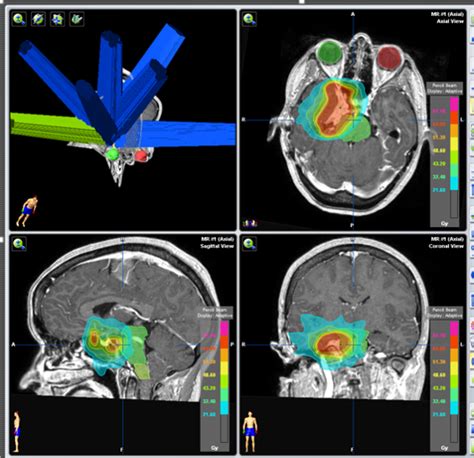
- Metástasis cerebrales: La radioterapia holocraneal puede controlar síntomas como cefalea, náuseas, vómitos y mejorar el nivel de conciencia.
En un caso clínico, un niño de 10 años con neuroblastoma estadio IV presentó una metástasis cerebral única. Tras instaurar tratamiento de soporte y medidas antiedema ineficaces, se inició radioterapia urgente holocraneal, logrando una buena respuesta con mejoría del nivel de conciencia y desaparición de síntomas gastrointestinales y cefalea.
tags: #casos #clinicos #de #cuidados #paliativos #pediatricos