Este artículo explora casos clínicos de adultos mayores, tanto en el ámbito domiciliario como en residencias, destacando la importancia de una atención de enfermería integral y el uso de herramientas de valoración estandarizadas para optimizar su bienestar y funcionalidad.
Caso Clínico 1: Paciente de 90 Años Inmovilizada en Domicilio
El primer caso clínico aborda la situación de una paciente de 90 años, viuda y madre de un hijo, que vive con su hermana en una vivienda con barreras arquitectónicas. Estas barreras, como unas escaleras para entrar al portal, acrecientan su estado de inmovilidad. La paciente no camina desde hace dos años y depende completamente de terceros para las actividades básicas de la vida diaria (ABVD). Su manejo se realiza mediante visitas domiciliarias programadas de enfermería.
Contexto Social y de Cuidados
- La paciente tiene la ley de dependencia aprobada, con una ayuda diaria de 2 horas por las tardes.
- Además, han decidido contratar una cuidadora formal durante cuatro horas diarias todas las mañanas.
- Desde hace dos años no camina, lo cual la convierte, entre otros factores, en una gran dependiente para las ABVD.
- No presenta alergias, no fuma, no bebe alcohol ni toma tóxicos, y no sigue una dieta específica.
Valoración Inicial de Enfermería (Modelo de Virginia Henderson)
La valoración inicial de enfermería, basada en el modelo de necesidades básicas de Virginia Henderson, reveló múltiples alteraciones:
- Alimentación/nutrición: Dificultad para masticar, deglutir y beber. Lo que come tiene que ser en puré o alimentos como yogur. Los líquidos los bebe con pajita. La alimentación es inadecuada porque es bastante insuficiente, debido a los horarios de los cuidadores.
- Eliminación: Presenta incontinencia doble (urinaria y fecal).
- Movilidad: Inmovilizada, no camina desde hace dos años.
- Comunicación y Cognición: Responde a preguntas y estímulos, pero no suele hablar mucho debido a su estado y a su falta de interés por la poca actividad que presenta. Se encuentra desorientada en tiempo y persona.
Diagnósticos de Enfermería y Herramientas de Valoración
Los diagnósticos de enfermería incluyen:
- Incontinencia urinaria total (00021): Estado en que el individuo presenta una pérdida de orina continua e impredecible, manifestada por incontinencia que no responde al tratamiento y nicturia.
- Deterioro de la integridad cutánea (00085): Estado en que el individuo experimenta una lesión de las membranas mucosas o corneales, integumentaria o del tejido subcutáneo.
- Riesgo de caídas (00038): Aumento de la susceptibilidad a las caídas que pueden causar daño físico.
Para una valoración objetiva, se utilizan escalas estandarizadas:
- Escala de Norton (Valoración del riesgo de úlceras por decúbito): Mide 5 parámetros. Si la puntuación es menor o igual a 8, presenta alto riesgo de UPP; entre 8 y 12, riesgo moderado; y mayor o igual a 12, bajo riesgo. Es importante porque el 95% de las UPP se pueden prevenir.
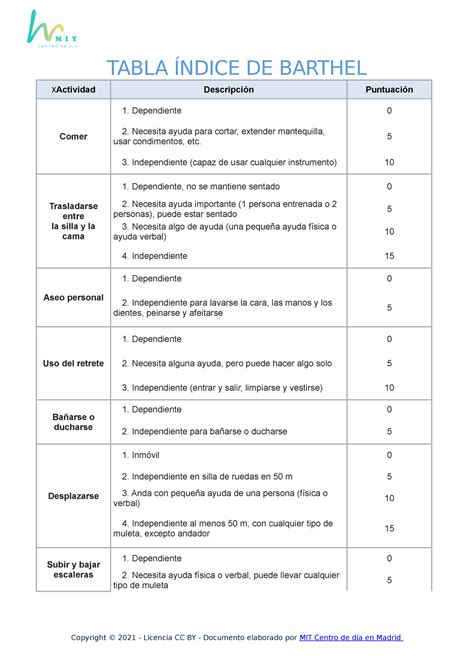
- Índice de Barthel (Valoración de la discapacidad física): Mide el grado de dependencia en actividades básicas de la vida diaria. Si la puntuación es 100, es independiente; entre 91 y 99, dependiente escaso; entre 61 y 90, dependiente moderado; entre 21 y 60, dependiente severo; y entre 0 y 20, dependiente total.
- Escala de Pfeiffer (Valoración de deterioro cognitivo): Se emplea para la detección de problemas neurocognitivos. Mide la orientación, información, memoria y cálculo simple. Si comete 1 o 2 errores, no tiene deterioro; de 3 a 4, deterioro leve; entre 5 y 7, deterioro moderado; y más de 7 errores, deterioro severo.
Intervenciones de Enfermería y Educación Sanitaria
Las intervenciones están orientadas a mejorar la integridad tisular, prevenir caídas y manejar las heridas. En cuanto a los procedimientos terapéuticos, se realiza la cura de una UPP localizada en la zona del trocánter derecho y otra en la zona sacra. Ambas heridas ocupan una superficie aproximada de 2 cm cuadrados, presentan tejido de granulación en su lecho y se observa presencia de fibrina. Se utiliza ropa interior normal para proteger la piel debido a la incontinencia doble.
Prevención y Manejo de Úlceras por Presión (UPP)
- Se debe realizar una evaluación del riesgo mediante la escala Norton.
- Es crucial informar a los cuidadores sobre la importancia de los cambios posturales cada hora para prevenir la presión continua.
- Para prevenirlas, se aconseja el uso de colchones antiescaras o apósitos de gomaespuma en los talones para evitar la presión continuada en esta zona cuando el paciente se encuentra en situación de cama.
Manejo del Paciente Inmovilizado
Se debe educar a las cuidadoras con respecto a la importancia de los cambios y la higiene postural de la paciente, evitando así no solo la aparición de las UPP, sino también dolores articulares provocados por la rigidez y el desuso de las articulaciones.
Técnicas de movilización de pacientes
Discusión del Caso
El manejo de pacientes inmovilizados en el entorno domiciliario, como se observa en este caso, requiere un enfoque integral y personalizado que aborde tanto las necesidades físicas como emocionales. Las evaluaciones sistemáticas mediante herramientas clinimétricas son esenciales para identificar riesgos y planificar intervenciones adecuadas. Las intervenciones de enfermería deben centrarse en la prevención de úlceras por presión, la gestión de la incontinencia y la minimización del riesgo de caídas. El tratamiento de las UPP existentes y la educación sanitaria a los cuidadores son componentes críticos para mejorar la condición de la paciente.
Caso Clínico 2: Paciente Geriátrico con Múltiples Comorbilidades y Bacteriemia
Este caso presenta a un varón de 84 años, previamente independiente, que acude al hospital tras una caída en su domicilio, desencadenando una serie de eventos que culminan en un diagnóstico complejo.
Antecedentes y Eventos Clave
- Antecedentes médicos: Hipertensión arterial, dislipemia, fibrilación auricular crónica, insuficiencia cardiaca con fracción de eyección preservada, enfermedad pulmonar obstructiva crónica (EPOC), anemia crónica, cáncer de próstata tratado.
- Medicación habitual: Rivaroxabán, furosemida, losartán, amlodipino, finasterida y rosuvastatina.
- Situación social: Jubilado, vive en domicilio con su esposa.
- Eventos recientes:
- Tres semanas antes: hematuria macroscópica atribuida a litiasis renal.
- Dos semanas antes: episodio de afasia e hipoestesia resuelto espontáneamente, atribuido a un ataque isquémico transitorio (AIT) debido a olvidos del rivaroxabán.
- Día de ingreso: caída en el baño, mareo y debilidad generalizada. La esposa reporta un empeoramiento en la independencia para caminar y vestirse.
Examen Físico y Pruebas Complementarias
- Examen físico: Regular estado general, sequedad de mucosas, consciente, colaborador pero algo confuso. Auscultación cardiaca irregular. Eritema en fosa antecubital izquierda con induración (sitio de venopunción previa). Abrasión en la rodilla izquierda.
- Análisis de sangre: Creatinina elevada (2,01 mg/dL), troponina T de alta sensibilidad elevada (68 ng/L).
- Análisis de orina: Hematuria 3+, leucocitos 3+, bacterias 1+.
- Electrocardiograma: Fibrilación auricular con respuesta ventricular controlada, sin isquemia.
- TC tóraco-abdomino-pélvico: Pequeño derrame pleural izquierdo, calcificación coronaria moderada a severa, cardiomegalia global, calcificación y dilatación aneurismática de la aorta torácica, engrosamiento circunferencial de la vejiga con litiasis, prominencia focal de la aorta superior a la salida del tronco celíaco y engrosamiento mural de la aorta con realce de la grasa adyacente.
Diagnóstico y Evolución
Se diagnosticó presuntivamente una infección del tracto urinario, iniciando antibioterapia empírica con ceftriaxona. En menos de 24 horas, el urocultivo reveló > 100.000 unidades formadoras de colonias de Staphylococcus aureus. Un ecografía de la fosa antecubital izquierda mostró una colección sobre una vena superficial parcialmente ocluida, compatible con tromboflebitis y celulitis.
Se ajustó la antibioterapia a vancomicina y cefazolina al confirmarse S. aureus sensible a meticilina (SASM) y cocos gram positivos en un hemocultivo, sugiriendo una bacteriemia originada en la infección del brazo. Al cuarto día de ingreso, el paciente presentó un dolor torácico agudo de 10/10, irradiado al abdomen, con hipertensión.
Hallazgos Patológicos y Resolución del Caso
Se atribuyen el fallo renal y la confusión al espectro de la bacteriemia y sepsis en el adulto mayor. Los hallazgos aórticos (engrosamiento mural y realce de la grasa circundante) sugieren un proceso inflamatorio, con una dilatación aneurismática como posible complicación evolutiva, siendo el S. aureus una causa frecuente de aortitis infecciosa. Una TC vascular del abdomen y la pelvis reveló un pseudoaneurisma infeccioso de rápido crecimiento (de 19x13 mm a 30x20 mm en cinco días), indicativo de ruptura inminente.
Se realizó un abordaje endovascular con stent. El ciclo de seis semanas de cefazolina se continuó con terapia supresora oral. Un ecocardiograma transesofágico post-intervención reveló una vegetación en la válvula aórtica, cambiando el antibiótico a nafcilina para el tratamiento de la endocarditis de válvula nativa.
Caso Clínico 3: Mujer Mayor con Hipertensión, Hipotiroidismo y Osteoporosis en Atención Primaria
Este caso presenta a una mujer de 74 años, que acude a la consulta de Enfermería de Atención Primaria para control rutinario por Hipertensión Arterial (HTA), enfermedad que padece desde hace 15 años. Se decide realizar una valoración integral según los Patrones Funcionales de Marjory Gordon.
Presentación y Valoración del Caso
- Datos demográficos: 74 años, natural de Utebo, dedicada a tareas del hogar y cuidado de sus dos hijas. Tiene tres nietos. Vive sola desde el fallecimiento de su marido hace cuatro meses y medio.
- Antecedentes médicos: HTA (15 años), hipotiroidismo (15 años), menopausia a los 54 años. Hace 8 años sufrió una fractura de muñeca, diagnosticada como osteoporosis tipo I.
- Tratamiento: Medidas dietéticas e higiénicas para osteoporosis (dieta rica en calcio y vitamina D, camina todos los días). Enalapril 5 mg, Eutirox 50 mg. Olvidos en la medicación desde el fallecimiento de su esposo.
- Estilo de vida previo: Siempre viajaba con su esposo por España, caminaban juntos al menos una hora diaria. Muy caseros.
- Dieta actual: Desayuno (leche desnatada, tostada con aceite), dos yogures diarios, verdura/legumbres o pasta/paella como primer plato, carne a la plancha/guisada o pescado para cenar, sin sal. 1,5 L de agua al día, mucha fruta. Su hija comenta que desde el fallecimiento del padre come a base de fiambres, fruta y yogures por pereza a cocinar.
Valoración según Patrones Funcionales de Marjory Gordon
Se utiliza este modelo por su enfoque biopsicosocial y holístico, permitiendo una valoración integral de la paciente.
Patrón 1: Percepción-Manejo de Salud
- Aspecto limpio, independiente en higiene personal y vestirse.
- No alergias conocidas ni hábitos tóxicos.
- Tratamiento farmacológico: en circunstancias normales lo sigue correctamente, pero con olvidos recientes.
- Diagnósticos: HTA (2007), hipotiroidismo (2007), osteoporosis tipo I (2014).
Patrón 2: Nutricional-Metabólico
- Peso: 64,5 Kg; Talla: 1,65 cm; IMC: 23,51 Kg/m2 (peso normal).
- Dieta DASH por HTA y buena hidratación. Inapetente desde el fallecimiento de su esposo.
- Cuatro ingestas diarias. Piel bien hidratada, íntegra y normo coloreada. Temperatura corporal: 36,3ºC.
Patrón 3: Eliminación
- Una deposición diaria o cada dos días. Orina 4-5 veces diarias.
Patrón 4: Actividad/Ejercicio
- Sedentaria. TA: 149/92 mm de Hg; FC: 92 ppm; FR: 16 rpm. Tolerancia moderada a la actividad física.
- Escala de Lawton y Brody: 7 puntos, independencia. Necesidad de ayuda para el transporte público.
Patrón 5: Sueño-Descanso
- 6 horas de sueño, no reparador. Le cuesta conciliar el sueño y se despierta sobresaltada.
Patrón 6: Cognitivo-Perceptivo
- Consciente y orientada. Utiliza gafas para presbicia. Comunicativa y colaboradora. Lenguaje comprensible. No dolor físico.
Patrón 7: Autopercepción-Autoconcepto
- Duelo por pérdida de cónyuge. Se siente querida, pero sin ganas de salir o ver a nadie.
- Escala GDS de Yesavage: 18 puntos (depresión moderada).
Patrón 8: Rol-Relaciones
- Vive sola. Viuda hace cuatro meses y medio. Apoyo familiar de dos hijas en la misma localidad. No se relaciona con otras personas fuera de la familia.
Patrón 9: Sexualidad y Reproducción
- No se observan datos relevantes.
Patrón 10: Adaptación-Tolerancia al Estrés
- Dificultad para afrontar la pérdida de su esposo y manejar el tratamiento pautado.
Patrón 11: Valores y Creencias
- Creyente, no practicante. Mujer espiritual que valora la familia y relaciones personales. Muestra inquietud sobre cómo manejar sus enfermedades sin su esposo.
Diagnósticos de Enfermería
- Déficit de actividades recreativas (00097): Disminución del interés en actividades recreativas o de ocio.
- Manejo ineficaz del régimen terapéutico (00078): Patrón de regulación insatisfactorio para alcanzar objetivos de salud, manifestado por verbalizaciones de incumplimiento.
- Trastorno del patrón del sueño (00198): Interrupciones de la cantidad y calidad del sueño.
- Desesperanza (00124): Percepción de pocas alternativas personales, incapaz de movilizar energía.
- Baja autoestima situacional (00120): Percepción negativa de la propia valía en respuesta a la situación actual.
- Síndrome postraumático (00141): Respuesta desadaptada ante un acontecimiento traumático.
- Afrontamiento ineficaz (00069): Incapacidad para formular una apreciación válida de los agentes estresantes.
Técnicas de movilización de pacientes
Atención Geriátrica en Residencias y Domicilios: Aspectos Adicionales
Se destaca la importancia de una valoración geriátrica integral (VGI) y el seguimiento terapéutico a largo plazo, que han demostrado aumentar la supervivencia y la capacidad funcional de los ancianos, así como reducir los costes sanitarios. La aplicación de una correcta valoración y tratamiento integral, apoyándose en la rehabilitación, puede mejorar la situación funcional de los pacientes y su estado de morbi-mortalidad, evitando la prolongación de la estancia hospitalaria o el ingreso en asilos.
Desafíos Comunes en el Adulto Mayor
- Fragilidad: Síndrome médico caracterizado por múltiples causas y factores, incluyendo sociodemográficos (edad, sexo), grado de fatigabilidad, resistencia, deambulación, comorbilidad y pérdida involuntaria de peso.
- Edemas en extremidades inferiores: Problema prevalente en la población geriátrica con movilidad reducida, especialmente en residencias de ancianos.
- Enfermedad de Alzheimer: Deterioro progresivo de las funciones corticales superiores del cerebro, afectando la memoria y la capacidad de resolver problemas cotidianos. Su prevalencia ha aumentado con la mayor esperanza de vida.
- Contenciones mecánicas: Dilemas bioéticos asociados a su uso en la población geriátrica.

Modelo de Atención de Enfermería
Un plan de cuidados de enfermería bien estructurado y basado en evidencia, utilizando taxonomías como NANDA-I, NOC y NIC, es fundamental. Esto permite optimizar la respuesta adaptativa, fortalecer el autocuidado y mejorar la calidad de vida de los adultos mayores, ya sea en su domicilio o en un asilo. La implementación sistemática de herramientas de valoración como el índice de Barthel y la escala de Fraile (no detallada en el texto, pero mencionada como relevante) contribuye a una evaluación y seguimiento efectivos.
El rápido crecimiento del número de personas mayores en todo el mundo está creando una revolución demográfica global sin precedentes, lo que subraya la necesidad de sistemas de atención robustos y personalizados para esta población.