Introducción
Las caídas son sucesos involuntarios que hacen perder el equilibrio y dan con el cuerpo en el suelo o en otra superficie firme que lo detenga. Una caída se define como un descenso involuntario o accidental al suelo u otro nivel más bajo, excluyendo el caer contra mobiliario, paredes u otras estructuras. Son un problema importante para la salud pública en todo el mundo y un significativo marcador de fragilidad.
Magnitud e Impacto Global de las Caídas
Se calcula que anualmente se producen 684 000 caídas mortales, lo que las convierte en la segunda causa mundial de defunción por traumatismos involuntarios, por detrás de las colisiones de tránsito. Más del 80% de las defunciones relacionadas con caídas se registran en países de ingresos medianos y bajos.
Aunque no resulten mortales, cada año cerca de 37,3 millones de caídas revisten suficiente gravedad como para requerir atención médica. En conjunto, las caídas causan anualmente la pérdida de 38 millones de años de vida ajustados en función de la discapacidad (AVAD) y de más años con discapacidad que los que son consecuencia, conjuntamente, de los traumatismos en medios de transporte, los ahogamientos, las quemaduras y los envenenamientos.
Los costos económicos de las caídas son considerables. Por ejemplo, el costo medio para el sistema de salud de cada traumatismo de una persona de 65 años o más causado por una caída es de US$ 3611 en Finlandia y de US$ 1049 en Australia.
Las Caídas en el Adulto Mayor: Un Problema Prevalente
La edad es uno de los principales factores de riesgo de sufrir caídas. Los ancianos son quienes corren mayor riesgo de morir y de sufrir lesiones, y el riesgo en este grupo aumenta con la edad. En los Estados Unidos de América, de un 20% a un 30% de las personas mayores que se caen sufren lesiones de moderadas a graves, tales como contusiones, fracturas de cadera y traumatismos craneoencefálicos. Se calcula que hasta un 30% de las personas de 65 años o más sufren al menos una caída al año, aumentando al 35% en mayores de 75 años y a más del 50% en mayores de 80 años. En Estados Unidos, cada año aproximadamente una de cada cuatro personas de 65 años o más refiere haber sufrido una caída, lo que da lugar a un total de más de 14 millones de caídas anuales.
Las caídas en adultos mayores no son solo accidentes, sino eventos que invitan a preguntar si el entorno, el cuerpo o la vida del individuo buscan transmitir algo. Aunque muchos adultos mayores se caen, las caídas no son necesariamente una parte normal del envejecimiento y con frecuencia se pueden prevenir. Sin embargo, una persona que se ha caído una vez es más propensa a volver a caerse. Es de vital importancia comentar al médico que se ha sufrido una caída, aunque no lo pregunte, porque el médico puede descubrir algunas causas tratables de la caída. Muchos adultos mayores son reacios a informar de una caída porque creen erróneamente que caerse forma parte del envejecimiento normal o temen que sus actividades sean restringidas o que sean ingresados en una institución.
Caídas Recurrentes
Se debe diferenciar claramente entre una caída única u ocasional y la presencia de caídas recurrentes. Una caída única, por lo regular, tiene una causa extrínseca y obvia y no requiere una evaluación más exhaustiva. Las caídas recurrentes se definen como la presencia de dos o más caídas en el lapso de un año. Una vez un anciano cae, se considera que alrededor de la mitad presentará otra caída en el año siguiente. Las caídas recurrentes son importantes, puesto que múltiples caídas son marcadoras de otros factores o deficiencias subyacentes, como enfermedades crónicas o limitaciones funcionales, las cuales llevan a los ancianos a mayor riesgo para consecuencias adversas de salud. Tienen mayor probabilidad de tener estancias hospitalarias más prolongadas y de ser enviados a hogares de ancianos, posiblemente como un reflejo de su fragilidad subyacente.
Fragilidad y riesgo de caídas: algoritmo de detección e intervención
Causas de las Caídas en Ancianos
La mayoría de las caídas ocurren cuando interaccionan varios factores. Estos incluyen afecciones físicas que alteran la movilidad o el equilibrio, el uso de ciertos medicamentos, peligros en el medio ambiente y situaciones potencialmente peligrosas.
Factores Intrínsecos (relacionados con el individuo)
La condición física de una persona se ve afectada por los cambios debidos al envejecimiento, la buena forma física, los trastornos presentes y los fármacos utilizados. Las limitaciones en la condición física no solo aumentan el riesgo de caídas, sino que también influyen en cómo responde la persona a los peligros y a las situaciones de riesgo. Desde una mirada kinésica, una caída puede reflejar múltiples causas, entre las que se incluyen la disminución de fuerza, problemas de equilibrio, alteraciones sensoriales, efectos secundarios de fármacos, enfermedades crónicas e incluso barreras del entorno.
Cambios fisiológicos propios del envejecimiento:
- Pérdida de masa muscular, lo que ocurre a todas las personas con la edad (sarcopenia).
- Disminución de la percepción de sensibilidad profunda.
- Reducción de rango articular, especialmente en los tobillos.
- Problemas de visión.
- Debilidad muscular o el retraso de los reflejos.
- Inactividad física y pérdida del equilibrio.
Condiciones patológicas (enfermedades que favorecen las caídas):
- Trastornos neurológicos, como la Enfermedad de Parkinson o secuelas de un accidente vascular cerebral.
- Cardiopatías u otras afecciones discapacitantes.
- Alteraciones de la visión o audición.
- Demencia.
- Déficit de algunas vitaminas, como la vitamina B12 y vitamina D.
- Patologías que puedan afectar el equilibrio.
- Arritmias.
- Hipotensión ortostática (baja de la presión arterial al ponerse de pie).
- Incontinencia urinaria.
Efectos de medicamentos:
El uso de ciertos medicamentos puede aumentar el riesgo de caídas. Entre estos medicamentos se encuentran los que afectan la atención o la presión arterial.
- Analgésicos opioides.
- Ansiolíticos.
- Algunos antidepresivos.
- Hipnóticos o sedantes.
- Antihipertensivos (para bajar la presión arterial).
- Diuréticos.
- Algunos medicamentos para el corazón.

Factores Extrínsecos (relacionados con el entorno)
Muchas caídas se deben a riesgos del entorno. Las caídas pueden darse cuando una persona no percibe un peligro o no responde con la rapidez necesaria después de haberlo percibido.
Riesgos ambientales:
- Iluminación inadecuada, especialmente en escaleras, porches y pasillos exteriores.
- Alfombras sueltas.
- Suelos resbaladizos, encerados o mojados.
- Cables eléctricos y alargadores u otros objetos que se encuentran en las zonas de paso.
- Acederas irregulares y bordillos rotos.
- Entornos desconocidos.
- Escalones en la puerta de entrada u obstáculos.
- Asientos de inodoro sueltos.
- Superficies resbaladizas por nieve o hielo en invierno.
Situaciones potencialmente peligrosas:
La mayoría de las caídas suceden en casa, a menudo cuando la persona está en movimiento: al levantarse o meterse en la cama, una silla o el asiento del inodoro, o bien al caminar, subir o bajar escaleras. El peligro aumenta si la persona se mueve apresuradamente o está distraída, por ejemplo, al ir de prisa al baño por la noche con poca luz o al contestar el teléfono mientras camina.
Síntomas Asociados a las Caídas
A menudo, antes de caer, la persona no presenta ningún síntoma, especialmente cuando la caída es causada por un riesgo del entorno o una situación peligrosa. Sin embargo, si una caída se debe, en parte o completamente, a un problema físico, los síntomas pueden notarse antes:
- Mareos o vértigo.
- Aturdimiento leve.
- Latidos del corazón irregulares o rápidos (palpitaciones).
Después de una caída, es muy común que la persona sufra una lesión, que tiende a ser más grave cuanto más avanzada es la edad. Más de la mitad de las caídas causan al menos una lesión leve.
Consecuencias de las Caídas
Las consecuencias de las caídas en el adulto mayor son múltiples y afectan diversas esferas de su vida.
Impacto Físico
- Lesiones leves: contusiones, esguinces o distensiones musculares, laceraciones.
- Lesiones graves:
- Fracturas óseas (costales, de columna, cadera), siendo casi todas las fracturas de cadera resultado de caídas. Las personas de edad avanzada son más propensas a sufrir fracturas debido a que muchas tienen los huesos porosos y frágiles (osteoporosis).
- Roturas de ligamentos.
- Heridas profundas.
- Lesiones en órganos como los riñones o el hígado.
- Traumatismos craneoencefálicos, incluyendo hematoma subdural (un coágulo que se forma entre el hueso del cráneo y el cerebro, comprimiéndolo).
- Pérdida de consciencia.
Impacto Psicológico y Social
El miedo a caerse puede ocasionar problemas significativos. El temor a una nueva caída provoca, de forma natural, la reducción del movimiento y, con ello, de la fuerza. Esto puede llevar al aislamiento y a una menor participación social, comenzando a impactar también la dimensión emocional. Es el temor anormal a caer, caracterizado por una restricción de las actividades, no solamente las que llevaron a la caída, sino que se extiende a otras, lo cual lleva a desacondicionamiento, depresión y restricción de la función social. Las personas de edad avanzada se preocupan por la realización de sus actividades habituales y pierden la confianza en sí mismas y hasta su independencia. Cuando las personas se vuelven menos activas, las articulaciones se vuelven más rígidas y los músculos pueden debilitarse. Esto incrementa el riesgo de caídas y hace más difícil permanecer activo e independiente. Igualmente, la persona puede limitar sus contactos sociales por ese miedo a volver a caer, produciendo un aislamiento social.

Complicaciones por Inmovilidad Prolongada
Permanecer en el suelo, aunque sea durante unas pocas horas después de una caída, si la persona no logra levantarse inmediatamente o pedir ayuda, puede provocar problemas como:
- Deshidratación.
- Baja temperatura corporal (hipotermia).
- Neumonía.
- Rabdomiolisis (degradación muscular que puede conducir a daño o insuficiencia renal).
- Úlceras por presión.
Mortalidad
Algunas caídas pueden ser graves y causar la muerte. La muerte puede producirse enseguida si, por ejemplo, la cabeza se golpea contra una superficie dura y se produce una hemorragia incontrolable en el interior o alrededor del encéfalo. Con mucha mayor frecuencia, la muerte sobreviene más tarde, a causa de complicaciones en las lesiones graves provocadas por la caída. Tras una caída, la persona tiene el doble de riesgo de morir en los dos años siguientes, y se ha analizado que los accidentes son la sexta causa de muerte en mayores de 65 años.
Fragilidad y riesgo de caídas: algoritmo de detección e intervención
Diagnóstico y Evaluación Médica
Es de vital importancia comentar al médico que se ha sufrido una caída, aunque no lo pregunte, porque el médico puede descubrir algunas causas tratables de la caída. Para identificar la causa, el médico debe indagar acerca de las circunstancias en que se produjo la caída, incluyendo cualquier síntoma que pudiera precederla (como vértigo y palpitaciones) o cualquier actividad que pueda haber contribuido a la misma. También se informa acerca del consumo de fármacos, recetados o no, así como de alcohol. Se pregunta si el paciente ha perdido el conocimiento y si fue capaz de levantarse sin ayuda. Los médicos pueden realizar pruebas para determinar si existieron o no trastornos subyacentes que contribuyeron a la caída.
Exploración Física
El primer paso consiste en llevar a cabo una exploración física para comprobar si hay lesiones y obtener información sobre las posibles causas de la caída. Esta exploración comprende:
- Medición de la presión arterial: para detectar hipotensión ortostática.
- Auscultación cardíaca: en busca de frecuencia cardíaca muy baja, arritmias, problemas de las válvulas cardíacas e insuficiencia cardíaca.
- Evaluación de la fuerza muscular y la amplitud del movimiento, especialmente en la espalda, piernas y pies.
- Evaluación de la visión y del sistema nervioso: para examinar la funcionalidad del sistema nervioso, como la fuerza muscular, la coordinación, la percepción de la propia posición y el equilibrio.
A veces los médicos piden a la persona que realice algunas actividades habituales, como sentarse en una silla y luego ponerse de pie y caminar, o subir y bajar un peldaño. La observación de estas actividades puede ayudar a identificar las alteraciones que han contribuido a la caída.
Pruebas Complementarias
Si la condición física de la persona pudo haber contribuido a la caída, pueden ser necesarias algunas pruebas. Por ejemplo, si la exploración física evidencia un problema cardíaco, se pueden comprobar la frecuencia y el ritmo cardíacos a través de una electrocardiografía (ECG). Los análisis de sangre, como un hemograma completo y la medición de los niveles de electrólitos, pueden ser útiles en personas que han experimentado mareos o aturdimiento. Si el sistema nervioso aparece alterado, será adecuado realizar una tomografía computarizada (TC) o una resonancia magnética nuclear (RMN) craneal.
Prevención de Caídas en el Adulto Mayor
Intervenir antes de que las caídas recurrentes ocurran es fundamental. Hay numerosas intervenciones para prevenir las caídas, y los expertos coinciden en que algunas caídas en adultos mayores se pueden prevenir.
Intervenciones Personales y Kinésicas
- Ejercicio regular: Haga ejercicio con regularidad para mejorar su fortaleza, su tono muscular y su estabilidad.
- La resistencia o el entrenamiento con pesas pueden ayudar a fortalecer las piernas débiles y así mejorar la estabilidad al caminar.
- El taichí y los ejercicios de equilibrio, como aguantarse sobre un solo pie, ayudan a mejorar el equilibrio corporal.
- Caminar o nadar pueden ser buenas alternativas si le cuesta trabajo caminar.
- Los programas de ejercicio deben adaptarse a las necesidades personales.
- Revisiones médicas y de medicación:
- Hágase un examen de la visión y la audición cada año o cada vez que note un cambio.
- Conozca los efectos secundarios de los medicamentos que toma y pregúntele a su médico o farmacéutico si pueden afectar su equilibrio. Las pastillas para dormir o los sedantes pueden afectarlo.
- Reduzca o elimine el consumo de psicótropos si es posible.
- Trate la hipotensión ortostática y normalice los niveles de vitamina B12 y vitamina D, ya que su carencia puede producir problemas de fatiga y pérdida de equilibrio.
- Pregúntele a su médico si los callos o las callosidades deben ser eliminados de sus pies.
- Hable con su médico si tiene entumecimiento en los pies.
- Hidratación y nutrición: Es posible que se maree si no bebe suficiente agua. Beba mucho líquido para prevenir la deshidratación, optando por agua y otros líquidos claros.
- Posturas y movimientos: Incorpórese lentamente después de haber estado sentado o acostado y espere unos segundos antes de comenzar a moverse. Esta precaución puede ayudar a prevenir mareos, ya que da tiempo al organismo a adaptarse al cambio de posición.
- Calzado adecuado: Use zapatos de tacón bajo que le queden bien y le den buen apoyo a sus pies, con suelas antideslizantes. Revise y repare tacones o suelas desgastadas. No camine en calcetines sin zapatos sobre suelos lisos.
- Manejo del vértigo: El aprendizaje de una maniobra simple de la cabeza, como la maniobra de Epley, puede ayudar a algunas personas mayores con vértigo posicional paroxístico benigno.

Modificaciones del Entorno en el Hogar y Exterior
Muchas caídas alrededor de la casa a menudo se pueden prevenir tomando precauciones y modificando las condiciones del hogar.
- Eliminar obstáculos:
- Quite escalones en la puerta de entrada, alfombrillas y obstáculos.
- Fije las alfombras sueltas o repare las áreas levantadas del piso.
- Mueva los muebles y los cables eléctricos para que no estén en los pasillos.
- Mejorar la iluminación:
- Mantenga la casa bien iluminada, sobre todo las escaleras, los porches y los pasillos exteriores.
- Utilice lamparitas nocturnas en áreas como vestíbulos y baños.
- Ponga interruptores de luz adicionales o utilice interruptores a distancia para encender las luces si tiene que levantarse por las noches.
- Instalar apoyos y seguridad:
- Instale pasamanos o barandillas sólidos en las escaleras.
- Instale agarraderas y tapetes antideslizantes dentro y fuera de la ducha o la tina, así como cerca del inodoro y el lavabo.
- Utilice una silla para la ducha y un banco para la bañera. Use una cabeza de ducha portátil.
- Repare los asientos de inodoro sueltos y considere instalar un asiento de inodoro elevado.
- Si usa una andadera o un bastón, colóquele un revestimiento de goma en las puntas. Si utiliza muletas, limpie la base regularmente.
- Organización del hogar:
- Ponga los artículos que más utiliza en los estantes bajos de los gabinetes (aproximadamente a la altura de su cintura).
- Utilice cera antideslizante para pisos, y seque de inmediato cualquier derrame que se produzca.
- Tecnología y ayuda:
- Tenga un teléfono inalámbrico y una linterna con baterías nuevas cerca de su cama.
- Si es posible, coloque un teléfono en cada una de las habitaciones de su casa, o lleve siempre un celular.
- Puede usar un dispositivo en el cuello o la muñeca en el que presione un botón para enviar una señal pidiendo ayuda.
- Utilice servicios de envíos para farmacias y tiendas de comestibles, especialmente cuando el clima es malo.
- Al salir al aire libre:
- Mantenga las manos libres usando una cartera bandolera, una riñonera o una mochila.
- Mantenga las entradas y los senderos exteriores bien iluminados.
- Mire dónde pisa. Si usa anteojos bifocales o trifocales, es posible que tenga problemas al bajar escalones o subir escaleras; averigüe cómo obtener anteojos con una sola receta para caminar.
- Camine por la hierba cuando las aceras estén resbaladizas. Si vive en una zona con nieve y hielo, eche sal en aceras y escalones resbaladizos o pida ayuda a un familiar.
- Lleve consigo un teléfono o un dispositivo de alerta médica.
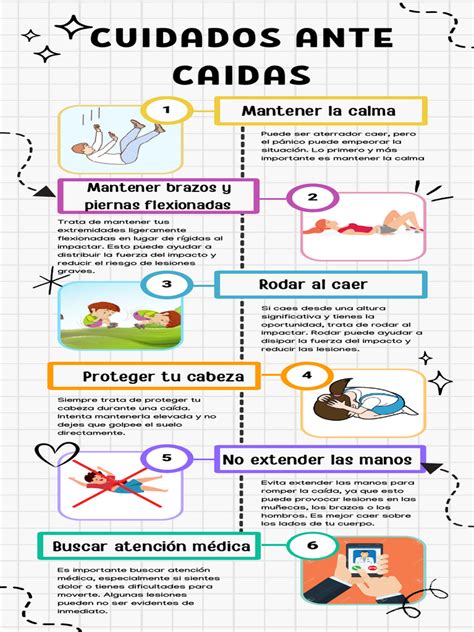
Actuación Inmediata tras una Caída
En caso de que el evento ocurra, la primera recomendación es mantener la calma, evaluar la presencia de dolor o lesiones y asistir a la persona para incorporarse, siempre que sea seguro hacerlo. Asimismo, si el adulto mayor se encuentra solo y necesita desplazarse para solicitar ayuda, se sugiere que, si el dolor es tolerable, pueda avanzar lentamente hacia una posición de cuatro apoyos y, en gateo, dirigirse hasta una silla, baranda u otro elemento que proporcione un apoyo firme para ponerse de pie.
No obstante, siempre se debe consultar a un profesional cuando ha existido un golpe en la cabeza, dolor intenso, pérdida de conciencia o si estos eventos se repiten.
Tratamiento Post-Caída
La prioridad fundamental es el tratamiento de las lesiones, como las lesiones en la cabeza, las fracturas, los esguinces y las heridas musculares. La siguiente prioridad consiste en prevenir posteriores caídas tratando las enfermedades que pueden haber contribuido a la caída. Por ejemplo, en personas con un ritmo cardíaco muy lento acompañado de sensación de mareo, se podrá considerar la opción de instalar un marcapasos. Si es posible, se interrumpe el tratamiento con cualquier fármaco potencialmente perjudicial, se reduce la dosis o se sustituye por otros fármacos.
Los fisioterapeutas y terapeutas ocupacionales pueden ayudar a mejorar la marcha y el equilibrio, así como la confianza en uno mismo después de una caída. Pueden dar consejos sobre cómo evitar las caídas. Además, los terapeutas pueden animar a la persona para que siga activa. La fisioterapia, los ejercicios supervisados de equilibrio y los estiramientos ayudan a reducir el riesgo de caídas.