Las palpitaciones se definen como la percepción de los latidos del corazón, que pueden manifestarse como golpes, aleteos, latidos rápidos o la sensación de que el corazón se detiene momentáneamente. En algunos casos, pueden ir acompañadas de otros síntomas como molestias torácicas o dificultad respiratoria, dependiendo de la causa subyacente.
Aunque las palpitaciones son frecuentes y pueden resultar alarmantes, rara vez indican una afección cardíaca potencialmente mortal. Muchas personas sin cardiopatías experimentan palpitaciones.
Causas de las palpitaciones
Normalmente, el latido del corazón no se percibe. Sin embargo, muchas personas pueden sentirlo cuando los latidos se vuelven más fuertes o rápidos de lo habitual. Estos latidos acelerados y contundentes suelen ser una respuesta normal del corazón (taquicardia sinusal) ante:
- Ejercicio físico.
- Emociones intensas como ansiedad, miedo o dolor.
- Anemia (recuento bajo de glóbulos rojos).
- Hipotensión arterial.
- Fiebre.
- Deshidratación.
En otros casos, las palpitaciones pueden ser el resultado de una alteración del ritmo cardíaco, conocida como arritmia.
Tipos de arritmias
Las arritmias varían desde inofensivas hasta potencialmente mortales. Las más comunes incluyen:
- Extrasístoles auriculares: Latidos prematuros originados en las aurículas.
- Extrasístoles ventriculares: Latidos prematuros originados en los ventrículos.
Ambos tipos de arritmias suelen ocurrir en personas sin cardiopatías y generalmente son inofensivas. La persona afectada puede percibir un latido "perdido", pero en realidad siente el siguiente latido normal, que llega tras un leve retraso y es un poco más fuerte de lo habitual.
Otras arritmias que causan palpitaciones y pueden estar asociadas a trastornos cardíacos graves son:
- Taquicardia supraventricular paroxística: Episodios de ritmo cardíaco muy rápido que se originan por encima de los ventrículos.
- Fibrilación auricular o aleteo auricular: Ritmos caóticos y rápidos en las aurículas.
- Taquicardia ventricular: Ritmo cardíaco rápido originado en los ventrículos.
Estas arritmias implican que el corazón late significativamente más rápido de lo normal. Las arritmias con un ritmo cardíaco demasiado lento rara vez causan palpitaciones, aunque algunas personas pueden notarlo.
Causas de las arritmias
Algunas arritmias, como los extrasístoles auriculares y ventriculares, o la taquicardia supraventricular paroxística, pueden presentarse en personas sin trastornos graves subyacentes. Otras, sin embargo, son consecuencia de enfermedades cardíacas importantes o de trastornos en otras partes del organismo.
Enfermedades cardíacas graves que pueden causar arritmias:
- Angina de pecho.
- Infarto de miocardio (síndrome coronario agudo).
- Cardiopatías congénitas (como el síndrome de Brugada o el síndrome de QT largo congénito).
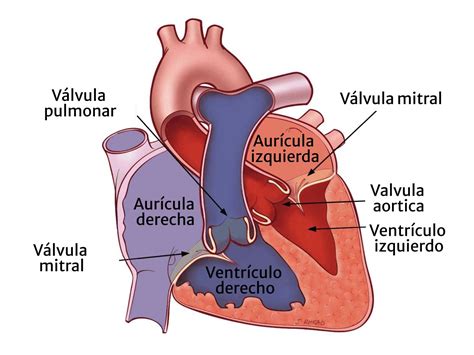
- Lesiones en las válvulas del corazón.
- Trastornos del sistema de conducción (por ejemplo, el síndrome de Wolff-Parkinson-White).
Trastornos no cardíacos que pueden causar arritmias:
- Hiperactividad de la glándula tiroides (hipertiroidismo).
- Bajo nivel de oxígeno en sangre (hipoxia).
- Concentraciones bajas de potasio en sangre (hipopotasemia).
- Bajo nivel de magnesio en sangre (hipomagnesemia).
- Ciertos fármacos, drogas o sustancias ilícitas, incluyendo alcohol, cafeína, digoxina, nicotina y algunos medicamentos estimulantes (como salbutamol, anfetaminas, cocaína, epinefrina, efedrina y teofilina).
- Concentraciones elevadas de hormonas producidas por un tumor de las glándulas suprarrenales (feocromocitoma).
Complicaciones de las arritmias
Las arritmias que provocan una frecuencia cardíaca excesivamente rápida pueden acarrear complicaciones, especialmente en personas de edad avanzada. Si el corazón late muy rápido, puede no bombear sangre de manera eficiente, lo que puede causar mareos, desmayos o insuficiencia cardíaca. La insuficiencia cardíaca se presenta principalmente en personas con antecedentes de esta condición o infarto de miocardio, aunque también puede ocurrir en otros casos si la frecuencia cardíaca es muy elevada o se mantiene así durante mucho tiempo.
El aumento de la frecuencia cardíaca incrementa las necesidades de oxígeno del músculo cardíaco. Los pacientes con arterias coronarias estrechas (enfermedad arterial coronaria) pueden experimentar dolor torácico (angina de pecho) o sufrir un infarto de miocardio, lo cual puede ser mortal.
Algunas arritmias, como la taquicardia ventricular, son inestables y pueden derivar directamente en un paro cardíaco.
Evaluación de las palpitaciones
Aunque no todas las palpitaciones son causadas por un trastorno cardíaco, la gravedad de las consecuencias de algunas de ellas hace que sea recomendable que las personas que las experimentan sean evaluadas por un médico. La siguiente información puede ayudar a determinar cuándo es necesaria una consulta médica y qué esperar durante la misma.
Signos de alarma:
Ciertos síntomas y características asociadas a las palpitaciones son motivo de preocupación:
- Mareo o desmayo.
- Dolor o presión torácica.
- Dificultad respiratoria.
- Frecuencia del pulso por encima de 120 latidos por minuto o por debajo de 45 latidos por minuto.
- Enfermedad cardíaca o antecedentes familiares de muerte súbita, desmayos recurrentes o trastorno convulsivo de causa desconocida.
- Síntomas que ocurren durante el ejercicio, especialmente si causan pérdida de conocimiento.
Cuándo acudir al médico:
Las personas con palpitaciones y cualquier signo de alarma, así como aquellas con palpitaciones continuas, deben acudir a un servicio de urgencias de inmediato. Si experimentan desmayos, dolor torácico o dificultad respiratoria, deben llamar a los servicios de emergencia.
Las personas con palpitaciones ocasionales o que hayan experimentado un episodio que ha cesado, y sin signos de alarma, deben contactar a su médico. El profesional determinará la urgencia de la visita en función de la edad, patologías y otros síntomas subyacentes.
Actuación del médico
El médico comenzará por recopilar información sobre los síntomas del paciente y su historial médico, seguido de una exploración física. Estos datos ayudarán a determinar la posible causa de las palpitaciones.
Preguntas clave del médico:
- Frecuencia y duración de las palpitaciones.
- Factores desencadenantes o agravantes (estrés emocional, actividad física, ingesta de cafeína u otras sustancias).
- Fármacos o sustancias consumidas (incluyendo cafeína).
A veces, se pide al paciente que reproduzca el ritmo de las palpitaciones (por ejemplo, tamborileando) para ayudar a identificar la causa.
Exploración física:
La exploración incluye la toma de constantes vitales (pulso, temperatura, presión arterial). La frecuencia y regularidad del pulso pueden sugerir una causa. Una temperatura elevada puede indicar fiebre, mientras que una presión arterial muy baja puede señalar una situación de urgencia.
Se auscultará el corazón en busca de sonidos anormales que puedan indicar un trastorno valvular o inflamación, y los pulmones para detectar signos de insuficiencia cardíaca. También se examinará el cuello para evaluar el tamaño de la glándula tiroides.
Las palpitaciones acompañadas de otros síntomas como dificultad respiratoria, dolor torácico, debilidad, cansancio o desmayo sugieren un ritmo cardíaco anormal o una enfermedad grave subyacente.
Pruebas complementarias
A pesar de que la mayoría de las causas de palpitaciones no son graves, se suelen realizar diversas pruebas:
- Electrocardiografía (ECG): A veces con monitorización ambulatoria (Holter).
- Pruebas de laboratorio: Análisis de sangre para determinar hemograma completo, electrolitos (potasio, magnesio, calcio), biomarcadores cardíacos (si se sospecha síndrome coronario agudo), niveles de hormona tiroidea y otras hormonas.
- Pruebas de diagnóstico por imagen: Ecocardiografía, resonancia magnética (RMN) cardíaca, prueba de esfuerzo (a veces con ecocardiografía o gammagrafía de esfuerzo).
- Estudios electrofisiológicos: Para registrar la actividad eléctrica del corazón con mayor detalle.
Si el ECG se realiza durante un episodio de palpitaciones, el diagnóstico suele ser claro. Sin embargo, si las palpitaciones son intermitentes, puede ser necesario un monitor Holter (durante 24-48 horas) o un registrador de eventos para detectar ritmos anómalos breves o irregulares. También existen registradores de bucle implantables para monitorización continua.
Tratamiento de las palpitaciones
El tratamiento se enfoca en eliminar o controlar la causa subyacente de las palpitaciones.
- Suspensión de desencadenantes: Se recomienda suspender el consumo de fármacos y sustancias como la cafeína que puedan empeorar las palpitaciones. Si un fármaco necesario causa una arritmia peligrosa, se buscará un sustituto.
- Tranquilización y, si es necesario, medicación: En el caso de extrasístoles auriculares o ventriculares inofensivos, el médico suele tranquilizar al paciente. Si son muy molestas, se puede recetar un betabloqueante.
- Tratamiento de arritmias y trastornos subyacentes: Se deben estudiar y tratar otras alteraciones del ritmo o posibles trastornos subyacentes. A menudo se utilizan medicamentos como digoxina, flecainida, verapamilo, diltiazem o amiodarona, aunque algunos de estos fármacos pueden causar arritmias o efectos secundarios.
- Procedimientos invasivos: Para ciertas arritmias como el aleteo auricular o la taquicardia supraventricular paroxística, la ablación por radiofrecuencia suele ser la opción más eficaz. Si los medicamentos no son efectivos o si existen arritmias peligrosas, se pueden emplear tratamientos invasivos como la cardioversión eléctrica o la implantación de un dispositivo (marcapasos-desfibrilador).
Aspectos esenciales para las personas mayores: palpitaciones
Las personas mayores presentan un riesgo particular de experimentar efectos secundarios con los fármacos antiarrítmicos. La polifarmacia y la menor eficiencia renal en la eliminación de fármacos aumentan este riesgo.
El envejecimiento del corazón puede conllevar:
- Aumento de la rigidez de las paredes arteriales.
- Engrosamiento del músculo cardíaco, especialmente del ventrículo izquierdo, debido al mayor esfuerzo.
- Formación de cicatrices que pueden afectar al sistema eléctrico del corazón y provocar arritmias.
Las arritmias comunes en la vejez incluyen la bradicardia (ritmo cardíaco lento, que puede causar mareos y requerir un marcapasos) y la fibrilación auricular (ritmo irregular y rápido que puede generar cansancio).
Las personas mayores también pueden perder el control de la regulación de la presión arterial, lo que aumenta el riesgo de mareos al levantarse bruscamente. Es crucial controlar los factores de riesgo cardiovascular y mantener un estilo de vida saludable.
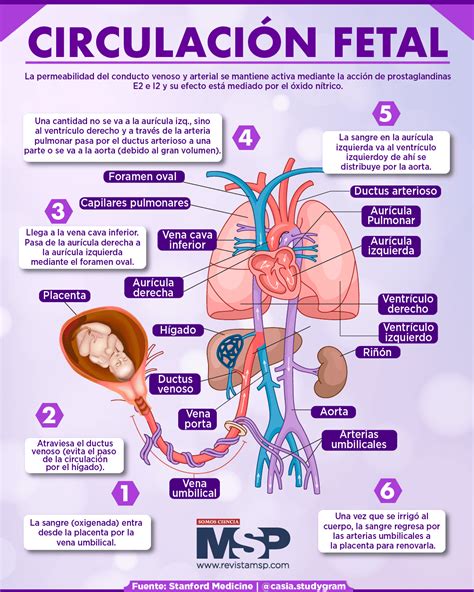
El corazón en el feto y el recién nacido
El corazón fetal comienza a latir entre la cuarta semana de gestación a una frecuencia de 105-120 latidos por minuto. El feto recibe oxígeno a través de la sangre materna, ya que sus pulmones están colapsados. La sangre de la madre llega al feto a través de la placenta y el cordón umbilical, y una parte significativa pasa directamente de la aurícula derecha a la izquierda a través de la fosa oval, evitando los pulmones.
Con el parto, los pulmones se expanden y la circulación pulmonar se activa. El ductus arterioso se cierra, permitiendo que toda la sangre oxigenada pase por los pulmones. El foramen oval también se cierra en las primeras semanas de vida, y los vasos del cordón umbilical dejan de ser funcionales.
Entendiendo la frecuencia cardíaca
La frecuencia cardíaca normal en reposo para la mayoría de los adultos, incluidos los ancianos, se sitúa entre 60 y 100 latidos por minuto (lpm). En atletas, esta cifra puede ser menor (40-60 lpm) debido a un mejor acondicionamiento cardiovascular.
La frecuencia cardíaca puede verse afectada por diversos factores:
- Temperatura: Aumenta ligeramente con el calor.
- Medicamentos: Algunos, como los betabloqueantes, pueden disminuirla.
- Emociones: La ansiedad o la excitación la incrementan.
- Peso: La obesidad puede requerir un mayor esfuerzo del corazón.
- Acondicionamiento cardiovascular: Un buen nivel mejora la eficiencia.
- Anemia.
- Anormalidades endócrinas u hormonales.
- Síndrome de taquicardia postural ortostática (POTS): Aumento del ritmo al ponerse de pie.
- Posición corporal: Puede aumentar temporalmente al pasar de sentado a de pie.
- Fumar: Incrementa la frecuencia cardíaca en reposo.
Ritmo cardíaco máximo y objetivo:
El ritmo cardíaco máximo se estima restando la edad a 220 (ej. 220 - 35 años = 185 lpm). El ritmo cardíaco objetivo durante el ejercicio se sitúa entre el 50-70% del máximo para intensidad moderada y 70-85% para intensidad vigorosa.
Taquicardia y Bradicardia
Taquicardia (Ritmo cardíaco alto):
Se define como una frecuencia cardíaca superior a 100 lpm en adultos. No siempre es un problema, pero puede indicar una afección subyacente. Las causas incluyen:
- Afecciones médicas subyacentes.
- Ansiedad o estrés.
- Alto consumo de cafeína o alcohol.
- Desequilibrio de electrolitos.
- Anemia.
- Problemas hormonales (tiroides).
- Fiebre.
- Ejercicio intenso.
- Efectos secundarios de medicamentos.
- Fumar.
- Abuso de drogas (cocaína, anfetaminas).
Bradicardia (Ritmo cardíaco bajo):
Se define como una frecuencia cardíaca inferior a 60 lpm. En atletas, un ritmo bajo puede ser normal y saludable. Las causas incluyen:
- Efectos secundarios de medicamentos.
- Desequilibrio de electrolitos.
- Apnea obstructiva del sueño.
- Afecciones médicas subyacentes.
- Envejecimiento.
- Problemas con el sistema de conducción del corazón.
La bradicardia leve u ocasional puede no requerir tratamiento, pero la prolongada puede ser grave.
¿Cuándo es una emergencia cardíaca?
Un cambio repentino en el latido del corazón acompañado de:
- Dificultad para respirar.
- Dolor u opresión en el pecho.
- Mareo o aturdimiento.
- Desmayos.
- Intolerancia al esfuerzo.
puede ser una señal de una complicación cardíaca grave y requiere atención médica inmediata (urgencias).

Diagnóstico de arritmias
El médico puede utilizar diversas herramientas para diagnosticar afecciones cardíacas:
- Holter o monitor de eventos cardíacos: Dispositivo portátil de ECG para monitorizar la actividad eléctrica del corazón durante un período.
- Electrocardiograma (ECG): Registra la actividad eléctrica del corazón mediante electrodos.
- Prueba de esfuerzo: Evalúa la respuesta del corazón al ejercicio.
- Prueba de mesa basculante: Mide la respuesta de la presión arterial y el ritmo cardíaco al cambio de posición.
- Pruebas de imagen: Ecocardiograma, tomografía computarizada (TC), resonancia magnética (RM) para evaluar la estructura del corazón.
- Estudios electrofisiológicos: Catéteres con electrodos se insertan para registrar con detalle las señales eléctricas del corazón.
Prevención y manejo de arritmias
Mantener un corazón sano es fundamental:
- Ejercicio regular: Actividad física moderada pero constante.
- Dieta saludable: Evitar grasas trans, saturadas y colesterol.
- Control del peso.
- Reducción del estrés: Técnicas como yoga o meditación.
- Limitar cafeína y alcohol.
- No fumar.
- Sueño adecuado: Prevenir la apnea del sueño.
- Visitas médicas regulares: Para chequeos y detección temprana.
- Seguir el plan de tratamiento: Si se padece una enfermedad cardíaca.
- Precaución con medicamentos: Consultar al médico sobre efectos secundarios, especialmente con medicamentos para el resfriado o la tos que contengan estimulantes.
En caso de emergencia, como una fibrilación ventricular (ritmo cardíaco caótico y rápido que impide el bombeo de sangre), es vital iniciar la reanimación cardiopulmonar (RCP) y utilizar un desfibrilador externo automático (DEA) si está disponible.