Los cuidados paliativos (CP) son un enfoque fundamental para mejorar la calidad de vida de pacientes con enfermedades graves, terminales o debilitantes, y de sus familias. A pesar de que la atención domiciliaria es el eje principal de estos cuidados, las urgencias en CP representan un desafío significativo, tanto para los profesionales de la salud como para los familiares. Es crucial comprender cómo actuar ante estas situaciones para mantener el equilibrio y el bienestar del paciente.
Introducción a las Urgencias en Cuidados Paliativos
Los cuidados paliativos, que buscan aliviar el sufrimiento y mejorar la calidad de vida, llegaron de manera tardía a algunos países en comparación con Europa, donde se practicaban desde décadas atrás. La evolución de la sociedad y las características de la salud actual se reflejan en los Servicios de Urgencias Hospitalarias (SUH). En el ámbito de los CP, las urgencias o emergencias que pueden presentarse incluyen hipercalcemia tumoral, hemorragias, síndrome de compresión medular y crisis convulsivas. Estas situaciones requieren una valoración exhaustiva en el SUH para determinar la mejor opción de tratamiento sin comprometer la calidad de vida del paciente.
En España, los cuidados paliativos comenzaron a impartirse de forma más estructurada a partir de 1984 con la creación de la primera unidad de CP en Santander. A pesar de los avances tecnológicos y la mejora continua del sistema sanitario, la planificación y utilización de los recursos sanitarios a menudo son inadecuadas. Los pacientes en situación terminal demandan una asistencia sanitaria considerable debido a su condición. La metodología empleada para abordar estos temas suele ser la revisión sistemática, que implica recopilar y sintetizar información publicada para elaborar nuevos documentos que representen el contenido esencial de manera comprensible.
Los objetivos principales de los cuidados paliativos son mejorar la calidad de vida, paliar el dolor y otros síntomas, y proporcionar apoyo psicológico y espiritual, desde el diagnóstico hasta el duelo. El límite entre el tratamiento curativo y el paliativo se desdibuja para responder a las necesidades individuales. La situación terminal y los CP implican complicaciones y situaciones graves con pronósticos difíciles de prever, lo que genera afectaciones psicológicas significativas. La combinación de estas situaciones con urgencias médicas, una política sanitaria enfocada en la curación y una planificación deficiente de recursos puede llevar a un incremento de pacientes paliativos en los SUH, incluso cuando existen equipos de CP, dada la falta de continuidad de cuidados.
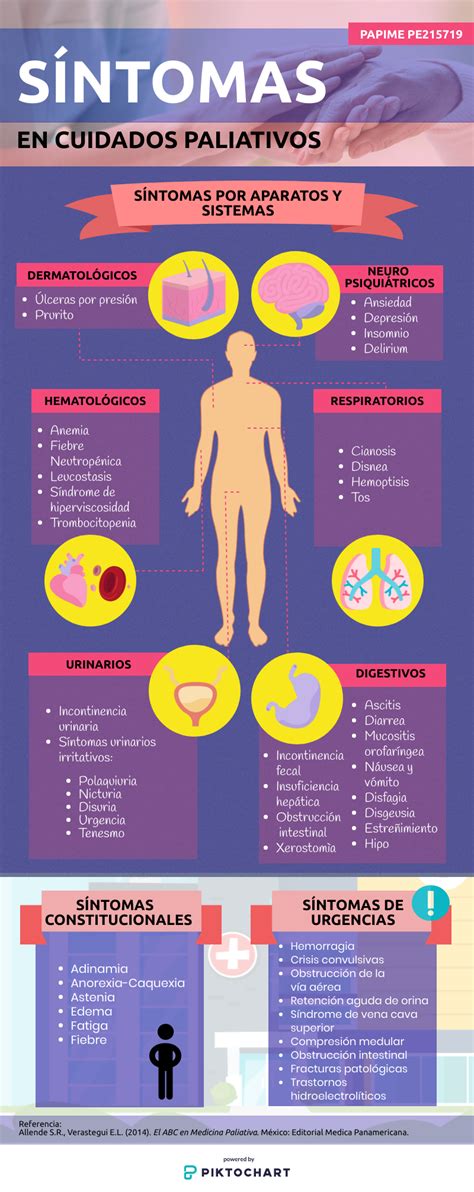
Una emergencia se define como una situación que requiere atención inmediata y presenta un riesgo vital. La disnea es una de las urgencias más prevalentes (85-90%), especialmente en patologías como EPOC e ICC. Las hemorragias, con una prevalencia elevada (6-10%), también requieren atención especial. Otras situaciones que pueden convertirse en urgencias si no se manejan adecuadamente incluyen la ansiedad, que puede empeorar hasta convertirse en una urgencia, y la claudicación familiar, crisis que experimenta la familia ante el agotamiento psíquico y/o físico del cuidador.
Características de los Servicios de Urgencias y su Impacto en CP
Los SUH presentan características propias que influyen en la atención de pacientes en CP: saturación del servicio, largos tiempos de espera, discrepancia en la percepción de salud entre profesionales y pacientes/familiares, intenso ritmo de trabajo, tiempo limitado para la toma de decisiones, restricción de espacio y personal generalmente joven. Estos factores hacen que los SUH no sean siempre el entorno idóneo para un paciente en CP, especialmente en sus últimos días de vida (UDV). Las visitas a urgencias en esta etapa a menudo se deben a la claudicación familiar, la no aceptación de la situación por parte de la familia, la falta de recursos o el apoyo psicológico escaso. Además de las UDV, las urgencias médicas obligan a estos pacientes a acudir a estos servicios.
En la atención a pacientes paliativos en urgencias, es fundamental tener en cuenta la ética y sus principios: no maleficencia, autonomía, beneficencia y justicia. Los SUH cuentan con equipos heterogéneos de profesionales de diversas culturas y especialidades. La atención a pacientes paliativos en este entorno requiere el aprendizaje de técnicas de razonamiento basadas en el respeto a la autonomía, la proporcionalidad de las acciones y el acuerdo con el entorno del paciente. Por ello, la primera acción al llegar un paciente paliativo al SUH debe ser una valoración exhaustiva para salvaguardar estos principios.
Los SUH suelen centrarse en estabilizar a los pacientes y revertir situaciones de peligro. Sin embargo, muchos pacientes fallecen en el hospital. La pregunta sobre si el SUH es un lugar adecuado para una muerte digna en pacientes en CP es relevante. Diversos estudios concluyen que los SUH no están preparados para ofrecer una muerte digna debido a la escasez de espacios privados, la realización de múltiples técnicas invasivas y diagnósticas innecesarias, el acompañamiento familiar limitado, la falta de intimidad y la variabilidad clínica. A pesar de ello, algunos pacientes son trasladados a SUH por sus familiares al estar cercanos al fin de la vida. Los programas de CP, que atienden al paciente y su familia durante todo el proceso, incluido el duelo, buscan evitar estas situaciones. El aumento de los servicios de CP es una realidad, pero aún queda camino por recorrer para que la sociedad acepte la vida como un ciclo con distintas etapas, incluida la del morir.
Manejo de Síntomas Específicos en Urgencias Paliativas
La atención en el domicilio es clave, donde se gestiona la mayoría de las urgencias. Los síntomas más comunes a controlar son dolor, disnea, agitación, estertores, convulsiones, hemorragias y vómitos. Es vital instruir a la familia en el manejo de los rescates y de la vía subcutánea.
Manejo del Dolor
El dolor es un síntoma cardinal en pacientes oncológicos, con múltiples condicionantes biológicos, psicosociales y personales. La definición de dolor de la IASP (2020) enfatiza su naturaleza sensorial y emocional, asociada a daño tisular real o potencial. El dolor puede tener origen somático (piel, hueso, músculo, articulaciones) o visceral (órganos internos). El dolor neuropático afecta a estructuras nerviosas.
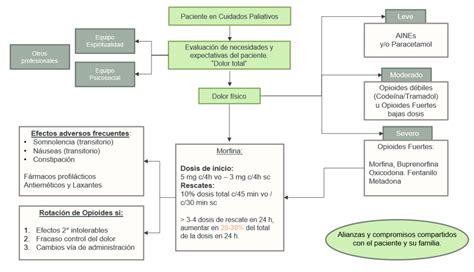
El manejo del dolor en CP debe ser integral, considerando factores espirituales, psicológicos y sociales. Se prefiere el inicio de medicamentos orales y, si las condiciones del paciente lo impiden, se utilizan otras vías. La Organización Mundial de la Salud (OMS) propone una escalera analgésica según la intensidad del dolor. El manejo farmacológico es una parte, complementado por tratamiento antitumoral, intervencionismo analgésico, rehabilitación y técnicas no invasivas como la psicología.
Los opioides son fundamentales en el manejo del dolor oncológico. La morfina es ampliamente utilizada. La elección del opioide, su vía de administración, y el ajuste en casos de insuficiencia renal o hepática son cruciales. En insuficiencia renal, fentanilo y buprenorfina (vía transdérmica o endovenosa) son opciones más seguras. En falla hepática, oxicodona y metadona son preferibles, siendo esta última útil en dolor neuropático por bloqueo de receptores NMDA (requiere experto para su uso).
La vía subcutánea se emplea cuando la oral no es posible, y la endovenosa para grandes volúmenes, contraindicaciones de la vía subcutánea o necesidad de control rápido. La titulación de opioides en dolor severo se realiza con dosis de rescate (10-15% de la dosis diaria). Efectos secundarios comunes de los opioides incluyen estreñimiento, náuseas, vómitos, prurito, depresión respiratoria y toxicidad del SNC. Para el estreñimiento, se recomiendan laxantes osmóticos. Las náuseas y vómitos pueden manejarse con metoclopramida o haloperidol.
Los coanalgésicos, como corticoides (útiles en fenómenos compresivos tumorales) y antidepresivos/anticonvulsivantes (para dolor neuropático), son eficaces. En dolor neuropático con depresión, duloxetina o venlafaxina pueden ser alternativas a los antidepresivos tricíclicos. Para el dolor óseo, la radioterapia y los radioisótopos pueden ser efectivos. En casos refractarios, existen procedimientos de intervencionismo como bloqueos nerviosos o bombas intratecales.
En la población pediátrica, el manejo del dolor requiere consideraciones especiales, adaptando las dosis al peso. Gabapentinoides, antidepresivos tricíclicos y agonistas alfa2 adrenérgicos son coadyuvantes útiles, aunque el perfil de seguridad de los gabapentinoides en niños aún no está completamente definido.
Manejo de la Disnea
La disnea es un síntoma frecuente en pacientes paliativos, con prevalencia del 85-90% en patologías como EPOC e ICC. El manejo no farmacológico incluye medidas ambientales como abrir ventanas o usar ventiladores para crear una sensación de "movimiento de aire". Mantener espacios ventilados y una atmósfera calma es importante.
La oxigenoterapia no debe iniciarse de forma rutinaria, sino solo en casos de hipoxemia sintomática clínica o demostrada. Se puede ofrecer una prueba terapéutica de oxigenoterapia si las medidas no farmacológicas no alivian la disnea, manteniéndola si el paciente o familia perciben beneficio. Si la disnea es persistente, se evalúa el uso previo de opioides. En pacientes que no usan opioides, se inicia morfina por horario (10-20 mg en 24h) con dosis de rescate. Si es usuario de opioides, se rota a vía subcutánea y se mantiene el tratamiento con opioides en dosis bajas y de liberación prolongada si el control es estable.
Las benzodiacepinas pueden usarse con precaución para disnea asociada a ansiedad si los opioides no son efectivos. Los corticoides pueden considerarse para disnea refractaria relacionada con cáncer. Fármacos como el fentanilo sublingual o inhalado pueden ser útiles, y el midazolam se reserva si otros recursos fallan, con el objetivo de disminuir el nivel de conciencia. En casos refractarios, se puede recurrir a morfina y midazolam en infusión continua.
Manejo de Náuseas y Vómitos
Se recomienda considerar medidas no farmacológicas para náuseas y vómitos, como modificaciones ambientales y dietéticas, y mantener una buena higiene oral. La metoclopramida es el fármaco de elección para náuseas y vómitos en cáncer avanzado. Si el paciente no usa antieméticos, se puede prescribir Haloperidol 1.5-3 mg subcutáneo SOS (máx 10 mg/24h) de forma anticipatoria. Si el síntoma está presente, se puede usar Haloperidol horario + SOS. En caso de persistencia, se puede considerar Levomepromazina.
Manejo de la Ansiedad y el Delirium
Se recomiendan medidas no farmacológicas, soporte y educación a la familia. Es crucial identificar y tratar las causas reversibles. Educar a la familia sobre el origen de los síntomas y el manejo ambiental es fundamental. Mantener un ambiente tranquilo y con baja estimulación, así como música relajante, puede ayudar.
Para el delirium, se puede considerar el uso de antipsicóticos clásicos como el Haloperidol. En caso de ausencia de respuesta, se puede combinar con benzodiacepinas. Como prescripción anticipatoria, se puede indicar Haloperidol 1.5-3 mg subcutáneo SOS (máx 10 mg/24h) o Midazolam 2.5 mg SOS. Se debe diferenciar entre inquietud por ansiedad (Midazolam) y por delirium (Haloperidol). La Olanzapina y la Quetiapina también pueden ofrecer beneficios sintomáticos en el delirium. Las benzodiacepinas son efectivas para sedación y ansiólisis en el manejo agudo del distrés severo asociado a delirium.
Manejo de Estertores
Se recomiendan medidas no farmacológicas para aliviar los estertores, como reposicionar al paciente para facilitar el aclaramiento de secreciones, la higiene oral y la aspiración suave de la orofaringe. No se recomienda la aspiración nasotraqueal por falta de evidencia y posible aumento de secreciones. Educar a los cuidadores sobre la naturaleza de los estertores y su significado es clave.
El tratamiento farmacológico se considera cuando las medidas no farmacológicas y la comunicación son insuficientes, o si causan distrés al paciente. Se pueden usar Escopolamina o Atropina. La Escopolamina es la primera opción, pudiendo administrarse en bolos o infusión continua. Si el tratamiento no es efectivo tras 12 horas o presenta efectos adversos intolerables, se debe reevaluar. La sedación paliativa se considera para aliviar síntomas refractarios, con consentimiento informado del paciente y decisión del equipo terapéutico multidisciplinar.
Cuidados Paliativos: La sedación terminal
Sedación Paliativa
La sedación paliativa es la administración de fármacos para reducir la consciencia y aliviar síntomas refractarios en pacientes terminales o en agonía, previo consentimiento informado. El fármaco de elección es el Midazolam, administrado en dosis tituladas hasta alcanzar el efecto deseado. Se requiere un protocolo de sedación paliativa que incluya indicaciones, fármacos, dosis y monitorización.
Otras Urgencias Relevantes en Cuidados Paliativos
Hipercalcemia Tumoral
La hipercalcemia tumoral es una urgencia endocrina común en pacientes oncológicos. El manejo incluye la corrección de la deshidratación, el uso de diuréticos de asa y bifosfonatos. La calcitonina puede ser útil en casos agudos.
Hemorragias
Las hemorragias pueden ser un síntoma devastador en pacientes paliativos. El manejo depende de la localización y gravedad del sangrado. Medidas locales y sistémicas, como el ácido tranexámico, pueden ser útiles. En hemorragias masivas, la consideración de transfusiones o intervenciones paliativas puede ser necesaria.
Síndrome de Compresión Medular
El síndrome de compresión medular, causado por la invasión tumoral de la médula espinal, es una emergencia oncológica. El tratamiento incluye corticoides para reducir el edema, radioterapia y, en algunos casos, cirugía. El manejo del dolor y la prevención de complicaciones neurológicas son prioritarios.
Crisis Convulsiva
Las crisis convulsivas en pacientes oncológicos pueden deberse a metástasis cerebrales, efectos secundarios de tratamientos o complicaciones metabólicas. El tratamiento agudo se realiza con benzodiacepinas. La prevención a largo plazo puede requerir anticonvulsivantes.
Consideraciones Éticas y Formativas
La atención a pacientes paliativos en urgencias presenta dilemas éticos relacionados con la autonomía, la beneficencia, la no maleficencia y la justicia. La comunicación honesta y el respeto a las voluntades anticipadas del paciente son fundamentales. La formación en cuidados paliativos para los profesionales de urgencias es escasa pero crucial, ya que muchos pacientes paliativos acuden a estos servicios, especialmente en las últimas etapas de la vida.
La integración de los cuidados paliativos en los servicios de emergencias es un campo en desarrollo. La colaboración entre equipos de CP y medicina de urgencias es esencial para garantizar una atención de calidad al final de la vida. La implementación de protocolos y la formación continua son pasos clave para mejorar la atención de estos pacientes.
tags: #urgencias #en #cuidados #paliativos