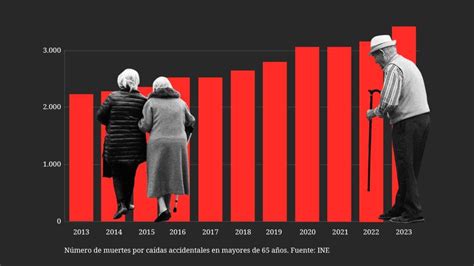
Las caídas representan un problema de salud pública significativo en la población adulta mayor. Constituyen la principal causa de muerte relacionada con lesiones y una causa relevante de mortalidad general en personas de 65 años y más. Anualmente, millones de adultos mayores experimentan caídas, resultando en un número considerable de lesiones que requieren atención médica o limitan la actividad diaria. La tasa de mortalidad por caídas ha mostrado un incremento, evidenciando la urgencia de implementar estrategias preventivas efectivas.
Las caídas ponen en riesgo la independencia de las personas mayores y generan una cascada de problemas individuales y socioeconómicos. A pesar de su relevancia, los médicos no siempre advierten las caídas, especialmente si no hay lesiones evidentes, debido a que la anamnesis y el examen físico no siempre incluyen una búsqueda específica de este evento. Muchas personas mayores son reacias a informar sobre caídas, atribuyéndolas al proceso natural de envejecimiento o temiendo restricciones en sus actividades o la necesidad de internación. Sin embargo, es crucial informar las caídas para poder implementar medidas preventivas y evitar futuras recurrencias.
La falta de información y la ausencia de medidas preventivas ante una caída sitúan a los pacientes en alto riesgo de volver a caer, lo que representa una carga considerable para el sistema de salud. Se espera que esta carga aumente con el crecimiento proyectado de la población envejecida. Por lo tanto, resulta imperativo implementar intervenciones como la educación para la prevención de caídas, ejercicios funcionales (para mejorar la fuerza de las piernas y el equilibrio) y estrategias de mitigación de lesiones.
Etiología de las Caídas
El predictor más consistente de una caída es haber sufrido una caída previa. No obstante, las caídas en personas ancianas rara vez tienen una única causa o factor de riesgo. Generalmente, son el resultado de una interacción compleja y multifactorial que involucra:
- Factores intrínsecos: Deterioro de la función relacionado con la edad, trastornos médicos y efectos adversos de fármacos.
- Factores extrínsecos: Riesgos ambientales.
- Factores situacionales: Relacionados con la actividad específica o las circunstancias de una actividad, como apresurarse para ir al baño durante la noche.
Factores Intrínsecos
Los cambios relacionados con la edad pueden afectar negativamente los sistemas encargados de mantener el equilibrio y la estabilidad, incrementando el riesgo de caídas. La agudeza visual, la percepción de contrastes y profundidad, y la adaptación a la oscuridad se ven reducidas. La pérdida o los trastornos sensitivos, junto con la disfunción cerebelosa, pueden disminuir los reflejos posturales y afectar el equilibrio. Asimismo, los cambios en los patrones de activación muscular y la capacidad para generar potencia y velocidad muscular pueden mermar la habilidad para mantener o recuperar el equilibrio ante cambios, como al caminar sobre superficies irregulares o al recibir un golpe. La debilidad muscular, en particular, es un importante predictor de caídas. A medida que el deterioro cognitivo aumenta con la edad, también lo hace el riesgo de caídas, en parte porque los adultos mayores con deterioro cognitivo pueden no recordar la necesidad de aplicar medidas de seguridad para prevenir caídas.
Los trastornos crónicos y agudos, así como el uso de fármacos, son factores de riesgo principales para experimentar caídas. Este riesgo se incrementa con el número de medicamentos que toma el paciente. Diversas clases de medicamentos elevan el riesgo, pero los medicamentos psicoactivos son los reportados con mayor frecuencia como causantes de un aumento tanto en el riesgo de caídas como en las lesiones asociadas.
El riesgo de una caída traumática que resulte en fractura se ve incrementado por:
- Osteoporosis y cambios en la calidad ósea relacionados con la edad, que aumentan la fragilidad ósea.
- Pérdida de músculo (sarcopenia), que reduce las respuestas protectoras ante perturbaciones.
Factores Extrínsecos
Los factores ambientales pueden aumentar el riesgo de caídas de forma independiente o, más comúnmente, a través de la interacción con los factores intrínsecos. El riesgo es máximo cuando las condiciones del entorno exigen un mayor control postural y de movimiento (por ejemplo, al caminar sobre una superficie resbaladiza) y cuando el entorno no es familiar (tras una mudanza a un nuevo domicilio). Los adultos mayores que utilizan dispositivos de asistencia para la movilidad tienen mayor probabilidad de informar un historial de caídas, lo que refleja las limitaciones de movilidad subyacentes y comorbilidades que llevaron a la prescripción del dispositivo, en lugar de que los dispositivos sean inherentemente promotores de caídas.
Factores Situacionales
Ciertas actividades o decisiones pueden incrementar el riesgo de caídas y lesiones asociadas. Algunos ejemplos incluyen:
- Estar distraído (por ejemplo, caminar mientras se habla o se mira un teléfono inteligente) y no notar un peligro ambiental (como un bordillo o un escalón).
- Correr al baño, especialmente por la noche cuando no se está completamente despierto o la iluminación puede ser inadecuada.
- Usar una escalera.
La demencia puede exacerbar muchas de estas situaciones peligrosas que conducen a caídas. El deterioro de la cognición, el juicio y la conciencia de los peligros puede hacer que los adultos mayores se distraigan, se apresuren y no noten los peligros ambientales, aumentando significativamente el riesgo de caídas.
Prevención de caídas en el Adulto Mayor
Evaluación de los Riesgos de Caídas y Caídas
La evaluación del riesgo de caídas tiene como objetivo identificar a los adultos mayores que pueden presentar un alto riesgo para implementar estrategias preventivas. Esta evaluación no es un examen físico general, sino una revisión estructurada que utiliza cuestionarios, observación y herramientas de detección dirigidas. Después del tratamiento de las lesiones agudas, la evaluación debe enfocarse en identificar los factores de riesgo y las intervenciones apropiadas para reducir la incidencia de futuras caídas y lesiones relacionadas.
Si bien algunas caídas son evidentes por lesiones visibles, dado que los adultos mayores a menudo no refieren haberse caído, es fundamental preguntarles sobre caídas o problemas de movilidad en cada consulta médica. La evaluación debe centrarse en la identificación de factores intrínsecos, extrínsecos y situacionales que puedan ser modificados mediante intervenciones específicas, reconociendo que puede ser imposible eliminar por completo el riesgo de futuras caídas.
Anamnesis y Examen Físico
Se debe interrogar a los adultos mayores sobre su caída o caídas más recientes, obteniendo detalles sobre cuándo, dónde ocurrieron y qué estaban haciendo (factores de riesgo situacionales). Es recomendable preguntar también a los testigos. Asimismo, se debe indagar si el paciente percibió síntomas premonitorios o asociados (como palpitaciones, disnea, dolor torácico, vértigo o mareos) y si hubo pérdida de consciencia. Es importante preguntar si pudieron levantarse sin ayuda tras la caída y si sufrieron alguna lesión, con el fin de reducir el riesgo de complicaciones futuras.
El examen físico debe ser exhaustivo para descartar causas intrínsecas evidentes de caídas. En caso de una caída reciente, se debe medir la temperatura para descartar fiebre como factor contribuyente. Es preciso evaluar la frecuencia y el ritmo cardíaco para detectar bradicardia, taquicardia en reposo o arritmias, y realizar auscultación para identificar posibles trastornos valvulares cardíacos. La presión arterial debe medirse en decúbito supino y tras 1 y 3 minutos de bipedestación para excluir hipotensión ortostática. Se debe examinar la agudeza visual con corrección si es necesaria, y en caso de disminución, remitir a un especialista. Se evaluará el cuello, la columna vertebral y las extremidades (especialmente piernas y pies) en busca de debilidad, deformidades, dolor y limitación del rango de movimiento.
Un examen neurológico completo debe incluir la evaluación del estado mental para detectar deterioro cognitivo. Se valorarán la función motora (fuerza muscular, tono y rango de movimiento), la sensibilidad (propiocepción), la coordinación (función cerebelosa), el equilibrio estático y la marcha. El control postural básico, los sistemas propioceptivo y vestibular se evalúan con la prueba de Romberg. Las pruebas de equilibrio incluyen la permanencia en un pie y la marcha en línea recta; si el paciente puede mantenerse en un pie durante 10 segundos con ojos abiertos y caminar en línea recta 3 metros sin tambalearse, la deficiencia del control postural intrínseco es probablemente mínima. Se debe evaluar la función vestibular posicional.
Pruebas de Desempeño
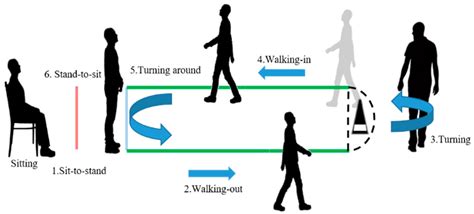
Existen diversas pruebas estandarizadas para evaluar la marcha, el equilibrio y la fuerza de miembros inferiores en adultos mayores con riesgo elevado de caídas. Una prueba inicial comúnmente utilizada es la prueba básica de levantarse y andar (Timed Up and Go test). Esta prueba evalúa la capacidad del paciente para levantarse de una silla, caminar 3 metros, girar, regresar a la silla y sentarse, observando la debilidad de miembros inferiores, trastornos de equilibrio o marcha inestable.
Para aquellos con dificultad para realizar la prueba básica, se puede emplear una versión cronometrada, donde un tiempo superior a 12 segundos indica un aumento significativo del riesgo de caídas. La Evaluación de la Movilidad Orientada al Desempeño (Performance-Oriented Mobility Assessment - POMA) permite identificar problemas de equilibrio y estabilidad durante la marcha y otros movimientos, requiriendo entre 10 y 15 minutos. Puntuaciones bajas en esta prueba predicen un mayor riesgo de caídas.
Pruebas de Laboratorio
No existe una prueba de laboratorio estándar para determinar la causa exacta de una caída. La evaluación debe basarse en la anamnesis y los hallazgos del examen físico para descartar diversas causas. Algunas pruebas útiles incluyen:
- Hemograma completo: para descartar anemia o leucocitosis.
- Medición de glucemia: para excluir hipoglucemia o hiperglucemia.
- Medición de electrolitos: para descartar deshidratación.
- En caso de sospecha de neuropatías periféricas, se recomiendan hemograma completo, niveles de glucosa en sangre, electrolitos, folato, B12 y TSH.
Otras pruebas como el electrocardiograma (ECG), monitorización cardíaca ambulatoria y ecocardiografía se recomiendan solo si se sospecha una causa cardíaca. El masaje carotídeo en condiciones controladas se ha propuesto para identificar hipersensibilidad carotídea. Las radiografías vertebrales y la tomografía computarizada (TC) o resonancia magnética (RM) de cráneo se solicitan únicamente si la anamnesis y el examen físico sugieren trastornos neurológicos nuevos. Puede indicarse un estudio de electromiografía/conducción nerviosa (EMG/NCS) si se sospecha neuropatía, miopatía, radiculopatía u otro trastorno del sistema nervioso periférico.
Prevención de Caídas
La prevención de caídas en el adulto mayor es un enfoque multifacético que aborda los diversos factores de riesgo identificados. Una estrategia clave es mantener la actividad física, siempre con la aprobación del profesional de atención médica. Actividades como caminar, ejercicios acuáticos o tai chi pueden mejorar la fuerza, el equilibrio, la coordinación y la flexibilidad, reduciendo así el riesgo de caídas.
Si una persona evita la actividad física por miedo a caerse, es fundamental comunicarlo al profesional de atención médica. Este puede recomendar programas de ejercicio supervisados o derivar a un fisioterapeuta, quien puede diseñar un programa personalizado para mejorar el equilibrio, la flexibilidad y la fuerza muscular.
En el examen físico o de salud periódico, se debe preguntar a los adultos mayores sobre caídas ocurridas en el último año y sobre dificultades con el equilibrio o la deambulación. Para los adultos mayores que informan una sola caída y no presentan problemas de equilibrio o marcha en la Prueba de...