La diabetes, una afección caracterizada por niveles elevados de glucosa en la sangre, puede causar daños significativos en los ojos con el tiempo, llevando a una baja visión o incluso a la ceguera. Las enfermedades diabéticas del ojo son un grupo de problemas que afectan a las personas con diabetes, siendo la retinopatía diabética la principal causa de ceguera entre los adultos en edad laboral en el mundo occidental. Además, la diabetes puede hacer más frecuente la aparición de cataratas y glaucoma.
Según el Doctor Javier Araiz, director científico de ICQO y especialista en retinopatía diabética, "la diabetes puede afectar al ojo de varias formas: es más frecuente la aparición de cataratas, en algunos casos también hará más frecuente el glaucoma, pero la causa principal de pérdida de visión en pacientes diabéticos es la alteración de la retina, lo que se llama como retinopatía diabética". Este trastorno es una "enfermedad silenciosa" que, lamentablemente, muchas veces no da síntomas en sus estadios iniciales, lo que subraya la importancia de la detección temprana.
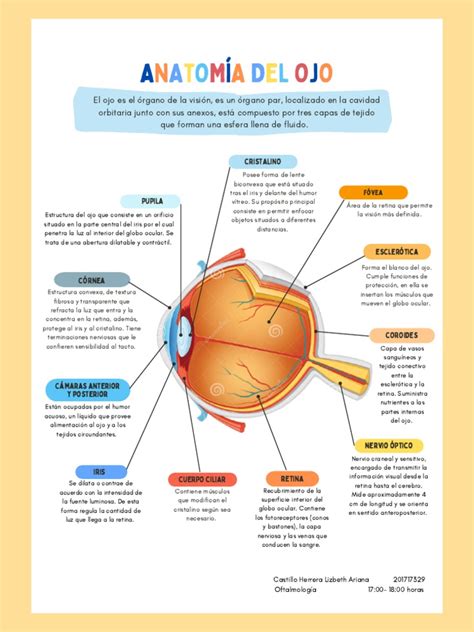
Enfermedades Oculares Asociadas a la Diabetes
La diabetes puede desencadenar varios problemas oculares graves debido a los niveles altos de azúcar en la sangre, que dañan los vasos sanguíneos y los cristalinos de los ojos. La mayoría de las enfermedades oculares asociadas con la diabetes comienzan con problemas en los vasos sanguíneos.
- Retinopatía diabética (RD): Es la causa principal de ceguera en adultos. Ocurre cuando los niveles altos de azúcar en la sangre dañan los vasos sanguíneos en la retina, la capa de tejido sensible a la luz en la parte posterior del ojo. Estos vasos sanguíneos dañados pueden hincharse, debilitarse, abultarse o filtrar líquido, lo cual causa visión borrosa.
- Edema Macular Diabético (EMD): Se produce cuando los vasos sanguíneos de la retina filtran líquido hacia la mácula, la parte de la retina necesaria para una visión central aguda. Esta hinchazón es la causa más común de ceguera en las personas con retinopatía diabética y puede destruir la vista nítida en esta área.
- Glaucoma: Es un grupo de enfermedades del ojo que dañan el nervio óptico debido, generalmente, a demasiada presión en el ojo. Las personas con diabetes tienen el doble de probabilidades de desarrollar glaucoma de ángulo abierto, el tipo más común. La diabetes también puede causar glaucoma neovascular, donde crecen vasos sanguíneos nuevos y anormales en el iris.
- Cataratas: Ocurren cuando el cristalino transparente del ojo se vuelve opaco. Si bien los cristalinos tienden a nublarse con la edad en todas las personas, los diabéticos tienen más probabilidades de presentar cataratas a una edad más temprana y de manera más rápida.
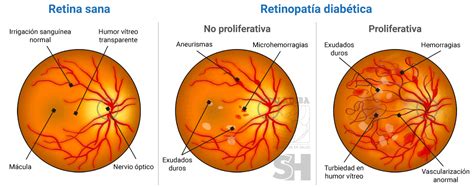
La Retinopatía Diabética: Detalle de su Progresión
La retinopatía diabética se desarrolla debido a un aumento prolongado de los niveles altos de azúcar en la sangre, lo que altera las venas y vasos sanguíneos de la retina, dañándolos y haciéndolos mucho más permeables. La prevalencia de esta enfermedad ocular aumenta con la duración de la diabetes y la edad del paciente.
Causas y Mecanismos de Daño Ocular
La diabetes mellitus (DM) causa cambios anormales en los niveles de azúcar en la sangre (glucosa). La diabetes descontrolada provoca que niveles inusualmente altos de azúcar en la sangre (hiperglicemia) se acumulen en los vasos sanguíneos, causando un daño que obstaculiza o altera el flujo de sangre en los órganos del cuerpo, incluyendo los ojos. El daño en los ojos sucede cuando grandes cantidades de azúcar en la sangre comienzan crónicamente a obstruir o dañar los vasos sanguíneos de la retina ocular.
Los picos anormales de azúcar en la sangre pueden aumentar el riesgo de contraer retinopatía diabética en ambos tipos de diabetes. En la diabetes tipo 1, el cuerpo no produce suficiente insulina. En la diabetes tipo 2, el cuerpo produce insulina pero no la utiliza correctamente o no produce suficiente.
Tipos y Etapas Progresivas de la Retinopatía Diabética
La retinopatía diabética avanza a través de distintas etapas, cada una con mayor gravedad y un impacto más significativo en la visión.
Retinopatía Diabética No Proliferativa (RDNP)
Esta es la fase temprana de la enfermedad, donde los vasos sanguíneos en la retina se debilitan y se hinchan, formando pequeñas bolsas llamadas microaneurismas. En esta etapa, a menudo no hay síntomas visuales presentes.
- Retinopatía no proliferativa leve: El daño en la retina es mínimo, a menudo sin síntomas perceptibles.
- Retinopatía no proliferativa moderada: Algunos de los vasos sanguíneos de la retina comienzan a obstruirse, lo que puede empezar a afectar la visión.
- Retinopatía no proliferativa grave: Se caracteriza por una obstrucción más extensa de los vasos sanguíneos de la retina, lo que acentúa el deterioro de la visión. Es una fase crítica.
Retinopatía Diabética Proliferativa (RDP)
Es la etapa más avanzada y presenta el mayor riesgo de pérdida de visión. Se caracteriza por:
- El desarrollo de vasos sanguíneos anormales (neovascularización) en el nervio óptico y el humor vítreo, o adyacente a los mismos.
- Hemorragia pre-retinal, que tiene lugar en el humor vítreo o al frente de la retina.
- Isquemia que proviene del flujo sanguíneo disminuido o bloqueado, con falta de oxígeno para una retina saludable.
Estos vasos sanguíneos anormales tienden a romperse y sangrar hacia el interior del humor vítreo del ojo, lo que puede causar pérdida repentina de la visión y complicaciones más permanentes como desprendimiento de retina traccional y glaucoma neovascular.
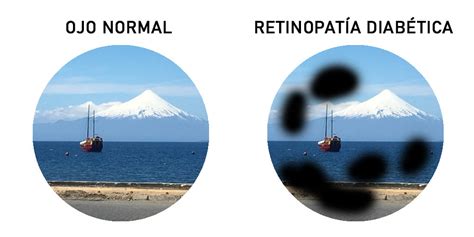
Síntomas de la Retinopatía Diabética
Es fundamental recordar que la retinopatía diabética puede ser asintomática en sus estadios iniciales. La pérdida de visión suele aparecer cuando la patología ya está avanzada. A medida que la enfermedad empeora, se pueden notar diferentes síntomas:
- Un mayor número de moscas volantes (puntos oscuros flotando en el campo visual).
- Visión borrosa.
- Visión que cambia de borrosa a clara.
- Ver áreas en blanco u oscuras en el campo de visión.
- Visión nocturna deficiente.
- Notar que los colores se ven atenuados o apagados.
- Pérdida de la visión (central o periférica).
- Visión fluctuante.
- Aparición de un escotoma o sombra en el campo visual.
- Anormalidades corneales como cicatrización lenta de heridas.
- Doble visión.
- Dolor en los ojos.
- Problemas de visión de cerca que no tienen relación con la presbicia.
Ante cualquier cambio brusco en la vista, como destellos de luz o un aumento inusual de moscas volantes, o la sensación de que una cortina se tiende sobre los ojos, se debe consultar al médico de inmediato.
Diagnóstico de las Enfermedades Diabéticas del Ojo
El diagnóstico temprano es crucial, incluso si no hay síntomas evidentes. El tratamiento es más eficaz cuando se inicia pronto. Un examen completo de los ojos con dilatación de las pupilas es la mejor manera de detectar los problemas oculares causados por la diabetes.
- Examen ocular con pupila dilatada: Se colocan gotas en los ojos para dilatar (abrir más) las pupilas, permitiendo al oftalmólogo ver mejor el interior de los ojos y buscar anomalías. Las gotas pueden causar visión borrosa temporal.
- Angiografía con fluoresceína: Una vez dilatados los ojos, se inyecta un tinte en una vena del brazo. Se toman imágenes mientras el tinte circula por los vasos sanguíneos oculares, lo que ayuda a localizar vasos sanguíneos cerrados, rotos o con fugas.
- Tomografía de coherencia óptica (OCT): Esta prueba proporciona imágenes transversales de la retina que muestran su grosor. Ayuda a determinar cuánto líquido se ha filtrado en el tejido de la retina y puede usarse para controlar el avance del tratamiento.
Retinopatía Diabética
Opciones de Tratamiento para la Retinopatía Diabética
El tratamiento tiene como objetivo disminuir o detener el avance de la retinopatía diabética y depende en gran medida de su tipo y gravedad. Aunque el tratamiento puede demorar o detener el avance, no es una cura. El daño en la retina y la pérdida de la visión siguen siendo posibles en el futuro, ya que la diabetes es una afección de por vida.
Control de la Diabetes: La Primera Línea de Defensa
Para retardar la progresión de la retinopatía diabética, es primordial mantener un buen control de la glucosa en la sangre, la tensión arterial y los lípidos en sangre (colesterol). Trabajar con el médico especializado en diabetes (endocrinólogo) para mejorar el control de la diabetes es fundamental. Además, dejar de fumar y realizar actividad física son estrategias importantes.
Tratamiento para la Retinopatía Diabética en Etapa Inicial (No Proliferativa)
Si la retinopatía diabética es no proliferativa de leve a moderada, es posible que no se necesite tratamiento de inmediato, pero el oftalmólogo controlará los ojos detenidamente para determinar cuándo podría ser necesario intervenir.
Tratamiento para la Retinopatía Diabética Avanzada (Proliferativa o Edema Macular)
Si se tiene retinopatía diabética proliferativa o edema macular, se necesitará tratamiento inmediato para reparar el daño ocular y prevenir la ceguera.
- Inyecciones de medicamentos intraoculares: Estos medicamentos, llamados inhibidores del factor de crecimiento endotelial vascular (anti-FCEV), se inyectan en el vítreo del ojo. Ayudan a detener el crecimiento de nuevos vasos sanguíneos anormales y a disminuir la acumulación de líquido. Medicamentos como ranibizumab (Lucentis), aflibercept (Eylea) y, en algunos casos, bevacizumab (Avastin) se utilizan. Las inyecciones pueden causar ligeras molestias y posibles efectos secundarios como presión alta en el ojo o infección. Es necesario repetir las inyecciones y, en algunos casos, se combinan con la fotocoagulación.
- Fotocoagulación focal con láser: Este tratamiento con láser puede detener o disminuir la filtración de sangre y líquido en el ojo. Durante el procedimiento, las filtraciones de los vasos sanguíneos anormales se tratan con quemaduras de láser. Generalmente se realiza en una sola sesión en el consultorio. Puede reducir la probabilidad de que el edema macular empeore.
- Fotocoagulación panretiniana (láser disperso): También conocido como tratamiento disperso con láser, puede reducir el tamaño de los vasos sanguíneos anormales. Las áreas de la retina alejadas de la mácula se tratan con quemaduras de láser dispersas, lo que hace que los nuevos vasos sanguíneos anormales disminuyan de tamaño y cicatricen. Se realiza en dos o más sesiones. Después del procedimiento, es posible experimentar visión borrosa temporal y una posible pérdida parcial de la visión periférica o nocturna.
- Vitrectomía: En este procedimiento quirúrgico, se hace una pequeña incisión en el ojo para extraer la sangre del centro del ojo (vítreo) y el tejido cicatricial que tira de la retina. Se realiza en un centro quirúrgico u hospital con anestesia local o general.
Prevención y Exámenes Oculares Regulares
La prevención y la detección temprana son la mejor manera de evitar la pérdida grave de la visión. Es difícil recuperar la vista que se pierde, por lo que la detección precoz es vital.
Recomendaciones de la Asociación Americana de la Diabetes (ADA)
- Diabetes tipo 1: Se recomienda un examen ocular dentro de los cinco años del diagnóstico.
- Diabetes tipo 2: Se aconseja un primer examen ocular inmediatamente después del diagnóstico.
- Exámenes de seguimiento: Si no hay evidencia de retinopatía en el examen inicial, las personas con diabetes deben realizarse exámenes oculares completos con pupila dilatada al menos cada dos años. Si existe cualquier nivel de retinopatía, los exámenes deben ser anuales, o con la frecuencia que el oftalmólogo considere adecuada.
- Embarazo: Las mujeres con diabetes deben hacerse un examen ocular antes de quedar embarazadas o durante el primer trimestre de embarazo, y ser controladas exhaustivamente durante toda la gestación y hasta un año después de dar a luz.
Estrategias Clave para Retrasar la Progresión
Además de los exámenes periódicos, controlar los factores clave del manejo de la diabetes es esencial:
- Manejar sus niveles de azúcar en la sangre (hemoglobina A1c).
- Controlar la presión arterial alta.
- Controlar los niveles de colesterol.
- Dejar de fumar.
- Realizar actividad física.
Aunque le haya sido difícil controlar la salud en el pasado, un mejor cuidado ahora puede proteger sus ojos en el futuro.
Factores de Riesgo y Poblaciones Vulnerables
Cualquier persona con diabetes tipo 1, tipo 2 o diabetes gestacional puede desarrollar retinopatía diabética. Mientras más tiempo se tenga diabetes, mayores son las probabilidades de que se presente retinopatía diabética. Otros factores de riesgo incluyen:
- Duración de la diabetes y edad del paciente: La prevalencia de la enfermedad ocular aumenta con el tiempo de evolución de la diabetes y la edad.
- Presión arterial alta descontrolada (hipertensión): Ha sido asociada con daño ocular relacionado con la diabetes.
- Embarazo: Los cambios hormonales y metabólicos pueden acelerar el desarrollo o progresión de la retinopatía diabética.
- Grupos minoritarios: En Estados Unidos, poblaciones como afroamericanos, hispanos o latinos e indígenas americanos muestran una mayor vulnerabilidad y, en algunos casos, índices más bajos de uso de atención médica ocular.
La Retinopatía Diabética como Discapacidad: Perspectivas Legales y de Impacto Diario
La retinopatía diabética puede alterar gravemente la vida cotidiana de una persona, lo que plantea la cuestión de si constituye una discapacidad. Su gravedad varía de leve a grave, afectando a las personas de formas diferentes e influyendo en su capacidad para trabajar y en su calidad de vida.
Impacto en las Actividades Cotidianas
La afección va más allá de la mera discapacidad visual, afectando profundamente la capacidad del individuo para realizar tareas rutinarias:
- Dificultades de lectura y escritura: La visión borrosa o distorsionada puede hacer que estas tareas resulten extenuantes, afectando la vida laboral y personal.
- Desafíos para la navegación: Dificultad para reconocer caras, obstáculos o cambios en el terreno, lo que aumenta el riesgo de accidentes.
- Riesgo de accidentes y lesiones: La discapacidad visual aumenta el riesgo, especialmente en entornos como el hogar, el trabajo o al conducir.
Consideraciones Legales y la Ley de Estadounidenses con Discapacidades (ADA)
Para tener derecho a las prestaciones de incapacidad por retinopatía diabética, es esencial demostrar cómo esta afección, junto con otros problemas de salud, dificulta la capacidad laboral. La ley considera la retinopatía diabética como una discapacidad si limita considerablemente la capacidad de una persona para funcionar en la actividad diaria. Esto puede incluir la necesidad de adaptaciones razonables en el lugar de trabajo, como una iluminación adecuada.
Impacto Emocional y Psicológico
La lucha contra la pérdida de visión puede tener profundas repercusiones emocionales. Las personas pueden experimentar sentimientos de frustración, ansiedad o depresión. La preocupación constante por el empeoramiento de la visión y sus implicaciones personales y profesionales se suma al estrés.
Estrategias de Afrontamiento y Apoyo
La idea de una posible pérdida de visión puede ser atemorizante. En estos casos, se pueden buscar diversas formas de apoyo:
- Hablar con un terapeuta o buscar un grupo de apoyo puede ser beneficioso. Pida derivaciones a su médico.
- Si ya ha perdido visión, pregúntele al médico sobre productos para la visión reducida, como lupas, y servicios que pueden facilitar la vida diaria.
- Pida al profesional de la vista que le ayude a encontrar una clínica de baja visión y rehabilitación, donde especialistas pueden ayudarle a manejar la pérdida de la vista que no puede corregirse con anteojos, lentes de contacto, medicinas o cirugía.
Preparación para la Consulta Médica Oftalmológica
Prepararse para una consulta médica puede optimizar el tiempo con el especialista y asegurar que se aborden todas las preocupaciones.
Información Clave a Recopilar
Escriba un breve resumen de su historial de diabetes, que incluya:
- Cuándo se le diagnosticó.
- Los medicamentos que toma ahora y los que tomó en el pasado.
- Los niveles promedio de glucosa en la sangre recientes.
- Los últimos resultados de HbA1c si los conoce.
- Una lista de todos los medicamentos, vitaminas y otros suplementos que tome, incluida la dosis.
- Anote sus síntomas, en caso de que los tuviera, incluso los que parecen no estar relacionados con los ojos.
Preguntas Clave para el Médico
Prepare una lista de preguntas para hacerle al médico. Algunas sugerencias incluyen:
- ¿De qué forma la diabetes afecta la vista?
- ¿Tengo que hacerme otras pruebas?
- ¿Esta afección es temporal o duradera?
- ¿Cuáles son los tratamientos disponibles y cuál me recomienda?
- ¿Qué efectos secundarios puedo esperar luego del tratamiento?
- Tengo otras enfermedades. ¿Cómo puedo controlarlas de la mejor manera?
- Si controlo mis niveles de glucosa en la sangre, ¿mejorarán los síntomas oculares?
- ¿Qué niveles de glucosa en la sangre tengo que mantener como objetivo para protegerme los ojos?
- ¿Puede recomendarme algún servicio para personas con discapacidad visual?
- ¿Tiene síntomas oculares, como visión borrosa o cuerpos flotantes?
- ¿Por cuánto tiempo ha tenido síntomas?
- En general, ¿con qué grado de eficacia está controlando la diabetes?
- ¿Cuál fue el resultado de su último análisis de HbA1c?
- ¿Tiene otras enfermedades, como presión arterial alta o colesterol alto?
- ¿Se sometió a una cirugía ocular?
Si es posible, pida a un familiar o a un amigo que le acompañen. La persona que le acompañe puede ayudarle a recordar la información que reciba y, debido a que las pupilas estarán dilatadas, podrá conducir de regreso a casa.
tags: #discapacidad #visual #en #diabeticos