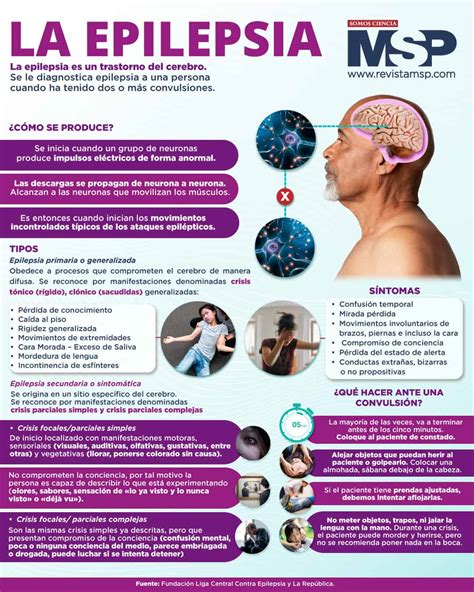
La epilepsia es una enfermedad cerebral crónica que afecta a más de 50 millones de personas en el mundo, caracterizada por la presencia de crisis epilépticas no provocadas y recurrentes. Ha sido declarada por la OPS-OMS como una patología frecuente y tratable en su mayoría, pero que impacta severamente al individuo en términos de calidad de vida, siendo altamente estigmatizadora. Puede presentarse en cualquier momento de la vida, en cualquier sexo y nivel socioeconómico.
Una crisis epiléptica (CE) se define como la aparición transitoria de signos y/o síntomas provocados por una actividad neuronal excesiva o sincrónica en el cerebro. Estos síntomas, es decir, lo que observamos en el paciente o lo que este relata del evento, dependerán de la región cerebral donde se produzca la descarga eléctrica anormal.
- Las crisis epilépticas provocadas (o sintomáticas agudas, o reactivas) se asocian a un factor agudo transitorio o reversible sistémico, o del SNC, como la descompensación que sufre una persona alcohólica o adicta en periodo de abstinencia, la fiebre en algunos lactantes (convulsión “febril”), la privación extensa de sueño o la hipoglucemia (disminución importante del nivel de azúcar en la sangre), entre otros.
- Las crisis epilépticas no provocadas o espontáneas, que orientan hacia un diagnóstico de epilepsia, se caracterizan por ser espontáneas (inicio súbito y brusco, duración breve con restablecimiento de funciones cerebrales), estereotipadas (las crisis son iguales unas a otras, siguiendo el mismo patrón) y recurrentes.
Las causas de la epilepsia son variables, siendo las más frecuentes a nivel mundial: traumatismos craneoencefálicos (TEC), infecciones del sistema nervioso central (meningitis, encefalitis), problemas en el momento del parto o en el recién nacido (causas perinatales), accidentes cerebrovasculares y causas genéticas.
El diagnóstico de la epilepsia es esencialmente clínico y lo realiza el neurólogo en base a una adecuada historia y examen físico; los exámenes complementarios solo ayudan a precisar y clasificar el tipo de epilepsia.
Conceptos Clave en la Clasificación y Pronóstico de la Epilepsia
Los diversos conceptos relacionados con la epilepsia, como su clasificación y los tipos de crisis, han mostrado cambios profundos en las últimas décadas. La descripción clínica precisa de la forma de ocurrir una crisis determinada es lo que se denomina “semiología”. Los diferentes tipos de crisis han sido clasificados de formas muy diferentes a lo largo del tiempo. En la actualidad, la clasificación de consenso diferencia signos clínicos cerebrales de inicio focal o generalizado, y la existencia de conciencia preservada o no.
- Signos de inicio focal: Ocurren cuando existe activación inicial de un grupo de neuronas limitado a un hemisferio cerebral, denominado foco epileptógeno. La semiología crítica puede ser motora, sensitiva, sensorial, psíquica o autonómica, específicamente atribuida a esa zona neuronal. Pueden ocurrir con conciencia preservada (en terminología previa “parcial simple”) o con conciencia alterada (término anterior “parcial compleja”), en las que existe percepción alterada pero no inconsciencia.
- Crisis generalizadas: En estas crisis, existe compromiso de ambos hemisferios cerebrales desde el inicio, e incluyen pérdida de conciencia, salvo en las crisis mioclónicas y atónicas, de gran brevedad.
El pronóstico de la epilepsia depende de la causa, así como del inicio temprano del tratamiento y su adherencia. Se estima que hasta el 70% de las personas con epilepsia pueden llevar una vida normal con el tratamiento apropiado. El 30% restante, sin embargo, tendrá una epilepsia refractaria, lo que significa que experimentará crisis a pesar del tratamiento correctamente indicado. En estos casos, se plantean otros tipos de tratamiento complementarios como la cirugía de la epilepsia o la dieta cetogénica.
- La epilepsia farmacorresistente es aquella en la que existe fallo de dos fármacos antiepilépticos (en monoterapia o combinación) que han sido correctamente indicados, bien tolerados, pautados a dosis apropiadas y durante el tiempo adecuado.
- Se entiende por encefalopatía epiléptica a una epilepsia tal que la propia actividad epiléptica en sí misma contribuye al deterioro progresivo de la función cerebral (con discapacidad cognitiva, motora, etc.) de forma adicional sobre la discapacidad esperada solo por la etiología subyacente y en la que la mejoría de la actividad epiléptica podría minimizar esta discapacidad.
La Epilepsia como Discapacidad Reconocida Legalmente
Si la epilepsia interfiere con la capacidad para mantener un empleo o realizar actividades diarias, se considera una discapacidad. La Administración del Seguro Social (SSA) de EE. UU. la incluye como una condición que califica en su Libro Azul bajo el Listado 11.02, siempre y cuando se cumplan ciertos criterios médicos y funcionales. Asimismo, la Ley de Estadounidenses con Discapacidades (ADA) la reconoce si limita sustancialmente una o más actividades importantes de la vida.
Criterios de la Administración del Seguro Social (SSA) en EE. UU.
Para recibir beneficios por discapacidad en EE. UU., el paciente debe demostrar que su condición le impide trabajar, incluso con un tratamiento constante. Los requisitos específicos se detallan en el Listado 11.02 para la Epilepsia:
- Convulsiones tónico-clónicas generalizadas: Al menos una vez al mes durante más de 3 meses consecutivos, a pesar del cumplimiento del tratamiento prescrito.
- Convulsiones discognitivas: Al menos una vez a la semana durante más de 3 meses consecutivos, a pesar del tratamiento.
- Convulsiones menos frecuentes con limitaciones funcionales significativas: Tales como funcionamiento físico limitado, dificultad de memoria, concentración o comunicación, problemas para interactuar con los demás o dificultad para adaptarse a situaciones nuevas.
Si la epilepsia no cumple con estos criterios específicos del listado, aún se puede tener derecho a una prestación médico-profesional. La SSA evalúa la Capacidad Funcional Residual (CFR), un perfil de lo que el individuo puede y no puede hacer física y mentalmente en un entorno laboral. Factores como la edad, nivel de educación, experiencia laboral pasada, y otras condiciones médicas o psicológicas son considerados. Para calificar, se debe demostrar que la epilepsia impide realizar cualquier tipo de trabajo a tiempo completo, no solo el trabajo anterior.
Derechos Laborales y Adaptaciones (Ley ADA)
Según la Ley de Estadounidenses con Discapacidades (ADA), los empleadores generalmente están obligados a proporcionar adaptaciones razonables a los trabajadores con epilepsia, a menos que hacerlo cause dificultades excesivas. Estas adaptaciones pueden incluir:
- Horarios flexibles para descanso o citas médicas.
- Evitar luces estroboscópicas o parpadeantes.
- Permiso para trabajar en entornos más tranquilos.
- Tiempo libre después de las convulsiones.
Documentación Necesaria para Probar la Epilepsia como Discapacidad
Para fortalecer un caso de solicitud de discapacidad, es esencial recopilar y presentar la siguiente evidencia médica:
- Un diagnóstico formal de un neurólogo.
- Resultados de la prueba de EEG (electroencefalograma).
- Resonancias magnéticas o tomografías computarizadas (si corresponde).
- Registros detallados de convulsiones (fechas, horas, síntomas).
- Notas del médico que detallan la frecuencia y el impacto de las convulsiones.
- Historial de medicamentos y evidencia de cumplimiento del tratamiento.
- Declaraciones de familiares, compañeros de trabajo o amigos que presenciaron los episodios.
Las solicitudes de discapacidad a menudo se deniegan debido a la falta de evidencia, documentación incorrecta o incomprensión de los criterios de la SSA, lo que subraya la importancia de un asesoramiento legal especializado.
La Situación del Trabajador con Epilepsia en España y Valoración de Incapacidad Laboral
En España, se regula la situación del trabajador con discapacidad para garantizar la plena igualdad laboral. Cuando la epilepsia es una patología sobrevenida, el trabajador no podrá ser despedido, sino que su actividad laboral se adecuará a las características de su enfermedad.
El informe clínico para la valoración de la incapacidad laboral debe reflejar factores que permitan la adopción de decisiones homogéneas atendiendo a criterios de homologación y equidad. Lo más importante es describir la situación del paciente en la vida real, incluyendo el tipo y frecuencia de crisis, tratamiento y resultado, pronóstico, patologías asociadas y requerimientos de adaptación tanto en la vivienda como en el entorno laboral.
Según el Real Decreto 1977/1999, el grado de discapacidad se obtiene sumando la puntuación de ambos apartados, siempre que el porcentaje del apartado A sea igual o superior al 25 %.
Jurisprudencia Relevante del Tribunal Supremo (TS)
- Las crisis que cursan con rigidez y pérdida de conciencia (“gran mal”) y se repiten con periodicidad mensual, han dado lugar a incapacidad permanente absoluta (sentencias del TS 20/04/1987 y 29/04/1991).
- Las crisis “parciales complejas” han dado lugar a incapacidad permanente total (sentencia del TS 21/05/1987), aunque en este caso se consideró un menor grado de incapacidad laboral al usar el término parcial.
Impacto de la Epilepsia en la Calidad de Vida y Comorbilidades
La epilepsia puede afectar drásticamente la capacidad para mantener un trabajo, conducir o completar tareas cotidianas, debido a síntomas como sacudidas repentinas e involuntarias de las extremidades o el cuerpo, confusión o desorientación temporal, miradas fijas o “desconexión”, pérdida de conciencia o conocimiento, pérdida de memoria o fatiga después de las convulsiones, pérdida de control muscular o fuerza, entumecimiento, hormigueo o cambios en los sentidos, y dificultades del habla antes o después de las convulsiones.
Reconocer los desencadenantes de las convulsiones es crucial para el tratamiento y la documentación, incluyendo factores como la falta de sueño o fatiga, luces o patrones parpadeantes, estrés o tensión emocional, uso de alcohol o drogas, fluctuaciones hormonales, medicamentos omitidos, enfermedad o fiebre, deficiencias nutricionales y ciertos medicamentos.
Comorbilidades Psiquiátricas
Entre un 20-30% de los pacientes con epilepsia crónica (PCE) presentan comorbilidad psiquiátrica, siendo lo más frecuente la depresión, el trastorno de ansiedad, el déficit de atención y la psicosis. Esta prevalencia es mayor en pacientes con epilepsia farmacorresistente y antecedentes de enfermedad psiquiátrica. Se ha establecido una relación bidireccional entre la epilepsia y la depresión, pero también con el autismo o la esquizofrenia. Es importante que el neurólogo esté entrenado en detectar esta patología psiquiátrica en pacientes epilépticos, tenga pericia en su tratamiento y conocimiento sobre la repercusión que los fármacos antiepilépticos (FAC) puedan tener sobre esta patología. Se recomienda tratar la patología psiquiátrica, iniciando el fármaco a bajas dosis y ajustándolas a las 2-5 semanas.
Alteraciones de las Funciones Cognitivas
La alteración de las funciones cognitivas en PCE disminuye la calidad de vida más que las propias crisis epilépticas. Este aspecto genera mucha discapacidad que con frecuencia está infravalorada. Las funciones cognitivas más afectadas por los FAC son la atención y la función ejecutiva. La evaluación neuropsicológica formal sería deseable en PCE tanto al diagnóstico como durante la evolución de la enfermedad, aunque en muchas ocasiones esta evaluación especializada no está disponible.
El test EpiTrack es un test rápido (10-12 minutos), sensible al efecto cognitivo de los FAC, que abarca 6 pruebas (fluidez, inhibición de la respuesta, memoria de trabajo, anticipación, velocidad y flexibilidad) centradas en atención y funciones ejecutivas. Además, ha mostrado buena correlación con medidas de calidad de vida y con actividades de la vida diaria y es fácil de pasar en la consulta. Los efectos secundarios cognitivos relacionados con FAC son en la mayoría de los casos reversibles al reducir la dosis o retirar el fármaco.

Disfunción Sexual
La disfunción sexual (SD) en PCE es probablemente multifactorial, con factores neurológicos, endocrinos, iatrogénicos, psiquiátricos y psicosociales involucrados. Con los FAC de segunda y tercera generación, los casos de disfunción sexual son muy poco frecuentes.
Permiso de Conducir y Epilepsia
En el informe neurológico que se aporte para la obtención o prórroga del permiso de conducir se debe hacer constar el diagnóstico, tipo de crisis, el cumplimiento terapéutico, la frecuencia de crisis (periodo último libre de éstas), el horario de presentación (fundamentalmente si son nocturnas) y que el tratamiento farmacológico prescrito no dificulta la conducción.
El Estatus Epiléptico: Una Emergencia Neurológica
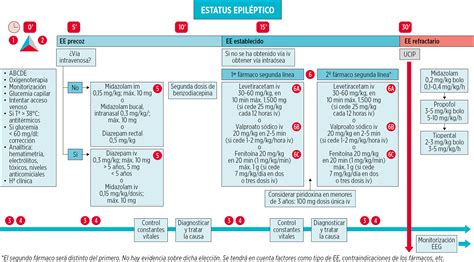
El Estatus Epiléptico (EE) se trata de una crisis epiléptica de carácter prolongado, o también una serie de crisis en las que el paciente no llega a recobrar la conciencia por completo. Constituye una causa frecuente de emergencia neurológica.
Existe una nueva definición más operativa que considera el EE convulsivo como cualquier crisis que dure más de 5 minutos o más de dos crisis en las que el paciente no recobra la conciencia, en adultos o niños mayores de 5 años. En el caso de las crisis focales, si la crisis dura más de 10 minutos se considera un Estatus Epiléptico focal.
El desarrollo del EE se explica como la alteración del equilibrio que hay entre la inhibición neuronal y la excitación, siendo esta última excesiva y la primera deficiente, lo que produce una actividad epiléptica sostenida.
STATUS EPILÉPTICO: CONCEPTO, ETIOLOGIA y EPIDEMIOLOGIA
Clasificación del Estatus Epiléptico
Podría decirse que hay 4 tipos fundamentales de EE: focal con síntomas motores, generalizado convulsivo, focal no convulsivo y generalizado no convulsivo. Sin embargo, la ILAE (Liga Internacional contra la Epilepsia) ha definido múltiples subclasificaciones de los EE según las variables que se tengan en cuenta: semiología, etiología, hallazgos en Electroencefalografía (EEG) y edad del paciente.
¿Es el Estatus Epiléptico una Patología Frecuente?
Es difícil conocer la frecuencia real del EE porque se considera que está infradiagnosticado. Aunque hay estudios que hablan de un 30% en pacientes con epilepsias graves, hay porcentajes que varían entre el 12 y 50% en función del tiempo para considerar el Estatus Epiléptico. Con la nueva definición (más de 5 minutos), puede considerarse como una patología relativamente frecuente, pero muchas veces se trata de manera más o menos rápida y, por ello, no llega a contabilizarse como tal.
Factores de Riesgo y Pacientes con Mayor Probabilidad
Los pacientes que sufren epilepsias farmacorresistentes tienen más probabilidades de sufrir un Estatus Epiléptico. No obstante, en pacientes con epilepsias conocidas, las causas más frecuentes de estatus suelen deberse a:
- Mal cumplimiento terapéutico (no tomar la medicación, mala absorción por una enfermedad intercurrente, o retirada de la medicación al ingresar en el hospital por una intervención quirúrgica).
- Epilepsias graves o epilepsias de la infancia que cursan con un estatus de repetición.
El EE también puede aparecer de novo en una persona sana, o bien en el debut de la epilepsia, o por otras patologías como las encefalitis. Es importante tener en cuenta que aproximadamente la mitad de los pacientes que tienen Estatus Epilépticos no padecían ningún tipo de epilepsia anteriormente. Los factores de riesgo adicionales suelen ser la edad (a mayor edad, más posibilidades de sufrir un EE) porque muchos pacientes debutan la epilepsia en forma de estatus de manera secundaria a lesiones vasculares como un ictus, por ejemplo. Cualquier persona que padece una lesión a nivel cerebral también tiene más probabilidades de debutar con un EE.
Etapas del Estatus Epiléptico
Generalmente, se distinguen 4 etapas en el Estatus Epiléptico, que son cruciales para la toma de decisiones terapéuticas:
- Fase Precoz: Es la etapa inicial, donde ocurren las crisis prolongadas o recurrentes, y donde la intervención debe ser inmediata. Dura aproximadamente 5 minutos si se trata de una crisis tónico-clónica generalizada y 10 minutos si se trata de una crisis focal, con pérdida de conciencia o ausencias.
- Fase Establecida: Teóricamente, en esta fase ya se le ha dado un tratamiento al paciente, pero este no ha respondido. Se considera fase establecida a partir de los 5 minutos en las crisis generalizadas y de los 10 minutos en las crisis focales.
- Fase Refractaria: Se establece cuando al paciente se le han suministrado dos fármacos y no responde al tratamiento.
- Fase Superrefractaria: Es aquella en la que el paciente continúa en un EE a pesar de que se encuentra anestesiado, se le ha intubado y se le ha inducido un coma terapéutico, o bien el EE se repite 24 horas o más después del inicio del tratamiento anestésico, incluidos los casos que ocurren al disminuir o suspender la anestesia.
Cambios Cerebrales Durante el Estatus Epiléptico
El cambio de la definición de estatus, de 30 a 5 minutos, se debe a que se ha comprobado que no solo se producen cambios a nivel bioquímico en los neurotransmisores, sino también cambios estructurales a nivel de los receptores de los fármacos, de la glía y microglía, entre otros. Estos cambios hacen que cada vez sea más difícil controlar el estatus, de ahí la importancia de tratarlo pronto para evitar daños irreversibles.
Al comienzo, hay una activación neuronal permanente a nivel cerebral, lo que produce cambios como el aumento del consumo de glucosa y oxígeno en el cerebro. Si hablamos de un estatus epiléptico generalizado, que supuestamente afecta a toda la corteza cerebral, todos estos cambios son más bruscos e importantes, y si no se atajan a tiempo, pueden llevar a lesiones de isquemia. Si se trata de crisis focales, que afectan solo a una parte del cerebro, los cambios ocurren más lentamente. Si el estatus no se trata, puede llevar, incluso, a la muerte del paciente, y si sobreviven pueden quedar secuelas que dependen de la zona del cerebro más afectada, normalmente alteraciones cognitivas (memoria), retrasos del lenguaje, alteraciones visuales y, en algunos casos, alteraciones de la movilidad.
Diagnóstico, Tratamiento y Prevención del Estatus Epiléptico
En la mayoría de guías y protocolos clínicos, el tratamiento recomendado es escalonado con distintos fármacos en función del tipo y tiempo de evolución del EE. El EEG es la herramienta fundamental en el manejo y diagnóstico del tipo de epilepsia y síndrome. El estudio de elección en el proceso diagnóstico de epilepsia debe ser la resonancia magnética cerebral (RMC), especialmente para epilepsias focales, no clasificables o de difícil control.
La prevención del EE tiene dos aspectos fundamentales. En pacientes que ya tienen epilepsia, es crucial informarles sobre el riesgo de EE y la necesidad de administrar una medicación de rescate lo antes posible. Si se trata una crisis en los primeros cinco minutos, es muy probable que se evite un EE. Por lo tanto, la mejor manera de prevenirla es tratarla pronto e informar al paciente y sus acompañantes sobre cómo reconocer una crisis prolongada y cómo actuar.
Hoy en día, la terapia RES (Rapid Epileptic Seizure Termination) está en auge, con la investigación de nuevos tratamientos para facilitar su uso a nivel pre-hospitalario o domiciliario. Además de la adherencia al fármaco, todo aquello que pueda prevenir las causas subyacentes de EE (como medidas de prevención de un ictus o traumatismos craneoencefálicos) también reducirá el riesgo.
Limitaciones Derivadas del Estatus Epiléptico
Un paciente con epilepsia grave que cursa con EE frecuentes está muy limitado a nivel social y laboral. Cuando el estatus evoluciona a fase refractaria o superrefractaria, en ocasiones se producen cambios a nivel neuronal que son irreversibles y conllevan un deterioro cognitivo y motor. Es cierto que hoy en día hay medicamentos cada vez más potentes que pueden evitar estas secuelas. Sin embargo, es importante insistir en la relevancia de detectar la urgencia y de tomar las medidas adecuadas en el tiempo correcto. Se debe llamar a los servicios de emergencia cuando el paciente sufra una crisis diferente a las habituales, que dure más de lo habitual, tenga mayor número de repeticiones o no se recupere totalmente.
tags: #discapacidad #estatus #epileptico