La salud mental en personas mayores es un aspecto crucial que, sin embargo, a menudo es poco abordado y visibilizado. En un mundo con una población en rápido envejecimiento, donde se prevé que una de cada seis personas tendrá 60 años o más para 2030, la atención a estas condiciones se vuelve imperativa. Según la información del MINSAL, una de cada cinco personas de más de 60 años vive con alguna enfermedad de salud mental, siendo la demencia, la depresión, los trastornos de ansiedad y el abuso de alcohol los más comunes en este grupo etario.
Una psicóloga añade que la poca visibilización de estos temas probablemente se asocia con el "viejismo", es decir, el estigma asociado a la vejez donde las personas mayores son concebidas como si no fueran sujetos de derechos. Esto puede llevar a una depresión no tratada, una enfermedad de salud mental transversal a los distintos grupos etarios que, de no recibir un tratamiento oportuno y sumado con otros factores de riesgo, puede conducir a una persona a intentar quitarse la vida.
¿Qué es la Depresión? Un Concepto Transversal
La depresión es una enfermedad mental, no una parte normal del envejecimiento. Se define como un trastorno del estado de ánimo en el cual los sentimientos de tristeza, pérdida, ira o frustración están presentes casi todos los días durante al menos dos semanas, y a menudo interfieren con la vida diaria. Se entiende por depresión a aquel estado de ánimo triste que persiste pese a haberse disipado la causa externa, o una expresión desproporcionada de esta. Incluso, casos severos de depresión, no tienen causa externa precipitante. El paciente con depresión pierde el interés, incluso de vivir, sintiéndose incapaz de realizar sus actividades previas.
Junto a la tristeza, aparecen otra serie de síntomas como alteraciones del sueño y del apetito, síntomas somáticos y alteraciones del contenido del pensamiento que complican más la vida del paciente, interfiriendo gravemente en su calidad. La suma de todos estos escenarios puede dañar la salud mental de la persona mayor y, cuando esto sucede, pueden aparecer trastornos del ánimo o una depresión clínica, caracterizada por tristeza, desesperanza, pérdida del placer por las actividades que antes se disfrutaban y pérdida de interés o apatía.
Prevalencia de la Depresión en Personas Mayores
La elevada prevalencia de enfermedades psíquicas en los ancianos supone un importante problema de salud, cada vez más apremiante dado el progresivo envejecimiento de la población. La depresión es considerada como uno de los trastornos de mayor prevalencia en la actualidad, según la Organización Mundial de la Salud (OMS), que la califica como una de las mayores epidemias que afecta a la humanidad en los últimos decenios.
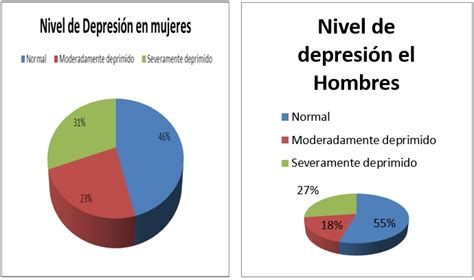
Aunque la depresión es el trastorno psiquiátrico más habitualmente encontrado en las personas mayores de 65 años, no resulta fácil dar cifras reales sobre la magnitud del problema. La prevalencia total del trastorno depresivo mayor en la población geriátrica oscila entre el 1,2% y el 9,4%. Si se incluyen también los individuos con síntomas depresivos que no satisfacen criterios para depresión mayor, la prevalencia aumenta a cifras que llegan hasta el 49%. En Estados Unidos y Europa, la prevalencia de depresión oscila entre el 6% y el 20%, ascendiendo hasta el 40% en Italia. En México, la prevalencia fue del 5,8% en mujeres y del 2,5% en hombres, incrementándose con la edad. Otros estudios evidencian que este es el trastorno afectivo más frecuente en personas mayores de 60 años, afectando a un 15% a 20% en la población ambulatoria, y hasta un 25% a 40% en pacientes hospitalizados. La incidencia de casos nuevos por año es del 15%.
Particularidades y Dificultades Diagnósticas en la Edad Avanzada
Aunque los síntomas fundamentales del síndrome depresivo son iguales en el adulto joven y en el anciano, la depresión tardía tiene ciertas particularidades. Existen pautas para el diagnóstico de depresión entregadas por Manuales Diagnósticos como el DSM-5 y CIE-10. Sin embargo, en personas mayores esta patología se manifiesta con ciertas particularidades que dificultan su diagnóstico.
Sintomatología Atípica y Solapada
La depresión en el anciano es un ejemplo de enfermedad de presentación atípica e inespecífica. Esto se debe a un predominio de sintomatología atípica y solapada, como la aparición de múltiples síntomas somáticos, no existiendo un ánimo deprimido exacerbado. Los síntomas comunes como fatiga, falta de apetito y problemas para dormir también pueden ser parte del proceso de envejecimiento o de un padecimiento físico. Como resultado, los síntomas de la depresión temprana pueden ser ignorados o confundidos con otras afecciones comunes en los adultos mayores.
Comorbilidad y Subdiagnóstico
Dada la pluripatología de estos pacientes, la depresión coexiste con otras enfermedades físicas. Esto, junto a las dificultades diagnósticas, lleva a que existan estudios que indican una tendencia al subdiagnóstico en adultos mayores y una priorización del diagnóstico de organicidad y demencia por sobre el de depresión. En casos graves, los síntomas de la depresión pueden parecerse a los de la demencia.
Impacto Cognitivo
Además, la depresión puede afectar al funcionamiento cognitivo, sobre todo a la capacidad de concentración y a la memoria, dificultando la evaluación. El deterioro cognitivo muchas veces ya está presente previamente en el anciano deprimido, lo que hace más difícil dicho reconocimiento y complica, en no pocas ocasiones, la evolución del síndrome.
Factores de Riesgo de la Depresión en el Adulto Mayor
La depresión es un proceso multifactorial y complejo cuya probabilidad de desarrollo depende de un amplio grupo de factores de riesgo. La investigación de estos factores cuenta con algunas limitaciones, ya que es difícil establecer diferencias entre los factores que influyen en el inicio y/o el mantenimiento de la depresión, y muchos de ellos interactúan, pudiendo ser causas o consecuencias.
Factores Psicosociales y Ambientales
- Sentimientos de soledad y desesperanza: Relacionarse no es solamente estar en contacto con otros, sino sentirse importante para otro, lo que para toda persona es una necesidad básica. El aislamiento social y la soledad son factores de riesgo cruciales para las afecciones de salud mental en etapas posteriores de la vida.
- Duelo reciente: La pérdida de un cónyuge o amigos cercanos es un evento adverso significativo.
- Cambios en la vida: Mudanza del hogar (por ejemplo, a un centro de la tercera edad), hijos que dejan el hogar, y pérdida de la independencia (dificultad para cuidarse o movilizarse).
- Efecto de la pandemia: Las cuarentenas agudizaron el sentimiento de soledad al instalarse la idea de que vincularse era peligroso.
- "Viejismo" y discriminación: La discriminación por motivos de edad puede afectar gravemente la salud mental.
- Malos tratos: Cualquier tipo de maltrato físico, verbal, psicológico, sexual, económico o desatención, a menudo por parte de cuidadores, tiene graves consecuencias.
- Entorno institucionalizado: El anciano institucionalizado es más vulnerable y proclive a padecer depresiones debido a la rutina, monotonía y mayor prevalencia de enfermedades en residencias.
- Condiciones socioeconómicas: Bajo nivel de recursos económicos, circunstancias laborales (desempleo y baja laboral) y pobreza energética.
- Historia de vida: La adversidad infantil, pérdidas tempranas o trauma acumulado incrementan la sensibilidad al estrés en la vejez.

Cambios Físicos y Neuropatológicos
Junto a las dificultades diagnósticas, para un completo abordaje de esta patología en personas mayores, es necesario considerar los cambios neurofisiológicos característicos del envejecimiento. La depresión puede estar relacionada con padecimientos físicos como trastornos tiroideos, mal de Parkinson, enfermedad del corazón, cáncer, accidente cerebrovascular. Además, la inflamación crónica, el dolor persistente, los trastornos del sueño y la disfunción autonómica amplifican la vulnerabilidad afectiva.
En más del 90% de los ancianos con depresión de inicio tardío se encuentran lesiones isquémicas silentes en sustancia blanca cerebral (WMH) que se ponen de manifiesto en pruebas de neuroimagen, soportando la hipótesis de depresión vascular en la edad avanzada. Otros hallazgos estructurales subclínicos son la atrofia cortical y central. Los ancianos con factores de riesgo vascular (como hipertensión, diabetes mellitus y enfermedad coronaria) deben considerarse como un grupo especialmente frágil de depresión.
Aspectos Genéticos y de Personalidad
Los rasgos neuróticos de la personalidad se asocian con una mayor incidencia de casos y recaídas de depresión mayor. También se ha observado que pacientes, fundamentalmente varones, con antecedentes de ataques de pánico, tienen mayor riesgo de desarrollar depresión mayor.
Los descendientes de pacientes con depresión constituyen un grupo de riesgo. Los familiares de primer grado de pacientes con trastorno depresivo mayor tienen el doble de posibilidades de presentar depresión que la población general. En el ámbito genético, la presencia de un polimorfismo del gen que codifica el transportador de la serotonina podría influir en el desarrollo de la depresión, al producir una disminución del transporte de este neurotransmisor.
Abordaje Clínico Integral de la Depresión en Personas Mayores
Prevenir la depresión en la vejez exige un programa clínicamente sólido, sensible al cuerpo y a la biografía emocional del paciente, y operativo en contextos reales como atención primaria, residencias y redes comunitarias.
Principios del Abordaje
El objetivo central es reducir la incidencia y la recurrencia de episodios depresivos, atenuar la sintomatología subclínica y mejorar la funcionalidad y la calidad de vida. Un programa eficaz integra apego, trauma y cuerpo; estratifica riesgo; interviene de forma escalonada; mide resultados y cuida la seguridad.
Evaluación Multidimensional
Para la línea base, es esencial combinar una entrevista clínica con escalas breves y validadas. La Escala de Depresión Geriátrica (GDS‑15) o el PHQ‑9 orientan la severidad. Para ideación suicida, se emplea el C‑SSRS. El dolor, el sueño y la ansiedad pueden medirse con escalas específicas, y el insomnio con el ISI. Se debe añadir un tamizaje social que evalúe la red de apoyo, la frecuencia de contacto, el acceso a transporte, las prestaciones disponibles y las barreras culturales o idiomáticas. También es crucial valorar la polifarmacia y los antecedentes de adversidad o trauma.
Estrategias Terapéuticas
Regulación del Sistema Nervioso y Actividades con Valor
La regulación del sistema nervioso es un pilar del programa. Técnicas como la respiración diafragmática, la coherencia cardíaca, la relajación muscular breve y la práctica atencional adaptada a la edad mejoran el sueño, el dolor y la reactividad emocional. Además, la planificación de actividades con valor -como arte, jardinería, música o voluntariado ligero- reintroduce el placer y el propósito, modulando la anergia y la rumiación. Incorporar higiene del sueño y manejo del dolor es fundamental, explicando la relación entre estrés, inflamación y estado de ánimo para favorecer la adherencia.
Psicoterapia
En psicoterapia, la terapia interpersonal para la depresión (TIP) ofrece marcos eficaces para el duelo, las transiciones de rol y los conflictos. Abordajes de trauma con estabilización, EMDR y técnicas sensoriomotoras también muestran utilidad. El trabajo focal en duelo y transiciones es clave.
Tratamiento Farmacológico
Si estas medidas no sirven, los antidepresivos y la psicoterapia a menudo ayudan. Los proveedores generalmente prescriben dosis más bajas de antidepresivos para las personas mayores e incrementan la dosis en forma más lenta que en los adultos más jóvenes. Es importante revisar interacciones fármaco-fármaco y fármaco-síntoma, ya que sedantes e hipnóticos agravan la fatiga, las caídas y el ánimo bajo.
Apoyo a Cuidadores
Prevenir la depresión en mayores implica intervenir en el sistema de apoyo. Se deben ofrecer espacios breves de psicoeducación a cuidadores, entrenamiento en comunicación de apego seguro y pautas para descansos reales. Esto ayuda a mantener una relación de cuidado buena y saludable, evitando el maltrato de las personas mayores.

Implementación del Programa: Adaptación a Diversos Contextos
Un programa excelente que no se puede usar fracasa. Es crucial adaptar horarios, ofrecer telepsicoterapia cuando proceda, gestionar transporte solidario, evitar copagos disuasorios y colaborar con centros de día, parroquias y asociaciones vecinales. Se deben definir convenios con atención primaria, residencias y servicios sociales, estableciendo protocolos de derivación, protección de datos y circuitos de urgencia. La captación se puede realizar a través de cribados en consulta, charlas comunitarias y referencias de cuidadores, siempre obteniendo un consentimiento informado claro y adaptado.
En atención primaria, el programa puede integrarse en citas de 20 minutos con cribado trimestral, derivación rápida a grupos psicoeducativos y seguimiento telefónico. En residencias, se recomienda un enfoque ecosistémico: capacitar auxiliares en microintervenciones de regulación, crear micro-espacios de vínculo seguro y ajustar estímulos ambientales para favorecer el sueño y la orientación. En comunidades rurales o con baja conectividad, se pueden emplear materiales impresos claros, alianzas con farmacias y radios locales, y visitas domiciliarias planificadas.
Para riesgo bajo, se prioriza psicoeducación, rutinas significativas y prácticas de regulación autonómica en grupos breves. En alto riesgo, se intensifica la frecuencia, se incorporan abordajes de trauma con estabilización, se involucra a la familia y se activan recursos sociales.
Seguimiento y Evaluación
Un ciclo inicial suele durar 8-12 semanas con sesiones semanales o quincenales, seguido de contactos de refuerzo a 3, 6 y 12 meses. Se debe revisar el cambio en GDS‑15 o PHQ‑9, la calidad de sueño, el dolor y la funcionalidad en actividades básicas e instrumentales. También se rastrea la satisfacción del paciente y del cuidador, la asistencia a sesiones y los eventos adversos. A largo plazo, se evalúa la tasa de nuevos casos depresivos a 12 meses, la reducción de ingresos no planificados y la cobertura en zonas de alta vulnerabilidad.
La calidad del programa crece con la formación continua del equipo en teoría del apego, duelo complicado, estabilización en trauma, técnicas de regulación autonómica y comunicación con familias. La alianza terapéutica se refuerza explicando con sencillez la relación entre cuerpo y emoción, estableciendo metas alcanzables y celebrando progresos pequeños. Se deben proponer pasos breves, repetibles y significativos, evitando promesas grandilocuentes.
La importancia de la atención geriátrica para los adultos mayores 🧑🦳
Riesgo de Suicidio: Una Preocupación Crítica
Según las cifras de la OMS, las personas mayores son el grupo de edad donde es más frecuente el suicidio. La complicación más preocupante de la depresión es el suicidio. Entre el 60-90% de las personas mayores de 75 años que se suicidan tienen diagnóstico de depresión. Los hombres representan la mayoría de los suicidios entre las personas mayores, y los divorciados o viudos están en mayor riesgo. Las familias deben prestar mucha atención a familiares mayores que estén deprimidos y vivan solos. Un protocolo claro para ideación suicida y maltrato es indispensable, documentando el consentimiento, los límites de confidencialidad y las derivaciones.
Cuándo Buscar Ayuda y Circuitos de Derivación
Es fundamental estar atentos a ciertas señales que podrían indicar que la persona mayor está sufriendo un problema de salud mental. Consulte con el proveedor si se está sintiendo tristeza, minusvalía o desesperanza, o si llora con frecuencia. Asimismo, consulte si está teniendo dificultad para enfrentar situaciones estresantes en la vida y desea una remisión a psicoterapia. Si se cuida de un familiar en edad avanzada y se piensa que dicha persona podría tener depresión, es importante ponerse en contacto con el proveedor.
Si usted o alguien que conoce está pensando en el suicidio, llame o envíe un mensaje de texto al 988 o chatee en 988lifeline.org. La Línea de vida para crisis y suicidio 988 proporciona apoyo gratuito y confidencial las 24 horas del día, los 7 días de la semana. También puede llamar al 911 o al número local de emergencias o ir a la sala de emergencias del hospital. No se demore. Si conoce a alguien que haya intentado suicidarse, llame al 911 o al número local de emergencias de inmediato.
La Respuesta Global: Iniciativas para un Envejecimiento Saludable
La OMS colabora con diversos asociados en estrategias, programas y herramientas para ayudar a los gobiernos a responder a las necesidades de los adultos mayores en materia de salud mental. Un ejemplo es la Década del Envejecimiento Saludable (2021-2030), una iniciativa de colaboración mundial liderada por la OMS para mejorar la vida de las personas mayores, sus familias y las comunidades. El Plan de Acción Integral sobre Salud Mental 2013-2030 de la OMS también promueve la mejora de la salud mental y la atención para todos los grupos de población, incluidos los adultos mayores. El Programa de Acción para Superar las Brechas en Salud Mental (mhGAP) de la OMS proporciona protocolos clínicos basados en la evidencia para la evaluación, gestión y seguimiento de afecciones mentales, neurológicas y por consumo de sustancias en entornos no especializados, incluyendo la depresión y la demencia.