Los problemas relacionados con medicamentos son frecuentes en los ancianos. Estos incluyen la ineficacia del fármaco, los efectos adversos de los medicamentos, sobredosis, subdosificación, tratamiento inapropiado, monitorización inadecuada, falta de cumplimiento e interacciones entre medicamentos y enfermedades o entre medicamentos.
La Complejidad de la Farmacoterapia en la Tercera Edad
Ineficacia del Tratamiento Farmacológico
Los medicamentos pueden ser ineficaces en los adultos mayores porque los médicos indican dosis insuficientes o no ajustan la dosis a lo largo del tiempo, por ejemplo, debido a una mayor preocupación por los efectos adversos. Otra causa es el escaso cumplimiento del tratamiento por parte del paciente, que puede deberse a limitaciones financieras o cognitivas.
Efectos Adversos a los Fármacos (EAF)
Los efectos adversos a los fármacos son reacciones no deseadas, molestas o peligrosas. Algunos ejemplos comunes son la sedación excesiva, la confusión, las alucinaciones, las caídas, la diarrea, el estreñimiento y el sangrado. En las personas ≥ 65 años no hospitalizadas, se identifican efectos adversos con una frecuencia de alrededor de 50 eventos cada 1.000 personas-año. Las tasas de hospitalización debido a efectos adversos de medicamentos son 4 a 7 veces más altas en pacientes mayores que en pacientes más jóvenes. Estas hospitalizaciones en pacientes mayores se deben con mayor frecuencia a anticoagulantes, antibióticos, antidiabéticos, analgésicos opioides y antipsicóticos.

Susceptibilidad Aumentada en Adultos Mayores
Cualquier paciente puede presentar efectos adversos de los fármacos, pero algunas características de los ancianos los hacen más susceptibles. Por ejemplo, los pacientes ancianos suelen tomar varios fármacos y presentar cambios en la farmacodinámica y la farmacocinética relacionados con la edad que aumentan el riesgo de efectos adversos. A cualquier edad, los fármacos pueden provocar efectos adversos a pesar de haber sido prescritos por un médico y tomados en forma apropiada; por ejemplo, la aparición de reacciones alérgicas no puede predecirse ni prevenirse.
Prevención de los Efectos Adversos
Se cree que los efectos adversos pueden prevenirse en muchos casos en los adultos mayores. Varias causas habituales de efectos adversos o de ineficacia pueden prevenirse en este grupo etario. Estas causas prevenibles incluyen:
- Interacciones medicamentosas
- Monitorización inadecuada
- Selección inapropiada del fármaco
- Falta de cumplimiento por parte del paciente
- Sobredosis
- Mala comunicación
- Prescripción insuficiente
- Afección médica no tratada
Factores Clave que Afectan la Comprensión y Adherencia
Comunicación Inadecuada
La comunicación inadecuada con pacientes o entre profesionales de la salud, particularmente durante transiciones de atención médica, es una causa significativa de efectos adversos de medicamentos en adultos mayores. Muchos problemas relacionados con fármacos podrían prevenirse si se prestara mayor atención a la reconciliación de medicamentos cuando los pacientes ingresan o salen del hospital o en otras transiciones de atención (traslado de un hogar de ancianos a un hospital o de un centro de enfermería especializado al hogar). Otra fuente de efectos adversos de los medicamentos es la falta de evaluación continua de la eficacia de los fármacos y la necesidad persistente de medicamentos específicos.
Administración de medicamentos en el adulto mayor
Interacciones Farmacológicas: Medicamentos y Enfermedades
Un fármaco administrado para tratar una enfermedad puede exacerbar otro trastorno, independientemente de la edad del paciente, pero estas interacciones preocupan en especial en los ancianos. A menudo, la distinción entre los efectos adversos sutiles de los fármacos y los efectos de la enfermedad resulta difícil y puede culminar en una cascada de prescripción de fármacos. Los Criterios de Beers de la American Geriatrics Society® se utilizan comúnmente para identificar posibles interacciones farmacológicas en adultos mayores y proporcionar recomendaciones de tratamiento médico.
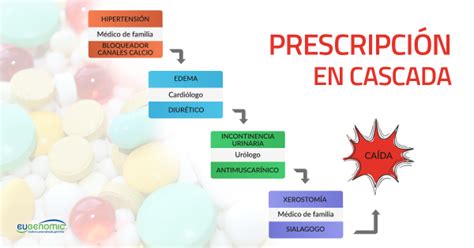
La Cascada de Prescripción
Cuando el efecto adverso de un fármaco se malinterpreta como un signo o un síntoma de una enfermedad nueva o se indica un medicamento para tratarlo, se culmina en una cascada de prescripciones. El nuevo fármaco innecesario puede causar nuevos efectos adversos, que pueden luego malinterpretarse como otra enfermedad y conducir a la indicación de una terapia innecesaria, y así sucesivamente.
Muchos fármacos producen efectos adversos semejantes a síntomas de enfermedades frecuentes en los ancianos o a cambios secundarios al envejecimiento. A continuación, se mencionan algunos ejemplos:
- Los antipsicóticos pueden causar síntomas semejantes a los de la enfermedad de Parkinson. En los adultos mayores, estos síntomas pueden diagnosticarse como enfermedad de Parkinson y tratarse con agonistas dopaminérgicos, lo que en realidad puede provocar efectos adversos generados por los fármacos antiparkinsonianos (p. ej., hipotensión ortostática, agitación psicomotriz, alucinaciones, náuseas).
- Los inhibidores de la colinesterasa (p. ej., donepezilo, galantamina) pueden prescribirse en pacientes con demencia. Estos fármacos pueden causar diarrea, polaquiuria o incontinencia urinaria de urgencia. Luego, para tratar estos nuevos síntomas se prescribe al paciente un fármaco anticolinérgico (p. ej., oxibutinina). De esta manera, se agrega un fármaco innecesario, con incremento del riesgo de efectos adversos e interacciones entre fármacos. Una estrategia más adecuada consiste en reducir la dosis del inhibidor de la colinesterasa o considerar un tratamiento diferente para la demencia (p. ej., memantina), que tiene un mecanismo de acción distinto.
- Los bloqueantes de los canales de calcio (p. ej., amlodipino, nifedipina, felodipino) pueden prescribirse para los pacientes con hipertensión. Estos medicamentos pueden tratar la hipertensión de manera apropiada, pero también pueden causar edema periférico. Luego los pacientes pueden recibir terapia diurética (p. ej., furosemida), aunque esta puede causar hipopotasemia, que requiere suplementos de potasio. Una mejor estrategia consiste en reducir la dosis o suspender el bloqueante de los canales de calcio y reemplazarlo por otros fármacos antihipertensivos, como inhibidores de la enzima convertidora de angiotensina o bloqueantes de los receptores de angiotensina.
En los ancianos, los médicos que prescriben medicamentos siempre deben considerar la posibilidad de que un nuevo síntoma o signo sea secundario a una farmacoterapia existente.
Interacciones entre Múltiples Fármacos
Dado que los ancianos suelen consumir numerosos fármacos, son más vulnerables a desarrollar interacciones entre ellos. Asimismo, los pacientes ancianos también consumen con frecuencia medicinas naturales y otros suplementos dietéticos, que pueden no compartir con los profesionales de la salud. Los medicamentos naturales pueden interactuar con los fármacos que se venden bajo receta y provocar efectos adversos. Por ejemplo, el extracto de ginkgo biloba tomado junto con warfarina puede aumentar el riesgo de sangrado y la hierba de San Juan (hipérico) en pacientes que reciben inhibidores selectivos de la recaptación de serotonina (ISRS) puede incrementar el riesgo de desarrollar síndrome serotoninérgico. Por lo tanto, los médicos deben preguntar a los pacientes específicamente sobre el uso de suplementos dietéticos, incluyendo hierbas medicinales y suplementos vitamínicos.
En los ancianos, las interacciones entre fármacos son similares a las observadas en la población general. No obstante, en el anciano puede haber una reducción de la inducción del metabolismo del fármaco a través del citocromo P-450 (CYP450) por ciertos medicamentos (p. ej., fenitoína, carbamacepina, rifampicina); por lo tanto, el cambio (aumento) del metabolismo del fármaco puede ser menos pronunciado en estos pacientes. Muchos otros fármacos inhiben el metabolismo de CYP450 y por lo tanto aumentan el riesgo de toxicidad de los fármacos que dependen de esa vía para su eliminación. Debido a que las personas mayores suelen utilizar un mayor número de medicamentos, tienen mayor riesgo de múltiples interacciones CYP450 difíciles de predecir. El uso de múltiples medicamentos también puede hacer que muchas interacciones farmacológicas sean difíciles de predecir. Por ejemplo, incluso si existe una interacción conocida entre 2 medicamentos, esa interacción puede ser diferente si se está administrando concurrentemente un tercero o un cuarto medicamento. El uso concurrente de ≥ 1 fármaco con toxicidades similares puede aumentar el riesgo o la gravedad de los efectos adversos.
Monitorización Inadecuada del Tratamiento
La monitorización del consumo de fármacos es un paso crítico, especialmente en pacientes ancianos. Si no se controlan estrechamente, en particular después de la prescripción de fármacos nuevos, aumenta el riesgo de polifarmacia, efectos adversos e ineficacia. La monitorización requiere los siguientes pasos:
- Documentar la indicación de un nuevo fármaco.
- Mantener un listado actualizado de los fármacos consumidos por el paciente en la historia clínica.
- Monitorizar los logros de los objetivos terapéuticos y de otras respuestas a los fármacos nuevos.
- Monitorización de las pruebas de laboratorio necesarias u otras pruebas para determinar la eficacia o los efectos adversos (p. ej., sodio, potasio, magnesio, vitamina B12, frecuencia cardíaca, intervalo QT corregido [QTc]).
- Revisar de manera periódica la efectividad y la necesidad continua de los fármacos.
Selección Inapropiada del Fármaco
Un fármaco se considera inapropiado cuando el daño potencial que puede ocasionar es mayor que su beneficio. El uso inapropiado de un fármaco puede incluir:
- Elección inadecuada del fármaco, la dosis, frecuencia de dosis, o la duración del tratamiento.
- Duplicación de la terapia.
- Falta de consideración de las interacciones farmacológicas e indicaciones apropiadas para un fármaco.
- Administración de fármacos apropiados pero con prolongación errónea del tratamiento una vez resuelta la enfermedad aguda, como puede ocurrir cuando el paciente se transfiere de una institución de salud a otra y la indicación no se reevalúa.
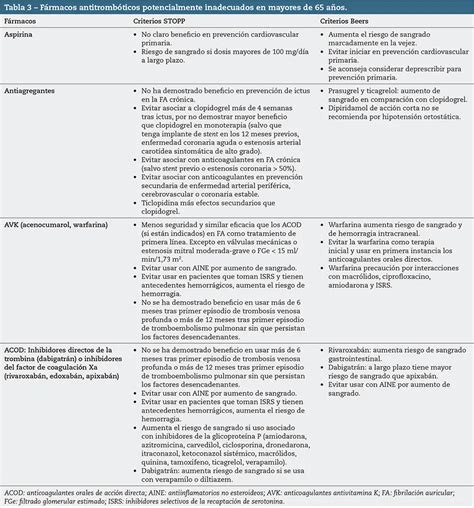
Algunos tipos de fármacos generan mayor preocupación en los ancianos. Algunos medicamentos deben evitarse por completo en los adultos mayores, algunos deben evitarse solo en ciertas situaciones y otros pueden usarse pero con un control estricto. Los Criterios de Beers de la American Geriatrics Society® enumeran los fármacos potencialmente inapropiados para los ancianos según la clase; también pueden hallarse otros listados similares. Los médicos deben comparar los beneficios potenciales con los riesgos de la terapia en cada paciente. Es importante señalar que estos criterios no se aplican a los pacientes al final de la vida, cuando las decisiones de terapia farmacológica son muy diferentes.
A pesar de la diseminación y el conocimiento de los American Geriatrics Society Beers Criteria®, aún se siguen prescribiendo fármacos inapropiados para los adultos mayores; típicamente, alrededor del 45% de los adultos mayores no hospitalizados utiliza al menos un fármaco inapropiado. En estos pacientes, el riesgo de efectos adversos aumenta. Entre los pacientes que viven en instituciones, el uso de fármacos inapropiados incrementa el riesgo de hospitalización y muerte. En un estudio de pacientes hospitalizados, el 27,5% recibió un medicamento potencialmente inapropiado basado en los Criterios de Beers de la American Geriatrics Society®.
Algunos medicamentos inapropiados (p. ej., difenhidramina y antiinflamatorios no esteroides [AINE] orales) están disponibles sin receta (de venta libre); por lo tanto, los médicos deben preguntarles en forma específica a los pacientes sobre el uso de medicamentos de venta libre y discutir con los pacientes los posibles problemas que estos fármacos pueden causar.
A los adultos mayores a menudo se les prescriben medicamentos (típicamente, analgésicos, inhibidores de la bomba de protones o hipnóticos) para los síntomas menores, incluidos los efectos adversos de otros medicamentos, que pueden tratarse mejor con intervenciones no farmacológicas (p. ej., ejercicio, fisioterapia, masajes, cambios en la dieta, terapia cognitivo-conductual) o mediante la reducción de la dosis del medicamento que causa efectos adversos. Iniciar medicamentos adicionales a menudo es inapropiado; el beneficio puede ser bajo, los costos aumentan, y el nuevo medicamento puede provocar toxicidad adicional. La eliminación eficaz del uso inadecuado de medicamentos en los adultos mayores requiere más que evitar una breve lista de medicamentos y señalar las categorías de medicamentos que son motivo de preocupación. El régimen completo de medicación de un paciente también debe evaluarse regularmente para determinar la necesidad continua de un medicamento y sopesar los beneficios potenciales contra los riesgos.
Falta de Cumplimiento (Adherencia) por Parte del Paciente
La eficacia del fármaco a menudo se ve comprometida debido a la falta de cumplimiento en los pacientes ancianos ambulatorios. El cumplimiento se ve afectado por muchos factores, incluidas las barreras del lenguaje, pero no por la edad propiamente dicha. Hasta la mitad de los pacientes ancianos no toma los medicamentos en la forma indicada, sino en general en dosis más bajas que las prescritas (subadherencia). Sus causas son similares a las de los adultos más jóvenes. Asimismo, los siguientes factores contribuyen:
- Limitaciones financieras y físicas, que pueden afectar la adquisición de los fármacos.
- Problemas cognitivos o baja alfabetización en salud, que pueden dificultar la toma de los medicamentos según las instrucciones.
- Uso de varios fármacos (polifarmacia).
- Uso de medicamentos que deben tomarse varias veces al día o de una manera específica.
- Falta de comprensión de los beneficios esperados de un medicamento, los efectos adversos potenciales, o el uso de formas de dosificación no convencionales, como parches transdérmicos o inhaladores.
Puede ser complicado para el paciente seguir un régimen de dosis demasiado frecuente o demasiado infrecuentes o con múltiples fármacos. Los médicos deben evaluar la alfabetización en salud de los pacientes y su capacidad para cumplir con un régimen terapéutico (p. ej., destreza, fuerza de la mano, cognición, visión) e intentar adaptarse a sus limitaciones, por ejemplo, proporcionando o recomendando recipientes de fácil apertura.
tags: #comprension #de #indicaciones #medicas #por #parte