El electrocardiograma (ECG) es una herramienta diagnóstica fundamental en cardiología, ampliamente utilizada para registrar la actividad eléctrica del corazón. Su trazado se compone de diversas ondas y complejos que representan eventos eléctricos específicos del ciclo cardíaco. De estos elementos, el complejo QRS adquiere una relevancia central, ya que corresponde a la activación eléctrica de los ventrículos, las principales cavidades de bombeo, preparándolos para contraerse e impulsar la sangre al resto del organismo.
Este artículo proporciona una guía práctica y actualizada para la interpretación sistemática y confiable del ECG, específicamente enfocándose en el complejo QRS, integrando la teoría, la morfología de las ondas y el contexto clínico del paciente, especialmente en adultos mayores.
Fundamentos del Electrocardiograma y el Complejo QRS
Qué es el ECG y cómo se registra
El electrocardiograma es un estudio de gabinete que registra el voltaje generado por los vectores de despolarización y repolarización de las células cardíacas en relación con el tiempo. La electrocardiografía convencional ofrece 12 derivaciones diferentes de la actividad eléctrica del corazón, representadas a partir de las diferencias de potencial eléctrico entre electrodos positivos y negativos colocados en los miembros y la pared torácica. Seis de estas derivaciones son verticales (derivaciones frontales I, II, III, aVR, aVL y aVF) y seis son horizontales (derivaciones precordiales V1-V6).
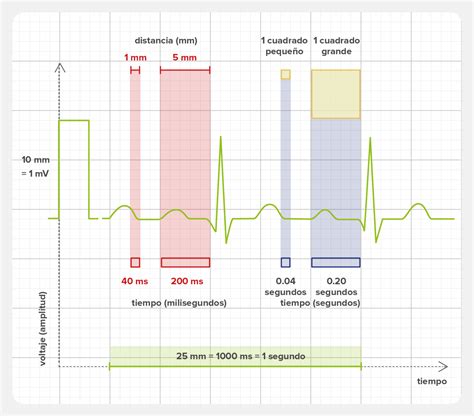
El papel electrocardiográfico es una cuadrícula milimetrada dividida en líneas horizontales y verticales, separadas por 1 mm (un cuadro pequeño). Cada 5 mm (5 cuadros pequeños) hay una línea más gruesa. Horizontalmente, el papel de registro corre a una velocidad constante de 25 mm/seg, por lo que cada milímetro equivale a 0,04 segundos y un cuadrado grande (5 mm) a 0,20 segundos. Verticalmente se mide el voltaje o amplitud de los elementos del electrocardiograma. La calibración convencional establece que 1 cm de amplitud equivale a 1 mV, por lo que 1 mm es igual a 0,1 mV y un cuadrado grande de 5 mm a 0,5 mV. Es fundamental verificar que se respeten estos parámetros.
Composición y significado del Complejo QRS
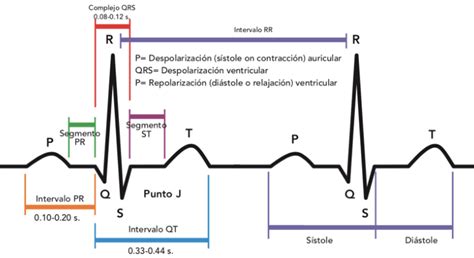
El complejo QRS es la representación gráfica de la despolarización ventricular, el proceso eléctrico mediante el cual las células del músculo cardíaco cambian su carga eléctrica, lo que resulta en la contracción del corazón. Su nombre proviene de las tres ondas que pueden componerlo: la onda Q, la onda R y la onda S. Estas tres deflexiones se suceden de manera muy rápida y, en conjunto, forman la parte más visible y prominente del trazado electrocardiográfico.
- Onda P: Es la primera onda del ciclo cardíaco y representa la despolarización auricular.
- Intervalo PR: Se define como el espacio de tiempo que va desde el inicio de la onda P hasta el inicio del complejo QRS; su medida incluye la activación de las aurículas y el segmento PR, que es el tiempo que demora el estímulo en atravesar el nodo AV.
- Onda Q: Es la primera deflexión negativa (hacia abajo) del complejo QRS, siempre que aparezca antes de cualquier onda positiva. En condiciones normales, representa la despolarización del tabique interventricular (septo), que se activa de izquierda a derecha. Las ondas Q pequeñas, denominadas ondas Q septales, son fisiológicas y pueden observarse en las derivaciones I, aVL, V5 y V6. La onda Q es la deflexión descendente inicial y su duración normal es < 0,05 segundos en todas las derivaciones, excepto en V1-V3, en las cuales cualquier onda Q se considera anormal e indica un infarto de miocardio actual o pasado.
- Onda R: Es la primera deflexión positiva (hacia arriba) del complejo QRS y suele ser su componente de mayor amplitud. Representa la fase principal de la despolarización del grueso de la masa ventricular. Su voltaje varía según la derivación del ECG en la que se observe y también depende de factores como la masa muscular del ventrículo, la constitución corporal del paciente o la posición de los electrodos. Cualquier deflexión positiva se denomina onda R; si hay dos ondas positivas, la segunda se denomina R’.
- Onda S: Es cualquier deflexión negativa que aparece después de una onda R. Refleja la fase final de la despolarización ventricular, en la que la activación eléctrica se aleja de la derivación que la registra. Al igual que la onda R, su amplitud varía entre derivaciones. Una segunda deflexión descendente en presencia de onda Q o la primera deflexión descendente cuando no se encuentra onda Q.
- Complejo QS: Cuando un complejo es completamente negativo, sin presencia de onda positiva, se le denomina complejo QS.
- Segmento ST: Se ubica entre el final del complejo QRS y el inicio de la onda T. Representa el comienzo de la repolarización ventricular y, en condiciones normales, debe ser isoeléctrico.
- Onda T: Sigue al complejo QRS y refleja la repolarización ventricular, es decir, la recuperación eléctrica del músculo cardíaco tras la contracción.
- Onda U: Es una onda de escaso voltaje que puede o no estar presente en el trazado del electrocardiograma, generalmente no está presente.
Parámetros de Evaluación del Complejo QRS
La interpretación del complejo QRS se basa principalmente en su duración, amplitud (voltaje) y morfología.
- Duración: En condiciones normales, la duración del complejo QRS debe ser menor a 0,12 segundos (equivalente a 3 cuadritos), específicamente entre 0,06 y 0,10 segundos. Una duración entre 0,10 y 0,11 segundos representa un bloqueo incompleto de una rama del fascículo de His o un retraso inespecífico de la conducción intraventricular. Un intervalo ≥ 0,12 segundos se considera bloqueo de rama completo o retraso de la conducción intraventricular. Para medir la duración, se localiza el punto en el que comienza la primera deflexión (ya sea la onda Q o la onda R) y se extiende hasta el final de la última onda del complejo (onda S o R'). El complejo más ancho entre las 12 derivaciones es el que se toma como referencia.
- Amplitud (voltaje): Se define por unidad de voltaje. En situaciones de aumento de la masa ventricular (como hipertrofia o dilatación de cavidades), el voltaje estará elevado. No debe superar los 3,5 mV en las derivaciones precordiales.
- Morfología: La forma que adoptan las ondas Q, R y S en cada derivación es crucial. Para describir con precisión estas formas, se utiliza una convención que emplea letras mayúsculas para las ondas de gran amplitud y minúsculas para las de pequeña amplitud (ej. QRS, qRs, rS).
Significado Clínico de las Alteraciones del Complejo QRS
QRS Ancho (> 0,12 segundos)
Cuando el complejo QRS tiene una duración igual o superior a 0,12 segundos (más de 3 cuadritos), se denomina complejo QRS ancho. Esto indica que la activación eléctrica de los ventrículos no está siguiendo las vías de conducción rápidas habituales y, por lo tanto, tarda más tiempo en completarse. La activación ventricular no se produce por el sistema rápido de conducción, sino que parte de la transmisión del impulso de activación tiene que desplazarse “célula a célula”. Las causas más frecuentes de un QRS ancho son:
- Bloqueos de rama:
- Bloqueo de rama derecha (BRD): El impulso no puede circular por la rama derecha del haz de His, por lo que el ventrículo derecho se despolariza con retraso.
- Bloqueo de rama izquierda (BRI): La conducción por la rama izquierda está interrumpida, lo que provoca que el ventrículo izquierdo se active tardíamente.
- Taquicardia ventricular: El impulso se origina dentro del propio ventrículo, fuera del sistema de conducción especializado, y se propaga por el miocardio de forma más lenta, generando complejos QRS anchos. Las arritmias que se originan en los propios ventrículos -como las extrasístoles ventriculares, la taquicardia ventricular o la fibrilación ventricular- producen complejos QRS anchos y de morfología diferente a los latidos sinusales normales.
- Alteraciones metabólicas: La hiperpotasemia (niveles elevados de potasio en sangre) puede ensanchar progresivamente el complejo QRS, lo cual constituye un signo de alarma que requiere tratamiento urgente.
- Marcapasos ventriculares: Con estimulación apical pueden causar un QRS ancho.
ELECTROCARDIOGRAMA - Bloqueos de rama (9) #EXPLICADO FÁCIL
Alteraciones de Voltaje del QRS
- Voltaje aumentado: Un aumento de la masa muscular de los ventrículos genera voltajes más altos en el complejo QRS. Puede ser indicativo de hipertrofia ventricular (crecimiento). La hipertrofia ventricular izquierda, frecuente en pacientes con hipertensión arterial o estenosis aórtica, se diagnostica electrocardiográficamente mediante criterios de voltaje como el índice de Sokolow-Lyon (suma de la onda S en V1 y la onda R en V5 o V6 superior a 35 mm) o los criterios de Cornell.
- Voltaje disminuido (bajo voltaje): Un complejo QRS de baja amplitud en todas las derivaciones puede asociarse a derrame pericárdico (acumulación de líquido alrededor del corazón), obesidad, enfisema pulmonar, hipotiroidismo o amiloidosis cardíaca.
Ondas Q Patológicas
Las ondas Q patológicas son deflexiones negativas iniciales del complejo QRS que exceden los parámetros normales en duración (más de 0,04 segundos o un cuadrito) o en profundidad (más de un tercio de la amplitud de la onda R). Su presencia en determinadas derivaciones del ECG sugiere que una zona del miocardio ha sufrido un infarto (muerte del tejido muscular por falta de riego sanguíneo o necrosis).
Tras un infarto de miocardio, la zona de tejido que ha sufrido necrosis deja de generar actividad eléctrica normal. Esto se manifiesta en el ECG mediante la aparición de ondas Q patológicas en las derivaciones que corresponden al territorio infartado. Además, pueden observarse alteraciones del segmento ST y de la onda T en las fases aguda y subaguda del infarto.
Pobre Progresión de la Onda R
La progresión de la onda R se refiere al aumento gradual de la amplitud de la onda R a medida que se avanza desde las derivaciones precordiales derechas (V1, V2) hacia las izquierdas (V5, V6). Este patrón es normal y refleja que, a medida que el electrodo se acerca al ventrículo izquierdo (que tiene mayor masa muscular), registra una señal eléctrica de mayor voltaje. Cuando este aumento progresivo no se produce -lo que se conoce como pobre progresión de la onda R-, puede ser un signo de infarto anterior previo, hipertrofia ventricular, bloqueo de rama izquierda o, en ocasiones, simplemente una variante derivada de la posición de los electrodos.
El Eje Eléctrico del Corazón
Concepto y Cálculo del Eje Cardíaco
El eje eléctrico del corazón representa el vector total de despolarización ventricular; es decir, es el promedio de los vectores de despolarización registrados en el complejo QRS. En cada instante del ciclo cardíaco, millones de células miocárdicas se despolarizan generando pequeños vectores eléctricos. En un corazón normal, el ventrículo izquierdo predomina en masa sobre el derecho, y la activación progresa desde el septo hacia el ápex y la pared libre izquierda. Una derivación del ECG "mide" cuánta electricidad se dirige hacia su electrodo positivo. El eje cardíaco es el vector resultante de todas las fuerzas eléctricas generadas durante la despolarización ventricular.
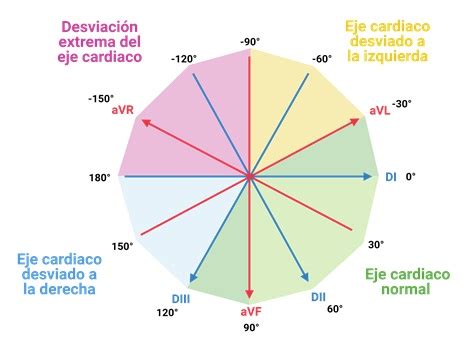
Para ubicar el eje en el plano frontal, se utilizan las 6 derivaciones de miembros: D1, D2, D3, aVR, aVL y aVF. Cada una apunta en una dirección específica del plano frontal, separadas entre sí por 30°, formando el sistema hexaxial de referencia.
Rangos de Normalidad y Desviaciones
El eje cardíaco normal se sitúa entre −30° y +90° según las recomendaciones AHA/ACCF/HRS. Algunos autores extienden el límite superior hasta +110° para adultos delgados y jóvenes (corazón verticalizado).
- Desviación del eje a la izquierda: Se produce cuando el eje está por debajo de −30°.
- Desviación del eje a la derecha: Se produce cuando el eje está por encima de +90°.
- Eje extremo ("noroeste" o "tierra de nadie"): Se define cuando tanto D1 como aVF muestran QRS negativo, situando el eje entre −90° y ±180°. Es siempre patológico o técnico.
Métodos para el Cálculo del Eje Cardíaco
Dominar el cálculo del eje cardíaco es una habilidad fundamental. Existen varios métodos:
Método Rápido: D1 y aVF
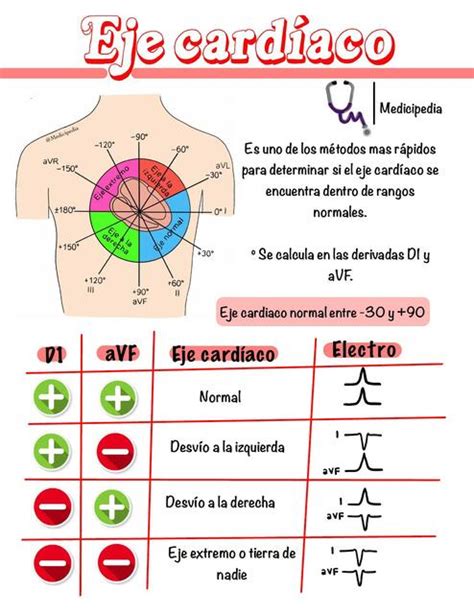
Una forma rápida de valorar si el eje es normal consiste en comprobar que el complejo QRS sea predominantemente positivo tanto en la derivación DI como en aVF. Si se cumple esta condición, el eje se sitúa entre 0° y +90°, que es el rango de normalidad más frecuente.
- Si D1 y aVF son positivos, el eje es normal (0° a +90°).
- Si D1 es positivo y aVF negativo, hay sospecha de desviación del eje a la izquierda (DEI). Se confirma mirando D2: si D2 también es negativo, la DEI es real.
- Si D1 es negativo y aVF positivo, hay desviación a la derecha.
- Si ambas son negativas, el eje es extremo.
Un consejo para verificar rápidamente si el eje cardíaco es normal es observar los complejos QRS de las derivaciones DI y aVF. Basta con mirar D1 y D2: "Si D1 y D2 son positivos, el eje es normal".
Método de la Derivación Isodifásica
Este método es más preciso y se basa en que la derivación que tenga un QRS con un trazo isodifásico (es decir, el componente positivo del trazo es de igual magnitud al negativo) es perpendicular al eje cardíaco. La suma algebraica de sus deflexiones es ≈ 0.
- Identifica la derivación frontal que tiene un QRS isodifásico.
- Ubica la derivación perpendicular a la que muestra el QRS isodifásico. Para ubicar rápidamente la derivación perpendicular, se puede usar la mnemotecnia FLoR, en donde aVF es perpendicular a DI, aVL a DII y aVR a DIII.
- Observa si la derivación perpendicular tiene un trazo positivo o negativo. Si es positivo, el eje se acerca al electrodo positivo de la derivación; si es negativo, se aleja del electrodo positivo.
Método Analítico (Arctan)
Este método calcula el ángulo exacto del eje a partir de la amplitud neta del QRS en dos derivaciones (generalmente D1 y aVF). Es el que usan las calculadoras automáticas de los holters y ECG digitales. Ejemplo: D1 = +8 mm (R de 10 mm − S de 2 mm = +8). aVF = +6 mm. Eje = arctan(6/8) = arctan(0,75) ≈ +37°.
Una publicación reciente de Parrales-López (revista Alerta, 2023) valida un método alternativo con D1 y D3 basado en arctan que elimina estos "puntos ciegos" (entre 0° y −30° y entre +90° y +110°) y es especialmente útil para distinguir el eje entre −20° y −40°.
Causas y Significado Clínico de las Desviaciones del Eje
El eje cardíaco no es un fin en sí mismo, sino una pista que apunta hacia diagnósticos específicos. La evaluación del eje del QRS es crucial en la interpretación del ECG, ya que un eje desviado puede ser la primera y única pista de hemibloqueos, sobrecargas ventriculares o infartos.
- Desviación del Eje a la Izquierda (DEI):
- La causa más frecuente de desviación marcada del eje a la izquierda (más allá de −45° a −60°) es el hemibloqueo anterior izquierdo (HBAI) o bloqueo del fascículo anterosuperior de la rama izquierda. En él, el QRS es estrecho (< 120 ms), con patrón rS en derivaciones inferiores y qR en D1/aVL. El fascículo posterior sigue activo, por lo que el QRS no se ensancha significativamente. El HBAI aislado (sin cardiopatía estructural subyacente) tiene pronóstico benigno. Sin embargo, cuando aparece en combinación con bloqueo de rama derecha (bloqueo bifascicular), el riesgo de progresión a bloqueo AV completo es real y debe valorarse con estudio electrofisiológico en pacientes con síncopes.
- Infarto de miocardio inferior (puede causar desviación a la izquierda o extrema).
- Desviación del Eje a la Derecha (DED):
- El tromboembolismo pulmonar (TEP) masivo puede producir un giro brusco del eje hacia la derecha por la sobrecarga aguda del ventrículo derecho. Cuando se observa un ECG con un eje nuevo a la derecha en un paciente con disnea aguda, dolor torácico o hipoxia, el TEP debe considerarse entre los primeros diagnósticos diferenciales. El ECG del TEP rara vez es diagnóstico por sí solo, pero un hallazgo de eje derecho de nueva aparición debe alertar.
- Sobrecarga del ventrículo derecho por EPOC o hipertensión pulmonar.
- Hipertrofia Ventricular Derecha (HVD) por cardiopatía congénita.
- Bloqueo de la rama derecha o posterior izquierda del fascículo de His.
- Inversión de electrodos (causa técnica prevenible): Antes de atribuir cualquier eje derecho a patología cardíaca, es fundamental comprobar la onda P en D1. Si es negativa, los electrodos están invertidos. La P negativa en D1 también orienta a dextrocardia.
- Eje Extremo (D1 − / aVF −):
- Ritmos ventriculares (taquicardia ventricular, ritmo idioventricular).
- Mala colocación de electrodos (inversión brazo derecho-pierna izquierda).
- Hiperpotasemia grave.
- Marcapasos ventriculares con estimulación apical.
Consideraciones Adicionales en el Adulto Mayor
La interpretación del ECG en adultos mayores requiere atención especial, ya que su "normalidad" propia puede variar y la prevalencia de ciertas patologías cardíacas es mayor. Es crucial comparar el ECG actual con registros previos, si están disponibles. Un eje de −65° en un paciente de 70 años puede ser su ECG de siempre (HBAI crónico) o puede ser nuevo (necrosis inferior reciente, hiperpotasemia). Sin el ECG previo, es difícil saberlo. Los errores en la colocación de los electrodos son la causa más evitable de lecturas erróneas.
El eje del QRS es el más importante, pero el eje de la onda P (normalmente 0° a +75°) también proporciona información. La P negativa en D1 orienta a inversión de electrodos o dextrocardia; la P con eje superior (negativa en inferiores) indica ritmo juncional o ectópico auricular bajo.
El eje es una parte de la lectura sistemática del ECG, no un diagnóstico en sí mismo. Un eje de −70° sin ningún otro hallazgo (QRS estrecho, sin Q inferiores, sin criterios de HVI) es probablemente un HBAI benigno.
Otros Elementos Relevantes en la Interpretación del ECG
Ritmo y Frecuencia Cardíaca
Una lectura sistemática del ECG comienza con la determinación del ritmo. Lo más común es que se origine en el nodo sinusal. El ritmo sinusal se caracteriza por una frecuencia cardíaca entre 60 y 100 latidos por minuto, con ondas P positivas en DII, DIII y aVF, negativas en aVR, y seguidas de un complejo QRS.
Para calcular la frecuencia cardíaca, en un ritmo regular, se puede estimar dividiendo 300 entre el número de cuadrados grandes que separan dos complejos QRS consecutivos (intervalo R-R). La regla de los 300 es una ayuda mnemotécnica útil: 300, 150, 100, 75, 60, 50. Si el ritmo es irregular, se cuentan los complejos QRS presentes en un segmento de 6 segundos (30 cuadrados grandes) y se multiplica por 10 para obtener la frecuencia aproximada en latidos por minuto.
Intervalo PR
El intervalo PR abarca desde el inicio de la onda P hasta el comienzo del complejo QRS y representa el tiempo que tarda el impulso eléctrico en viajar desde las aurículas hasta los ventrículos. Su valor normal oscila entre 0,12 y 0,20 segundos. Un intervalo PR prolongado (superior a 0,20 s) indica un retraso en la conducción auriculoventricular, conocido como bloqueo auriculoventricular (BAV) de primer grado. Cuando el intervalo PR está muy acortado (y en ocasiones el segmento PR desaparece), se sospecha la presencia de un síndrome de preexcitación, como el de Wolff-Parkinson-White.
Segmento ST y Onda T
El segmento ST se ubica entre el final del complejo QRS y el inicio de la onda T. Representa el comienzo de la repolarización ventricular y, en condiciones normales, debe ser isoeléctrico, aunque se aceptan variaciones de hasta +/- 0,5 mm respecto a la línea de base como no patológicas. Una elevación del segmento ST por encima de la línea de base puede ser signo de un infarto agudo de miocardio con elevación del ST (IAMCEST), una emergencia cardiovascular que requiere tratamiento inmediato. La depresión del segmento ST puede deberse a isquemia subendocárdica, hipopotasemia o digoxina.
La onda T sigue al complejo QRS y refleja la repolarización ventricular. Normalmente, la onda T tiene la misma dirección (concordancia) que el complejo QRS que la precede. La polaridad opuesta (discordancia) puede indicar un infarto actual o pasado. Las alteraciones de la onda T pueden ser primarias, como ocurre en la cardiopatía isquémica, o secundarias a otras patologías, como algunas alteraciones electrolíticas (hipopotasemia, hiperpotasemia).
Intervalo QT
El intervalo QT se extiende desde el inicio del complejo QRS hasta el final de la onda T y representa el tiempo total de activación y recuperación eléctrica de los ventrículos. Su duración varía con la frecuencia cardíaca y se corrige habitualmente mediante fórmulas como la de Bazett (QTc). El rango normal de QTc en adultos es de 350 a 450 mseg en hombres y de 360 a 460 mseg en mujeres. La prolongación del intervalo QTc está implicada en el desarrollo de torsades de pointes (taquicardia ventricular polimorfa en entorchado) y puede ser causada por numerosos fármacos.
Pruebas Electrocardiográficas Especializadas
Un ECG convencional de 12 derivaciones sólo refleja un período breve de la actividad cardíaca, pero otras técnicas más avanzadas pueden proporcionar información adicional.
- Otras Derivaciones Precordiales: Se utilizan para contribuir al diagnóstico de infarto del ventrículo derecho (V4R) o infarto de la pared posterior (V7, V8, V9).
- Derivación Esofágica: Permite aproximarse mucho más a las aurículas, útil cuando las ondas P no se identifican con claridad o para distinguir taquicardias de complejo QRS ancho.
- Promediación de la Señal del Complejo QRS: Construye una composición digital de varios cientos de ciclos cardíacos para detectar potenciales de alta frecuencia y baja amplitud en la porción terminal del QRS, asociados con riesgo elevado de taquicardia ventricular.
- Monitorización Continua del Segmento ST: Para la detección temprana de isquemia y arritmias graves.
- Dispersión del Intervalo QT: Mide la heterogeneidad en la repolarización miocárdica; un aumento sugiere riesgo de arritmias por reentrada y muerte súbita.
- Variabilidad de la Frecuencia Cardíaca: Refleja el balance entre estímulos simpáticos y parasimpáticos, útil en investigación para disfunción ventricular y miocardiopatías.
- Holter: Monitorización y registro continuo del ECG durante 24 o 48 horas, útil para evaluar arritmias intermitentes.
- Grabador de Eventos: Utilizado durante hasta 30 días, puede detectar trastornos del ritmo infrecuentes que no se detectan con el Holter de 24 horas.
- Monitor Inalámbrico Adhesivo y Relojes Inteligentes con Capacidad de ECG: Dispositivos portátiles que ofrecen monitorización de ritmo de un solo canal o ECG desde la muñeca.