Las caídas representan un problema de salud pública significativo a nivel mundial, afectando de manera desproporcionada a la población de adultos mayores (AM). Una caída se define como cualquier acontecimiento que precipita al individuo al suelo de forma involuntaria.

Prevalencia y Magnitud del Problema
Se estima que aproximadamente un tercio de la población mayor de 65 años que vive en la comunidad sufrirá una caída al año. Esta cifra puede aumentar hasta el 50% entre los AM institucionalizados o aquellos mayores de 80 años. A nivel global, se calculan alrededor de 684.000 caídas mortales anualmente, siendo la segunda causa de muerte por traumatismos involuntarios. En España, un tercio de las personas mayores de 65 años que viven en la comunidad se caen una vez al año, y la mitad de los mayores de 80 años se caen al menos una vez en ese mismo periodo.
En Chile, un estudio realizado en 2001 sobre 571 consultas de AM, reveló que el 18.2% (104 consultas) reportaron una o más caídas en los seis meses previos. De los 95 pacientes que proporcionaron datos completos, el 64% refirió una caída y el 36% dos o más, sumando un total de 156 caídas analizadas. La edad media de los pacientes que sufrieron caídas fue de 71.8 años.

Factores de Riesgo de Caídas en Adultos Mayores
La etiología de las caídas en AM es multifactorial, involucrando una compleja interacción entre diversos elementos:
Factores Intrínsecos
Estos factores están relacionados con el propio individuo y los cambios asociados al envejecimiento, así como con patologías:
- Cambios Fisiológicos del Envejecimiento: Disminución de la agudeza visual, alteración de la percepción de contrastes y profundidad, menor adaptación a la oscuridad, reducción de reflejos posturales, disminución de la velocidad y potencia muscular, y deterioro cognitivo.
- Enfermedades Crónicas y Agudas: Diversas condiciones médicas, tanto crónicas como agudas, pueden aumentar el riesgo de caídas.
- Deterioro Funcional y Cognitivo: Una capacidad funcional y mental alterada incrementa significativamente la probabilidad de sufrir caídas.
- Uso de Fármacos: El consumo de múltiples medicamentos, especialmente psicofármacos e hipotensores, se asocia a un mayor riesgo.
- Alteraciones en Órganos de los Sentidos: Problemas de visión y audición dificultan la interpretación del entorno y la interacción segura.
- Trastornos Locomotores: Cualquier condición que dificulte la movilidad, como enfermedades osteomusculares o neurológicas, aumenta el riesgo.
- Síndromes Geriátricos: La incontinencia, la malnutrición, la fragilidad (sarcopenia) y las infecciones pueden ser desencadenantes.
- Estado Anímico: La depresión también puede influir en el riesgo de caídas.
Factores Extrínsecos (Ambientales)
Estos factores se refieren a riesgos presentes en el entorno del adulto mayor:
- Iluminación Deficiente: Una luz insuficiente dificulta la visibilidad de obstáculos.
- Obstáculos en el Hogar: Objetos en el suelo, cables sueltos, alfombras mal fijadas o con pelo largo pueden causar tropiezos o resbalones.
- Suelos Resbaladizos: Superficies mojadas, especialmente en baños y cocinas.
- Falta de Mobiliario Urbano Adecuado: Calles y aceras en mal estado, o la ausencia de elementos de apoyo en la vía pública.
- Transporte Inadecuado: Medios de transporte no adaptados a las necesidades de las personas mayores.
- Escaleras: Especialmente si son estrechas, altas o mal iluminadas.
Factores Situacionales
Relacionados con actividades específicas o circunstancias:
- Apresuramiento: Correr para llegar a tiempo a un lugar o al cruzar la calle.
- Distracción: Caminar mientras se habla o se usa un dispositivo móvil, sin prestar atención al entorno.
- Uso Incorrecto o Rechazo de Ayudas Técnicas: No utilizar bastones, andadores u otros dispositivos de apoyo, o usarlos de forma inadecuada.
- Inactividad: La falta de actividad física regular aumenta el riesgo.

Características de las Caídas
Según el estudio de González et al. (2001), las caídas en adultos mayores presentan las siguientes características:
- Ocurrencia: Mayoritariamente durante el día, especialmente por la mañana.
- Causa Precipitante: Un tropiezo o resbalón fue la causa en el 55% de los casos.
- Lugar de Ocurrencia: El 57% de las caídas ocurrieron fuera del domicilio del paciente. Las caídas dentro del hogar fueron más frecuentes en pacientes con algún grado de limitación funcional y sin actividad física frecuente.
- Consecuencias Físicas: Las zonas más frecuentemente impactadas fueron las extremidades. Las fracturas ocurrieron en el 2.56% de las caídas, siendo notable que la mayoría de estas (3 de 4) ocurrieron en AM menores de 75 años, con capacidad funcional normal, caídas únicas y fuera del domicilio.
- Consulta Médica Post-Caída: Solo el 12% de las caídas motivó una consulta médica.
Síndrome Post-Caída
Un síndrome post-caída apareció en el 21% de los casos estudiados. Este síndrome se define como cualquier cambio de conducta posterior a la caída por temor a caer nuevamente. Puede manifestarse como:
- Miedo a Volver a Caer: Genera una modificación de hábitos de vida, con reducción de la actividad, especialmente fuera de casa.
- Aislamiento Social: La reducción de la actividad conduce al aislamiento, lo que puede contribuir al desarrollo o empeoramiento de la depresión y la ansiedad.
Síndrome Post Caída en un Adulto Mayor
Factores Asociados a Caídas Frecuentes
El estudio identificó una asociación significativa entre sufrir dos o más caídas en seis meses (caída frecuente) y la presencia de:
- Algún grado de limitación funcional.
- Edad igual o superior a 75 años.
- Tres o más enfermedades crónicas simultáneamente.
- Vivir solo.
- Ausencia de actividad física regular.
- Alteraciones en las pruebas de equilibrio y marcha (Tinetti).
Adicionalmente, se observó una mayor frecuencia de deterioro cognitivo, síntomas depresivos, hipertensión arterial, problemas auditivos y desarrollo de síndrome post-caída en el grupo de pacientes con caídas frecuentes en comparación con aquellos que sufrieron una sola caída.
Diagnóstico y Evaluación del Riesgo de Caídas
La evaluación del riesgo de caídas es fundamental para implementar estrategias preventivas. Incluye:
- Anamnesis: Revisión de la historia clínica, episodios previos de caídas, factores implicados, enfermedades, consumo de fármacos y alcohol. Se deben realizar preguntas abiertas y específicas, y si es posible, interrogar a testigos.
- Examen Físico: Evaluación de la función motora, sensibilidad, coordinación, equilibrio (estacionario y dinámico), marcha, agudeza visual, audición y estado general de salud.
- Pruebas de Desempeño: Herramientas estandarizadas para evaluar la marcha, el equilibrio y la fuerza de los miembros inferiores. Ejemplos incluyen:
- Prueba de "Levántate y Anda" (Timed Up and Go Test, TUG): Mide el tiempo que tarda una persona en levantarse de una silla, caminar 3 metros, girar y sentarse de nuevo. Tiempos superiores a 10-12 segundos indican mayor riesgo.
- Escala de Downton: Evalúa caídas previas, uso de medicamentos de riesgo, déficits sensoriales, estado mental y calidad de la deambulación. Una puntuación superior a 2 sugiere alto riesgo.
- Test de Tinetti: Evalúa el equilibrio (máximo 16 puntos) y la marcha (máximo 12 puntos). Una puntuación total baja indica mayor riesgo.
- Pruebas de Laboratorio: Se solicitan según sospecha clínica para descartar causas subyacentes (ej. anemia, alteraciones electrolíticas, diabetes).

Prevención de Caídas
La prevención de caídas es un abordaje multifacético que incluye:
- Ejercicio Físico: Programas que incluyan ejercicios para mejorar la marcha, el equilibrio y la fuerza funcional, como el taichí. La actividad física regular se considera un factor protector.
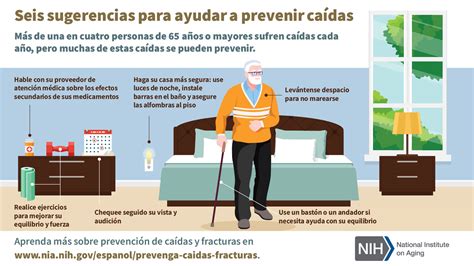
- Modificación del Entorno: Adaptar el hogar para eliminar obstáculos, mejorar la iluminación, fijar alfombras, instalar asideros en baños y duchas, y asegurar superficies antideslizantes.
- Revisión y Ajuste de Medicación: Identificar y, si es posible, reducir o eliminar fármacos que aumenten el riesgo.
- Evaluación y Manejo de Condiciones Médicas: Controlar enfermedades crónicas, tratar déficits sensoriales y abordar problemas de salud mental como la depresión.
- Educación: Informar a los adultos mayores y a sus cuidadores sobre los factores de riesgo y las medidas preventivas.
- Uso de Ayudas Técnicas: Fomentar el uso adecuado de bastones, andadores y otros dispositivos de apoyo.
- Calzado Adecuado: Utilizar zapatillas cerradas, con suela antideslizante y que sujeten el tobillo.
tags: #clasificacion #de #caidas #en #ancianos