El cáncer de vagina es una proliferación de células que comienza en la vagina, un conducto muscular que conecta el útero con los genitales externos y forma parte del sistema reproductor femenino. El cáncer que se origina en la vagina es poco común. Cuando el cáncer vaginal diagnosticado está limitado a la vagina, las posibilidades de curación son mayores. Esta enfermedad se presenta principalmente en mujeres de edad avanzada, con una media de edad al diagnóstico de entre 70 y 80 años. El 95% de estos cánceres se producen en las células cutáneas de la vagina, por lo que son carcinomas de células escamosas.
Tipos de Cáncer Vaginal
El cáncer vaginal se clasifica en diferentes tipos según las células afectadas:
- Carcinoma de células escamosas vaginales: Se origina en las células delgadas y planas, llamadas células escamosas, que recubren la superficie de la vagina. La mayoría de los cánceres vaginales primarios comienzan en estas células.
- Adenocarcinoma vaginal: Se origina en las células glandulares de la superficie de la vagina. Este tipo de cáncer vaginal es poco frecuente.
- Melanoma vaginal: Se origina en las células que producen pigmentos, llamadas melanocitos.
- Sarcoma vaginal: Se origina en las células del tejido conectivo o en las células musculares de las paredes de la vagina. Es un cáncer poco frecuente que se presenta principalmente en el período de la lactancia y en la primera infancia.
Factores de Riesgo del Cáncer Vaginal
Un factor de riesgo es todo aquello que aumenta la probabilidad de padecer una enfermedad, como el cáncer. No todas las personas con uno o más de estos factores de riesgo desarrollarán cáncer de vagina, y algunas personas sin factores de riesgo conocidos lo presentarán. Se han descubierto ciertos factores de riesgo que hacen que una mujer sea más propensa a tener cáncer de vagina, aunque muchas mujeres con este cáncer no tienen ningún factor de riesgo claro.
Edad Avanzada
El riesgo de padecer cáncer vaginal aumenta con la edad. El carcinoma de células escamosas de la vagina ocurre principalmente en mujeres mayores. Puede ocurrir a cualquier edad, pero pocos casos se detectan en mujeres menores de 40 años.
Exposición al Virus del Papiloma Humano (VPH)
El VPH (virus del papiloma humano) es un grupo numeroso de virus relacionados que se transmite por contacto sexual. Ciertos tipos de VPH (de alto riesgo, incluyendo VPH 16 y VPH 18) han sido asociados con cánceres del cuello uterino y de vulva, y el VPH se encuentra en la mayoría de los casos de cáncer vaginal. En la mayoría de las personas, el VPH no causa ningún problema y, a menudo, desaparece solo. Se cree que la mayoría de los cambios en el ADN que derivan en tipos de cáncer vaginal son provocados por el VPH. Las vacunas para ayudar a prevenir la infección por algunos tipos del VPH se han creado y pueden reducir el riesgo de cáncer vaginal y otros cánceres relacionados con el VPH.
Exposición al Dietilestilbestrol (DES)
El dietilestilbestrol (DES) fue un medicamento hormonal usado entre 1940 y 1971 para prevenir el aborto espontáneo. Las mujeres cuyas madres tomaron DES durante el embarazo tienen una mayor incidencia de adenocarcinoma de células claras de la vagina o del cuello uterino, con aproximadamente 1 caso por cada 1,000 hijas de madres expuestas. El riesgo parece ser mayor en aquellas madres que tomaron el medicamento durante las primeras 16 semanas de embarazo, y la edad promedio de diagnóstico es de 19 años. Aunque el uso de DES fue suspendido en 1971, no hay una edad en la que una mujer esté completamente a salvo de padecer cáncer relacionado con DES.
Adenosis Vaginal
Normalmente, la vagina está revestida por células planas llamadas células escamosas. En casi un 40% de las mujeres que ya han comenzado a tener sus períodos menstruales, la vagina puede tener una o más zonas donde, en cambio, está revestida por células glandulares (adenosis). Estas células son similares a las que se encuentran en las glándulas del cuello uterino, el endometrio y las trompas de Falopio. La adenosis ocurre en casi todas las mujeres expuestas al DES durante el embarazo de sus madres. Tener adenosis aumenta el riesgo de presentar carcinoma de células claras; sin embargo, este tipo de cáncer sigue siendo poco común, y el riesgo de carcinoma de células claras en una mujer con adenosis no relacionada con DES es muy, muy pequeño.
Antecedentes de Cáncer o Pre-cáncer de Cuello Uterino
Tener cáncer o precáncer de cuello uterino (neoplasia intraepitelial cervical o displasia cervical) aumenta el riesgo de una mujer de presentar cáncer de células escamosas de la vagina.
Consumo de Bebidas Alcohólicas y Tabaquismo
El consumo de bebidas alcohólicas podría afectar el riesgo de padecer cáncer de vagina. Un estudio de mujeres alcohólicas encontró más casos de cáncer de vagina de lo esperado; sin embargo, este estudio no se consideró coherente debido a que no examinó otros factores que pueden alterar el riesgo, como el tabaquismo y la infección por VPH.
Irritación Crónica de la Vagina (Prolapso Uterino y Pesarios)
En algunas mujeres, el estiramiento de los ligamentos pélvicos puede hacer que el útero caiga dentro de la vagina o incluso salga de esta, condición conocida como prolapso uterino. Algunos estudios sugieren que la irritación a largo plazo (crónica) de la vagina en las mujeres que usan un pesario para tratar el prolapso puede aumentar levemente el riesgo de cáncer de células escamosas de la vagina.
Síntomas del Cáncer Vaginal
El cáncer vaginal puede no causar síntomas al principio. El síntoma más frecuente en mujeres mayores de 80 años es el sangrado. Otros síntomas pueden incluir:
- Sangrado después de tener sexo.
- Sangrado y secreciones vaginales indoloras que no se deben al período normal.
- Dolor vaginal o pélvico.
Estos síntomas deben ser evaluados con rapidez por un médico. Si observa algún cambio o síntoma, debe comunicarse con su proveedor de atención médica.
Prevención del Cáncer Femenino | Entrevista Top Doctors
Diagnóstico del Cáncer Vaginal
El diagnóstico del cáncer vaginal debe hacerse primero con una exploración de la vagina y de los órganos de la pelvis. No existen exámenes específicos para el cáncer de vagina; el proveedor de cuidados de la salud hará preguntas sobre el historial médico y un examen físico. Es probable que también se realicen otros exámenes y pruebas, como un examen pélvico, una biopsia o escaneos de imagenología. En el caso de un resultado positivo en la biopsia, se realiza un estudio de extensión para conocer el grado de afectación de la enfermedad.
Examen Pélvico
El examen pélvico incluye una revisión de la vagina, el cuello uterino, el útero, las trompas de Falopio, los ovarios y el recto. Se introduce un espéculo en la vagina para examinarla y el cuello uterino en busca de signos de enfermedad. Se realiza una prueba de Pap del cuello uterino. Además, el médico o enfermero introducen uno o dos dedos cubiertos con guantes lubricados en la vagina y colocan la otra mano sobre la parte baja del abdomen para palpar el tamaño, la forma y la posición del útero y los ovarios. Asimismo, se introduce un dedo enguantado y lubricado en el recto para palpar si hay masas o áreas anormales.
Pruebas de Detección
- Prueba de Pap: Procedimiento para recolectar células de la superficie del cuello uterino y la vagina utilizando un trozo de algodón, un cepillo o una espátula pequeña de madera para extraer una muestra.
- Prueba del virus del papiloma humano (VPH): Prueba de laboratorio para identificar el ADN o el ARN de ciertos tipos de infección por el VPH. Se extraen células de la vulva o se utiliza la muestra de la prueba de Pap para determinar si la infección la causó un tipo de VPH relacionado con el cáncer de vulva.
Biopsia
La biopsia es la extracción de células o tejidos de la vagina para que un patólogo los observe al microscopio y determine si hay signos de cáncer. Es el método definitivo para diagnosticar el cáncer vaginal.
Procedimientos Adicionales
- Colposcopia: Procedimiento que utiliza un colposcopio (un instrumento con aumento y luz) para observar el interior de la vagina y el cuello uterino y detectar áreas anormales.
- Cistoscopia: Procedimiento para observar el interior de la vejiga y la uretra a fin de detectar áreas anormales. Se introduce un cistoscopio a través de la uretra hasta la vejiga.
- Proctoscopia: Procedimiento para examinar el interior del recto y el ano con un proctoscopio y verificar si hay áreas anormales.
Estudios de Imagenología
Los estudios de imagenología son utilizados para hallar y diagnosticar el cáncer, y armar un plan de tratamiento.
- Imágenes por resonancia magnética (IRM): Utiliza un imán, ondas de radio y una computadora para crear una serie de imágenes detalladas del interior del cuerpo, mostrando huesos, órganos, músculos, tumores y otros tejidos blandos.
- Tomografía computarizada (TC): Toma una serie de imágenes detalladas del interior del cuerpo desde ángulos diferentes. Se inyecta un tinte en una vena o se ingiere a fin de que los órganos o los tejidos se destaquen de forma más clara.
- Tomografía por emisión de positrones (TEP): Procedimiento para encontrar células de tumores malignos. Se inyecta una pequeña cantidad de glucosa radiactiva en una vena, y el escáner de la TEP crea una imagen de los lugares del cuerpo que usan la glucosa. Un escaneo TEP con tomografía computarizada (TEP-CT) combina imágenes de ambos exámenes.
- Radiografía del tórax: Tipo de haz de energía que puede atravesar el cuerpo y plasmarse en una película que muestra una imagen de áreas del interior del cuerpo, especialmente para estadificar el cáncer de vulva (y potencialmente vaginal).
- Pielograma intravenoso (PIV): Serie de radiografías de los riñones, los uréteres y la vejiga para determinar si el cáncer se diseminó a estos órganos.
Estadificación del Cáncer Vaginal
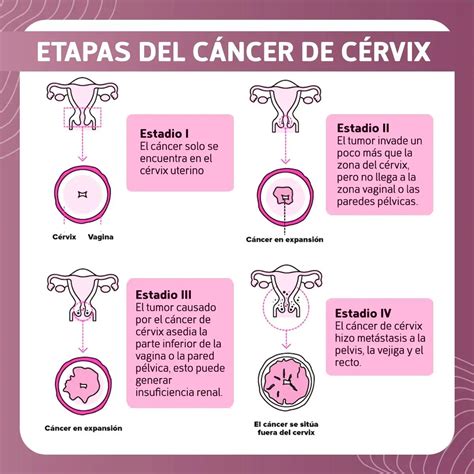
El proceso que se utiliza para determinar si el cáncer se diseminó dentro de la vagina o a otras partes del cuerpo se llama estadificación. La información que se obtiene del proceso de estadificación determina el estadio de la enfermedad. Es importante conocer el estadio para planificar el tratamiento. El cáncer vaginal se estadifica en función de su tamaño, su localización, y de si se ha diseminado a los ganglios linfáticos cercanos o a otros órganos. Los estadios van del estadio I (precoz) al IV (avanzado).
Diseminación del Cáncer (Metástasis)
Cuando el cáncer se disemina a otra parte del cuerpo, se llama metástasis. Las células cancerosas se desprenden de donde se originaron (el tumor primario) y se desplazan a través del sistema linfático o la sangre. El cáncer metastásico es el mismo tipo de cáncer que el tumor primario. Por ejemplo, si el cáncer de vagina se disemina al pulmón, las células cancerosas en el pulmón son, en realidad, células de cáncer de vagina. Muchas muertes por cáncer se producen cuando el cáncer viaja desde el tumor original y se disemina a otros tejidos y órganos.
- Tejido: El cáncer se disemina desde donde comenzó y se extiende hacia las áreas cercanas.
- Sistema linfático: El cáncer se disemina desde donde comenzó y entra en el sistema linfático, se desplaza a través de los vasos linfáticos, y forma un tumor (tumor metastásico) en otra parte del cuerpo.
- Sangre: El cáncer se disemina desde donde comenzó y entra en la sangre.
Clasificación por Estadios (TNM)
- Estadio 0 (Carcinoma in situ): El cáncer solo se encuentra en la superficie de la vagina. No se ha extendido más allá del punto donde comenzó.
- Estadio I: El cáncer está confinado a la vagina. No se ha extendido a los ganglios linfáticos ni a otras partes del cuerpo.
- Estadio IA: El tumor mide 2 cm o menos, y se diseminó 1 mm o menos dentro del tejido de la vagina. El cáncer no se ha diseminado a los ganglios linfáticos.
- Estadio IB: El tumor mide más de 2 cm o se diseminó más de 1 mm dentro del tejido de la vagina. El cáncer no se ha diseminado a los ganglios linfáticos.
- Estadio II: El tumor es de cualquier tamaño y se diseminó al tercio inferior de la uretra, el tercio inferior de la vagina o el tercio inferior del ano. No se ha extendido a los ganglios linfáticos ni a otras partes del cuerpo.
- Estadio III: El tumor es de cualquier tamaño y se diseminó a los dos tercios superiores de la uretra, los dos tercios superiores de la vagina, el revestimiento interno de la vejiga o el recto, o hasta los ganglios linfáticos.
- Estadio IV: El tumor es de cualquier tamaño y presenta una de las siguientes características: el cáncer está adherido al hueso, el cáncer se diseminó a ganglios linfáticos que están fijos o ulcerados, o el cáncer se diseminó a partes del cuerpo alejadas del tumor (pulmones, hígado, huesos).
Tratamiento del Cáncer Vaginal
El tratamiento del cáncer de vagina incluye la cirugía, la radioterapia y la quimioterapia, que pueden utilizarse solas o como terapia combinada. El tratamiento depende del tipo de cáncer y de cuán propagada esté la enfermedad.
Cirugía
La cirugía es un tratamiento principal para el cáncer vaginal, y será más agresiva cuanto más avanzada esté la enfermedad. Si el cáncer es pequeño y está ubicado en la parte superior de la vagina, a veces se utiliza la cirugía. El objetivo de la cirugía es extirpar todo el cáncer sin afectar la función sexual de la mujer. Después de que el médico extirpa todo el cáncer visible en el momento de la cirugía, algunas pacientes reciben quimioterapia o radioterapia para destruir cualquier célula cancerosa que quede.
- Escisión local amplia: Procedimiento quirúrgico para extirpar el cáncer y parte del tejido normal que lo rodea.
- Escisión local radical: Procedimiento quirúrgico para extirpar el cáncer y una gran cantidad del tejido sano que lo rodea. A veces también se extirpan los ganglios linfáticos cercanos de la ingle.
- Vaginectomía: Procedimiento quirúrgico para extirpar una parte de la vagina o toda la vagina.
- Exenteración pélvica: Procedimiento quirúrgico para extirpar el colon inferior, el recto y la vejiga. También se extirpan el cuello uterino, la vagina, los ovarios y los ganglios linfáticos cercanos. En estos casos, es necesario realizar aberturas permanentes para la orina (urostomía) y heces (colostomía) en el abdomen.
Después de la cirugía, se puede realizar una intervención quirúrgica para reconstruir la vagina y otras zonas afectadas. El médico trabaja en estrecha relación con la paciente para determinar qué tratamiento se ajusta a sus necesidades, teniendo en cuenta su edad, su estilo de vida sexual y cualquier otro trastorno médico. Por lo general, el coito es posible después de una vaginectomía.
Radioterapia
La radioterapia es un tratamiento del cáncer para el que se usan rayos X de alta energía u otros tipos de radiación para destruir células cancerosas o impedir que se multipliquen. Si el cáncer se ha extendido a otras partes del cuerpo, puede que se someta a radioterapia, incluyendo los ganglios linfáticos u otros órganos. La mayoría de las mujeres con cáncer vaginal se tratan con radioterapia.
- Radioterapia de haz externo: Es el tipo de radioterapia más común.
- Braquiterapia: Se administra de forma interna mediante el uso de implantes radiactivos.
Quimioterapia
La quimioterapia es un tratamiento del cáncer en el que se usan medicamentos para interrumpir la formación de células cancerosas, ya sea mediante su destrucción o al impedir su multiplicación. Si el tumor es un cáncer cervical que se ha diseminado a la vagina, se administra quimioterapia y radioterapia al mismo tiempo. La quimioterapia tópica para el cáncer de vulva (y potencialmente vaginal) se aplica sobre la piel en forma de crema o loción.
Inmunoterapia (Terapia Biológica)
La inmunoterapia es un tratamiento para el que se usa el sistema inmunitario del paciente para combatir el cáncer. Este tratamiento utiliza sustancias que se producen en el cuerpo o en un laboratorio para estimular, dirigir o restablecer las defensas naturales del cuerpo para luchar contra el cáncer. Un ejemplo de terapia biológica es el imiquimod (Zyclara®, Aldara®), un medicamento en crema que se aplica sobre la piel.
Ensayos Clínicos
Los ensayos clínicos son estudios de investigación para buscar mejores tratamientos para el cáncer, mejorar los tratamientos actuales u obtener información sobre tratamientos nuevos. También pueden servir para buscar maneras de controlar los síntomas del cáncer y los efectos secundarios del tratamiento. Los pacientes pueden considerar la participación en un ensayo clínico. Muchos de los tratamientos estándar actuales se basan en ensayos clínicos anteriores.
Pronóstico y Seguimiento
Si el cáncer de vagina se detecta y trata precozmente, en aproximadamente 3 de cada 4 mujeres no se encuentra ningún signo del mismo 5 años tras el diagnóstico. El porcentaje de mujeres que sobreviven 5 años después del diagnóstico y el tratamiento (tasa de supervivencia a 5 años) depende de si el cáncer se ha diseminado y hasta dónde lo ha hecho. En general, la tasa de supervivencia a 5 años es de alrededor del 70%.
Después de terminar el tratamiento, su proveedor de cuidados de la salud le entregará un plan de seguimiento médico que explicará qué exámenes y pruebas debe hacerse en el futuro y con qué frecuencia. Este plan ayuda a detectar cáncer de vagina recurrente o un nuevo cáncer. Se recomienda revisar la zona alrededor de la vulva cada mes.
Prevención
No existe una forma segura de prevenir el cáncer vaginal. Sin embargo, se pueden tomar medidas para reducir el riesgo y aumentar las probabilidades de detección temprana:
- Exámenes pélvicos y pruebas de Papanicolaou regulares: Se utilizan para detectar signos de cáncer del cuello del útero. Algunas veces, el cáncer vaginal se detecta durante estas pruebas.
- Vacunación contra el VPH: Recibir una vacuna para prevenir la infección por el virus del papiloma humano (VPH) puede reducir el riesgo de cáncer vaginal y otros tipos de cáncer relacionados con el VPH.