Los problemas relacionados con los medicamentos son frecuentes en los ancianos y representan uno de los acontecimientos demográficos más importantes desde finales del siglo XX y en el presente siglo. Estos problemas incluyen la ineficacia del fármaco, los efectos adversos de los medicamentos, sobredosis, subdosificación, tratamiento inapropiado, monitorización inadecuada, falta de cumplimiento e interacciones entre medicamentos y enfermedades o medicamentos.

Los medicamentos pueden ser ineficaces en los adultos mayores porque los médicos indican dosis insuficientes o no ajustan la dosis a lo largo del tiempo (por ejemplo, debido a una mayor preocupación por los efectos adversos) o porque el cumplimiento del tratamiento es escaso (por ejemplo, debido a limitaciones financieras o cognitivas).
Reacciones Adversas a Medicamentos (RAM)
Una Reacción Adversa a Medicamentos (RAM), cuyo acrónimo es RAM, se define como "cualquier respuesta a un medicamento que sea nociva y no intencionada y que tenga lugar a dosis que se apliquen normalmente en el ser humano para la profilaxis, el diagnóstico o el tratamiento de enfermedades, o para la restauración, corrección o modificación de funciones fisiológicas". Los efectos adversos a los fármacos son reacciones no deseadas, molestas o peligrosas. Algunos ejemplos comunes son la sedación excesiva, la confusión, las alucinaciones, las caídas, la diarrea, el estreñimiento y el sangrado.
Frecuencia y Impacto de las RAM en Adultos Mayores
En las personas ≥ 65 años no hospitalizadas, se identifican efectos adversos con una frecuencia de alrededor de 50 eventos cada 1.000 personas-año. Las tasas de hospitalización debido a efectos adversos de medicamentos son 4 a 7 veces más altas en pacientes mayores que en pacientes más jóvenes. Estas hospitalizaciones en pacientes mayores se deben con mayor frecuencia a anticoagulantes, antibióticos, antidiabéticos, analgésicos opioides y antipsicóticos. Se ha estimado que cerca del 30% de todas las hospitalizaciones están relacionadas con el uso de medicamentos (enfermedades no tratadas, inadecuada selección del medicamento, reacciones adversas, incumplimiento, interacciones, uso de fármacos sin una indicación apropiada y sobredosis), situando sus costos entre las cinco primeras causas de morbilidad en el mundo desarrollado. En adultos mayores hospitalizados mayores de 80 años se observan 8 veces más reacciones adversas a drogas que en gente menor de 30 años.
Factores de Susceptibilidad en Ancianos
Cualquier paciente puede presentar efectos adversos de los fármacos, pero algunas características de los ancianos los hacen más susceptibles. Por ejemplo, los pacientes ancianos suelen tomar varios fármacos y presentar cambios en la farmacodinámica y la farmacocinética relacionados con la edad que aumentan el riesgo de efectos adversos. A cualquier edad, los fármacos pueden provocar efectos adversos a pesar de haber sido prescritos por un médico y tomados en forma apropiada; por ejemplo, la aparición de reacciones alérgicas no puede predecirse ni prevenirse. No obstante, se cree que los efectos adversos pueden prevenirse en muchos casos en los adultos mayores.
Clasificación de las Reacciones Adversas a Medicamentos
- Farmacológicas (Tipo A): Acciones conocidas, predecibles, raramente tienen consecuencias que puedan comprometer la vida. Son relativamente frecuentes y guardan relación con la dosis (ej. diarrea con dosis altas de sertralina). El 90% de las RAM en adultos mayores son de este tipo, modificables con ajuste de dosis.
- Idiosincráticas (Tipo B): No predecibles, no relacionadas con la dosis y con mecanismos desconocidos. Incluyen alergias, polineuropatías y anemia aplásica inducida por fármacos.
- De efecto a largo plazo: Debido habitualmente a mecanismos adaptativos como la tolerancia a benzodiacepinas o la discinesia tardía a neurolépticos. También los efectos de rebote a largo plazo por suspensión (ej. crisis hipertensivas luego del retiro de un hipotensor).
- Efectos de latencia larga: Como, por ejemplo, efectos teratogénicos de talidomida.
Reacción Adversa a Medicamentos en el Adulto Mayor - Dr. Pedro Salomé Gamarra
Presentación Atípica de RAM en Ancianos
Es importante mencionar que las reacciones adversas por medicamentos en los adultos mayores se presentan de forma diferente, atípica e inespecífica, al igual que la enfermedad en este grupo etario. Aunque se usaba el término atípico para referirse a la forma de manifestación de la enfermedad, hoy en día es ampliamente conocido que son formas de manifestaciones típicas del anciano. Esto constituye principalmente los síndromes geriátricos. Algunas formas de presentación clásicas de reacciones adversas por medicamentos en el adulto mayor son quiebre en la funcionalidad, incontinencia urinaria, constipación, síntomas extrapiramidales, hipotensión ortostática, caídas, fracturas, delirium y fallas de memoria.
Polifarmacia en el Adulto Mayor
La polifarmacia ha sido definida de varias maneras, pero en general, se refiere al uso de tres o cinco fármacos en forma simultánea, la indicación de fármacos innecesarios y la necesidad de indicar un medicamento para suplir los efectos colaterales de otro. Su presencia conduce a un mayor riesgo de interacciones y Reacciones Adversas a Medicamentos (RAM).
Prevalencia y Factores de Riesgo
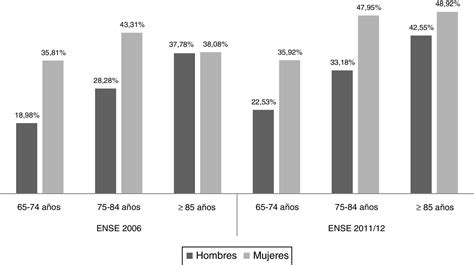
El uso rutinario de manera simultánea de varios fármacos es una consecuencia del incremento de enfermedades en una población envejecida. El adulto mayor en la comunidad consume en promedio más de 4 fármacos y el institucionalizado generalmente consume más de 5 medicamentos. Alrededor del 40% de los adultos mayores de 65 años reciben entre 5 y 9 medicamentos, y el 10% recibe más de 10. La prevalencia de la polifarmacia a nivel mundial varía entre el 5 y 78%, con estudios documentando una prevalencia del 57% en Estados Unidos y del 51% en Europa. En México, se ha encontrado que el 89,7% de los ancianos venezolanos con enfermedades crónicas reciben cinco o más fármacos, y en Cuba, el 77,2% de los ancianos evaluados en consultas de geriatría tienen polifarmacia.
Los factores de riesgo para la polifarmacia se agrupan en demográficos, del estado de salud y del acceso a los servicios de salud:
- Factores demográficos: Edad avanzada, género femenino y bajo nivel educativo.
- Estado de salud: Hospitalización reciente, síndrome de fragilidad, múltiples comorbilidades y trastornos del ánimo como la depresión.
- Factores socioeconómicos: Bajos niveles educacionales y falta de red de apoyo social deficiente, lo que puede influir en la adherencia y comprensión de los tratamientos.
Consecuencias de la Polifarmacia
La polifarmacia es un problema significativo, ya que aumenta el riesgo de interacciones medicamentosas, reacciones adversas, ineficacia del fármaco y la "cascada de la prescripción", donde un efecto adverso se confunde con un nuevo síntoma y lleva a la adición de otro fármaco. Este nuevo fármaco innecesario puede causar nuevos efectos adversos, que pueden luego malinterpretarse como otra enfermedad y conducir a la indicación de una terapia innecesaria, y así sucesivamente.
Interacciones Medicamentosas
La interacción farmacológica es un evento donde la acción de un medicamento administrado con fines de diagnóstico, prevención o tratamiento, es modificada por otro fármaco o por elementos de la dieta o ambientales del individuo. Los adultos mayores, al consumir numerosos fármacos, son más vulnerables a desarrollar interacciones entre ellos. Además, suelen consumir medicinas naturales y otros suplementos dietéticos que pueden interactuar con los fármacos de venta bajo receta.
Mecanismos de Producción
Las interacciones medicamentosas pueden ser de carácter farmacéutico, farmacocinético y farmacodinámico:
- De carácter farmacéutico: Incompatibilidades físico-químicas que impiden mezclar dos o más fármacos en una misma solución.
- Interacciones Farmacocinéticas: Aquellas en las que los procesos de absorción, distribución, metabolismo y eliminación de un fármaco resultan modificados por la administración concomitante de otro u otros fármacos.
- Absorción: Pueden modificar la velocidad o la cantidad absorbida.
- Distribución: Afectan cómo el fármaco se une a proteínas plasmáticas y se transporta por el organismo.
- Metabolismo: Las de mayor repercusión clínica, se producen por la capacidad de algunos fármacos de inducir o inhibir las enzimas (ej. citocromo P-450) encargadas del metabolismo de otros fármacos.
- Eliminación: Se producen fundamentalmente a nivel renal.
- Interacciones Farmacodinámicas: Un fármaco determinado causa una alteración en la relación concentración-efecto de otro fármaco cuando se administran conjuntamente, dando origen a fenómenos de sinergia, antagonismo y potenciación.
Ejemplos de Interacciones Fármaco-Enfermedad y Cascada de Prescripción
Un fármaco administrado para tratar una enfermedad puede exacerbar otro trastorno, lo cual es de especial preocupación en los ancianos. La distinción entre los efectos adversos sutiles de los fármacos y los efectos de la enfermedad resulta difícil y puede culminar en una cascada de prescripción de fármacos. Ejemplos incluyen:
- Antipsicóticos y enfermedad de Parkinson: Los antipsicóticos pueden causar síntomas parkinsonianos que, mal diagnosticados, llevan a la prescripción de agonistas dopaminérgicos con nuevos efectos adversos.
- Inhibidores de la colinesterasa y anticolinérgicos: Fármacos para la demencia (ej. donepezilo) pueden causar diarrea, que luego se trata con anticolinérgicos (ej. oxibutinina), incrementando el riesgo de efectos adversos e interacciones.
- Bloqueantes de los canales de calcio y diuréticos: Antihipertensivos (ej. amlodipino) pueden causar edema periférico, llevando a diuréticos (ej. furosemida) que a su vez pueden causar hipopotasemia.
Los médicos deben considerar siempre la posibilidad de que un nuevo síntoma o signo sea secundario a una farmacoterapia existente.
Cambios Fisiológicos del Envejecimiento que Afectan la Farmacocinética y Farmacodinamia
La composición corporal se modifica negativamente con el avance de los años, relacionándose con sarcopenia y mayor riesgo de dependencia funcional. La disminución de la estatura, la masa magra, el agua y la masa corporal total son características del envejecimiento. Estos cambios fisiológicos impactan directamente en cómo el organismo procesa los medicamentos.
Cambios Farmacocinéticos
La farmacocinética se refiere a la disposición de la droga en el organismo y consta de cuatro pasos: absorción, distribución, metabolismo y excreción. Cada uno de ellos se modifica de distinta forma con el proceso de envejecimiento.
Absorción
- Disminución de la motilidad intestinal (peristalsis esofágica y gastrointestinal).
- Aumento del pH gástrico, con disolución más rápida de fármacos ácidos y más lenta de bases débiles.
- Disminución del flujo esplácnico.
- Disminución del transporte activo intestinal de sustancias.
- Reducción en la superficie de absorción intestinal.
- Reducción de la absorción de drogas transdérmicas, subcutáneas e intramusculares por reducción en la perfusión tisular.
A pesar de estos cambios, la absorción de la mayoría de las drogas que pasan por el epitelio gastrointestinal por difusión no disminuye significativamente en el adulto mayor, siendo el parámetro farmacocinético que menos se afecta. Sin embargo, puede haber reducción en la absorción de fármacos como indometacina, prazosina y digoxina.
Distribución
La distribución de una droga depende del volumen de distribución y del grado de unión a proteínas. Ambos procesos se modifican con el envejecimiento debido a cambios en la composición corporal:
- Disminución del agua corporal total (10-15%): Esto reduce el volumen de distribución de fármacos hidrosolubles (ej. digoxina, litio, aminoglucósidos, cimetidina), aumentando su concentración plasmática máxima y el riesgo de intoxicación.
- Aumento y redistribución de la grasa corporal: Aumenta la grasa abdominal y los depósitos de grasa intramusculares. Esto hace que los fármacos liposolubles tengan un mayor volumen de distribución y, por ende, una mayor vida media.
- Disminución de la concentración de albúmina plasmática (hasta 30% en adultos sanos): Ocasiona que fármacos con unión significativa a esta proteína tengan una mayor actividad farmacológica. Esta disminución es más pronunciada en estados patológicos como hipoalbuminemia por desnutrición crónica o hipoproteinemia secundaria a insuficiencia renal.
Metabolismo
La función hepática comienza a disminuir desde los 40 años, principalmente debido a la disminución del número de hepatocitos. El efecto de la edad en el metabolismo se debe a la disminución de las reacciones enzimáticas de fase I (ej. citocromo P-450), mientras que las de fase II no se ven afectadas. Esto puede conducir a:
- Acumulación de fármaco y/o metabolitos activos para aquellos que requieren reacciones de fase I para su biotransformación.
- Aumento marcado de la biodisponibilidad de medicamentos que sufren metabolismo de primer paso, prolongando su vida media de eliminación.
Excreción
La eliminación renal se ve disminuida por una reducción del flujo sanguíneo renal, de la filtración glomerular y de la reabsorción tubular. Esto es de mayor importancia para fármacos con un índice terapéutico estrecho, como la digoxina. Es crucial considerar que la creatinina no es un indicador fiable para estimar la función renal en el adulto mayor debido a la disminución de la masa muscular. Se recomienda calcular el aclaramiento de creatinina (ej. fórmulas de Cockcroft-Gault, CK-EPI o MDRD) previo a la administración de un fármaco.
Cambios Farmacodinámicos
La farmacodinamia se refiere al efecto de la droga en el organismo. En el adulto mayor, existe una sensibilidad incrementada a los fármacos en general, lo que requiere dosis más bajas en comparación con adultos jóvenes. Esto se debe principalmente a cambios en los receptores de las drogas y la alteración en mecanismos homeostáticos.
- Disminución de la respuesta de receptores beta: Tanto a agonistas (isoproterenol) como antagonistas (propanolol).
- Mayor riesgo de hipotensión ortostática: Con el uso de antihipertensivos, neurolépticos y agentes antiparkinsonianos, debido a la disminución de sensibilidad de los barorreceptores y la elasticidad arterial.
- Aumento de la permeabilidad de la barrera hematoencefálica: Permite el acceso de medicamentos que antes no la atravesaban. Junto con la disminución de neuronas y receptores colinérgicos, potencia los efectos anticolinérgicos (ej. clorfenamina causa somnolencia, fallas de memoria, delirium y caídas).
- Disminución de neuronas y receptores dopaminérgicos D2 en el SNC: Produce mayor sensibilidad a agentes antidopaminérgicos como metoclopramida, con riesgo de parkinsonismo.
Criterios de Prescripción Adecuada y Herramientas
Debido a la importancia de las RAM e interacciones medicamentosas en adultos mayores, se han creado diversos criterios de prescripción adecuada de fármacos. En general, un fármaco se considera adecuado cuando presenta una clara evidencia que apoya su uso en una indicación determinada, son bien tolerados y costo-efectivos.
Se considera una prescripción inapropiada cuando el riesgo de sufrir efectos adversos es superior al beneficio clínico, especialmente si existen alternativas más seguras o eficaces. También incluye el uso de fármacos con mayor frecuencia o duración de la indicada, con elevado riesgo de interacciones, fármacos duplicados o de la misma clase, y la no utilización de fármacos beneficiosos clínicamente indicados.
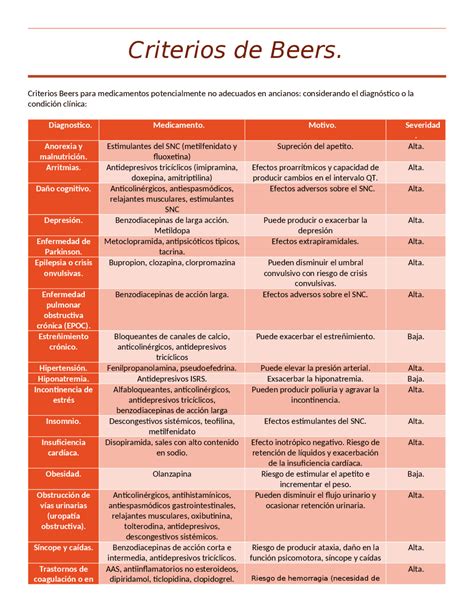
Criterios de Beers
Uno de los más conocidos es el consenso de los Criterios de Beers de la American Geriatrics Society (AGS Beers Criteria®), creados en 1991. Estos criterios señalan fármacos desaconsejados en adultos mayores debido a reacciones adversas o porque existen alternativas más seguras. Han sido modificados y actualizados (última en 2012 y 2019), agrupándolos por patologías. Estos criterios no incluyen las interacciones entre fármacos, la duplicidad terapéutica ni la prescripción inadecuada por omisión.
Criterios STOPP/START
En 2009, se publicaron los criterios STOPP/START, que, en un consenso hispano-irlandés, aumentaron la lista de Beers incluyendo otras interacciones frecuentes en adultos mayores. Estos criterios se refieren a la prevención de la prescripción inapropiada en adultos mayores y sirven como herramienta para alertar al médico.
Factores No Farmacológicos en la Prescripción
No solo factores propios de la farmacología influyen en el éxito de un tratamiento. Factores no farmacológicos como las redes sociales de apoyo, el deterioro cognitivo, los trastornos de órganos de los sentidos y la alfabetización en salud, pueden influir importantemente en el éxito o fracaso de una terapia. Un factor determinante en el éxito de cualquier procedimiento médico o quirúrgico son los elementos no farmacológicos. Se debe considerar la red de apoyo social de cada paciente, la cual puede ser piedra angular a la hora de iniciar un tratamiento.
Consideraciones Prácticas para los Profesionales de la Salud
Los facultativos médicos y profesionales del área farmacéutica deberían prestar atención a estos ancianos confundidos por la abundancia de su botiquín. Se les debe pedir que traigan todos sus fármacos a la consulta o a la farmacia, clasificarlos según las prioridades clínicas y entender el trasfondo emocional de los distintos trastornos que afectan al adulto mayor. Se debe eliminar lo innecesario gradualmente, no añadir nada nuevo para síntomas irrelevantes que se pueden superar con un poco de moderación. Es crucial preguntarse: ¿Los diagnósticos son correctos? ¿Necesitan una terapéutica medicamentosa? ¿No estará esta persona tomando más medicinas de las que es capaz de tolerar y manejar? A veces, un buen ajuste de dosis o hasta la supresión de buena parte de los fármacos produce una mejoría espectacular.