Comprender el Carcinoma Hepatocelular (CHC)
El carcinoma hepatocelular (CHC), también conocido como hepatocarcinoma, es el tipo más frecuente de cáncer de hígado, estimándose que supone entre el 80 y el 90 % de todos los tumores hepáticos primarios. Se origina en los hepatocitos, las células predominantes del hígado responsables de funciones vitales como la síntesis de proteínas o la producción de bilis.
Esta neoplasia es la séptima causa de cáncer más común a nivel mundial y asciende a la tercera posición como causa de muerte relacionada con el cáncer, después de los cánceres de pulmón y mama. Su pronóstico global sigue siendo muy desfavorable, con una elevada proporción de diagnósticos en estadios avanzados. La incidencia y mortalidad del CHC se han incrementado en los últimos años a nivel mundial debido al crecimiento poblacional, la epidemia de obesidad (que conlleva a la enfermedad hepática grasa no alcohólica) y el aumento en la incidencia de cirrosis.
El hepatocarcinoma es un tipo de tumor muy agresivo, situándose actualmente como el segundo más letal después del cáncer de páncreas. El pronóstico depende del estadio en el que se encuentre al ser diagnosticado. La esperanza de vida de los pacientes con hepatocarcinoma sin tratar varía entre los tres años y los cuatro meses. Con el tratamiento adecuado, la tasa de supervivencia es de 5 años o más en estadios iniciales y de alrededor de 11 meses en estadios avanzados.
Causas y Factores de Riesgo del CHC
Es raro que el hepatocarcinoma se desarrolle en un hígado sano, ya que suele estar relacionado con una afección hepática crónica previa. El mayor factor de riesgo para su aparición es la presencia de cirrosis, la cual precede al CHC en el 80% de los casos. Las principales causas de cirrosis y otros factores de riesgo incluyen:
- Alcoholismo: Es una de las causas más comunes de cirrosis, y los mecanismos de carcinogénesis se relacionan con el metabolismo del alcohol y el estrés oxidativo.
- Hepatitis viral crónica: La infección crónica por el virus de la hepatitis B (VHB) y C (VHC) son factores etiológicos fundamentales. El riesgo es 100 veces mayor en portadores de VHB. La acción carcinogenética de estos virus se produce por mecanismos directos e indirectos, incluyendo la necroinflamación hepática y la fibrosis.
- Enfermedad del hígado graso no alcohólico (HGNA): Esta es una acumulación de grasa en el hígado, que puede progresar a esteatohepatitis no alcohólica (NASH) y fibrosis avanzada/cirrosis.
- Hemocromatosis: La incidencia anual en pacientes con esta condición es del 5%.
- Déficit de alfa-1-antitripsina.
- Enfermedades hepáticas metabólicas: Como la enfermedad de Von Gierke (trastorno que impide procesar el glucógeno tipo 1a).
- Factores adicionales: El consumo de tabaco y, en menor medida, el uso prolongado de anticonceptivos orales se han propuesto como factores de riesgo.
La distribución e incidencia mundial del CHC es heterogénea, siendo más frecuente en el sudeste de Asia y África. La prevención del CHC debe dirigirse a evitar la lesión hepática crónica y la progresión a cirrosis, incluyendo la vacunación contra la hepatitis B y C (cuando aplicable).
Diagnóstico y Estadificación del Carcinoma Hepatocelular
Detección Temprana y Cribado
El objetivo de los programas de detección temprana es diagnosticar el CHC en una fase inicial, permitiendo la aplicación de un tratamiento curativo y logrando una disminución significativa de la mortalidad. Esto es crucial ya que el hepatocarcinoma a menudo no presenta síntomas hasta etapas muy tardías.
La población de riesgo para el CHC incluye a todos los pacientes con enfermedad hepática crónica, independientemente de su etiología, con una incidencia anual del 3-4% en pacientes con cirrosis y del 1% en aquellos con hepatitis crónica.
Los métodos de cribado más utilizados son:
- Ecografía abdominal: Es el método de imagen más investigado, no invasivo y ampliamente aceptado. Presenta una precisión aceptable con una sensibilidad que oscila entre el 60 y el 89% y una especificidad superior al 90%. La sensibilidad es mayor en estudios donde el intervalo entre ecografías es ≤ 6 meses.
- Alfafetoproteína (AFP): Es una glicoproteína que se eleva en muchos pacientes con CHC, aunque sus valores no se relacionan directamente con el tamaño o estadio del tumor. No es suficientemente sensible ni específica para ser utilizada como ensayo diagnóstico por sí sola (sensibilidad 41-65% con un valor de corte de 20 ng/ml). Puede elevarse en hepatitis crónicas sin CHC, afectando su especificidad. Sin embargo, en combinación con la ecografía, la sensibilidad en la detección de tumores puede aumentar significativamente (hasta el 99% en algunos estudios). Cifras persistentemente elevadas de AFP pueden indicar un factor de riesgo para desarrollar CHC.
El intervalo de seguimiento recomendado entre los tests de cribado es de 6 a 12 meses, ya que se estima que este tiempo es suficiente para detectar tumores antes de que alcancen un tamaño avanzado.
Métodos Diagnósticos por Imagen y Biopsia
Para confirmar el diagnóstico y evaluar la extensión del CHC, se utilizan técnicas radiológicas avanzadas:
- Tomografía Computarizada (TC) o Resonancia Magnética (RM) multifásicas: Estos estudios evalúan todo el hígado en distintas fases de perfusión (sin contraste, arterial, venosa portal y de equilibrio). El CHC se caracteriza por ser hipervascular en la fase arterial (se destaca con más intensidad) y presentar "wash-out" (hipodenso o hipointenso) en las fases venosas, debido a su irrigación predominantemente arterial. Esta característica se hace más evidente a partir de un cierto diámetro tumoral.
- Angiorresonancia magnética: Ha demostrado ser superior a la TC para el diagnóstico de tumores de 10-20 mm y se propone como la técnica más adecuada para el estudio de extensión del CHC previo al tratamiento.
El diagnóstico no invasivo es posible en muchos casos, especialmente para tumores mayores de 2 cm, donde la sensibilidad de las imágenes se acerca al 100%. Sin embargo, el mayor desafío lo presentan las lesiones de 1-2 cm. En este grupo, la especificidad de la RM es alta (97-100%) pero la sensibilidad puede caer a 44-62%.
Biopsia hepática: La extracción de una muestra de tejido hepático para su análisis microscópico se realiza en casos de lesiones con aspecto radiológico atípico, en pacientes sin cirrosis, o cuando los hallazgos en las pruebas de imagen no son concluyentes, especialmente para nódulos de 1-2 cm.
Las lesiones que miden menos de 1 cm que se encuentran mediante exámenes de detección en pacientes con alto riesgo de CHC generalmente no necesitan evaluación diagnóstica adicional, ya que la mayoría de estas lesiones no son CHC, sino nódulos de regeneración o displásicos.
Estadificación del Cáncer de Hígado
La estadificación es fundamental para predecir el pronóstico, estratificar a los pacientes para ensayos clínicos y guiar la indicación de tratamiento. El pronóstico de los pacientes con CHC está determinado por la extensión tumoral y la reserva funcional hepática subyacente, ya que esta última condiciona la aplicabilidad y el éxito del tratamiento.
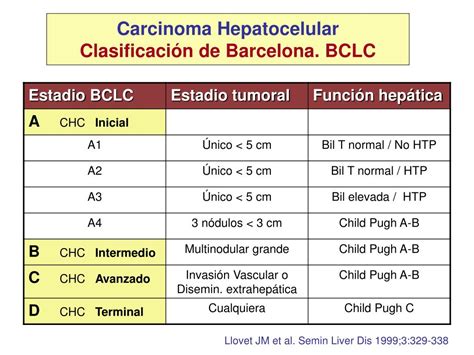
Aunque existen más de diez clasificaciones en todo el mundo, el sistema de estadificación Barcelona Clinic Liver Cancer (BCLC) es el más aceptado globalmente. Este sistema identifica cinco estadios (0 y A hasta D) y asocia cada estadio tumoral con la opción de tratamiento más adecuada:
- Estadio inicial (A): Pacientes asintomáticos, con buena función hepática, que tienen un solo tumor o hasta 3 tumores de un tamaño inferior a 3 centímetros.
- Estadio intermedio (B): Pacientes sin síntomas, con un tumor de gran tamaño o multinodular. La esperanza de vida puede aumentar con el tratamiento.
- Estadio avanzado (C): Se presentan síntomas y los tumores han invadido los vasos sanguíneos o se han extendido a otros órganos.
- Estadio terminal (D): Tumores sintomáticos de gran tamaño o diseminados. En este estadio, se proporciona a los pacientes cuidados paliativos para mejorar su calidad de vida.
Otros sistemas como el de Okuda o el CLIP también se utilizaron, y la clasificación TNM (tumor, ganglio linfático y metástasis) propuesta por el American Joint Committee on Cancer (AJCC) es menos utilizada para el cáncer de hígado debido a que no considera el funcionamiento hepático.
Enfoques de Tratamiento para el Hepatocarcinoma
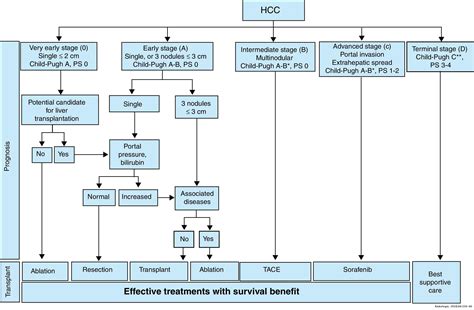
No existe una estrategia de tratamiento única para el CHC; la selección es compleja y depende de factores como la función hepática subyacente, la extensión y localización del tumor, y el estado general del paciente. Un equipo multidisciplinario, que puede incluir hepatólogos, radiólogos, cirujanos, oncólogos y especialistas en cuidados paliativos, es esencial para la toma de decisiones clínicas.
Tratamientos Curativos (para estadios iniciales)
Estos tratamientos se relacionan con la supervivencia a largo plazo y son aplicables solo en pacientes diagnosticados en fases tempranas de la enfermedad. Lamentablemente, solo entre el 10% y el 23% de los pacientes con CHC son aptos para recibir un tratamiento quirúrgico con intención curativa.
- Resección quirúrgica: Implica la extirpación del tumor y una porción pequeña del tejido hepático sano circundante. Se realiza en pacientes con CHC localizado y suficiente reserva funcional hepática.
- Trasplante de hígado: Es el único tratamiento curativo para algunas enfermedades graves del hígado, incluyendo el CHC en estadio temprano. La tasa de supervivencia general a 5 años para pacientes con CHC en estadio temprano que se someten a trasplante oscila entre el 44 % y el 78 %.
- Tratamientos localizados: Se administran directamente a las células cancerosas o al área que las rodea.
- Ablación por radiofrecuencia: Utiliza corriente eléctrica para calentar y destruir las células cancerosas. Se insertan agujas delgadas a través de la piel hasta el tumor, aplicando energía que genera calor. Todo el tejido alrededor de la aguja, hasta unos 5 cm de diámetro, queda calcinado.
- Crioablación: Utiliza frío extremo para destruir las células cancerosas, colocando un criosonda con nitrógeno líquido directamente sobre los tumores.
- Inyección percutánea de etanol: Se inyecta alcohol puro directamente en los tumores.
- Embolización arterial: Consiste en inyectar diminutas esferas plásticas que obstruyen los pequeños vasos que irrigan el tumor, privándolo de riego sanguíneo. Puede ofrecer mayor supervivencia y, en ocasiones, ser curativa.
- Radioembolización con Ytrio-90 (Y90): Se inyectan microesferas radiactivas que contienen el elemento Ytrio-90 directamente en el hígado, irradiando a muy corta distancia.
Terapias Sistémicas (para estadios intermedios y avanzados)
Recientemente, ha habido un cambio de paradigma hacia la conversión temprana a tratamientos sistémicos en pacientes que no logran una respuesta radiológica adecuada con terapias locales. La terapia sistémica secuencial es recomendada, y los análisis post hoc indican que es factible una supervivencia general media de más de 20 meses con estas terapias.
- Inhibidores de la tirosina quinasa (TKI):
- Sorafenib: Fue el primer fármaco aprobado en 2007 para el tratamiento sistémico del CHC, estableciéndose como estándar de primera línea.
- Regorafenib, Ramucirumab, Cabozantinib: Aprobados como fármacos de segunda línea tras el sorafenib.
- Combinaciones de Inmunoterapia:
- Atezolizumab / Bevacizumab: Esta combinación ha marcado la transición hacia la inmunoterapia en el CHC. Es actualmente el tratamiento estándar de primera línea del CHC avanzado, demostrando un beneficio significativo en la supervivencia general en comparación con sorafenib. La inmunoterapia utiliza el propio sistema inmunitario del cuerpo para combatir el cáncer.
- Quimioterapia: Utiliza medicamentos para destruir células de rápido crecimiento, incluidas las cancerosas.
- Radioterapia: Este tratamiento utiliza energía de alta potencia (rayos X, protones) para destruir las células cancerosas y reducir los tumores. Puede ser una opción si otros tratamientos no son posibles o no han funcionado.
Cuidados Paliativos en el Carcinoma Hepatocelular
Entender los cuidados paliativos
Definición y Objetivo
Los cuidados paliativos son una atención médica especializada para personas con enfermedades graves, como el carcinoma hepatocelular. Se centran en brindar alivio de los síntomas, el dolor y el estrés de una enfermedad grave. Son proporcionados por un equipo especialmente capacitado de médicos, enfermeras y otros especialistas que trabajan junto con los médicos tratantes para ofrecer un nivel adicional de apoyo.
Es importante destacar que los cuidados paliativos pueden recibirse a cualquier edad y en cualquier etapa de la enfermedad, incluso mientras se están recibiendo otros tratamientos agresivos como la cirugía, quimioterapia o radioterapia. Cuando se utilizan de forma complementaria a los demás tratamientos, las personas con cáncer pueden sentirse mejor y vivir más tiempo.
Rol y Beneficios en el CHC
Integrar el equipo de cuidados paliativos después del diagnóstico es lo más recomendable. Este equipo puede ayudar de diversas maneras:
- Manejo de síntomas: Ofrecen alivio del dolor, malestar, depresión y ansiedad que puedan surgir con la enfermedad o sus tratamientos. Por ejemplo, los líquidos que se acumulan en el cuerpo se pueden tratar con medicamentos y terapias no farmacológicas.
- Apoyo en la toma de decisiones: Explican las opciones de tratamiento y ayudan a los pacientes a adaptar esas opciones a sus objetivos personales y valores.
- Comprensión de la enfermedad: Ayudan a los pacientes y sus familias a comprender mejor la condición y qué esperar durante el curso de la enfermedad.
- Coordinación de la atención: Facilitan la comunicación entre todos los demás médicos involucrados en el tratamiento del paciente.
- Apoyo emocional: Sirven como un "caja de resonancia" y una primera línea de defensa contra el impacto emocional de la enfermedad.
- Apoyo a los cuidadores: También ofrecen asistencia y recursos para los cuidadores familiares, que juegan un papel fundamental.
Los cuidados paliativos buscan mejorar la calidad de vida de las personas con CHC y la de sus familias, especialmente cuando la enfermedad avanza a estadios terminales (Estadio D), donde los síntomas pueden volverse más graves y el enfoque se centra en el bienestar.

Apoyo al Paciente y Estrategias de Afrontamiento
Recibir un diagnóstico de una enfermedad potencialmente mortal como el cáncer puede ser devastador. Adoptar ciertas estrategias puede ayudar a los pacientes y sus familias a afrontar la situación:
- Informarse sobre la enfermedad: Obtener suficiente información sobre el tipo de CHC, su estadio, las opciones de tratamiento y el pronóstico ayuda a tomar decisiones informadas y a sentirse más en control. Pregunte al médico y al equipo médico sobre todas las alternativas, sus ventajas y desventajas.
- Mantener el contacto con familiares y amigos: El apoyo de seres queridos es fundamental, tanto para el apoyo práctico (ayuda en casa, transporte) como emocional, especialmente en momentos de abrumación.
- Buscar apoyo profesional: Hablar con un terapeuta, asistente social médico, consejero espiritual o unirse a un grupo de apoyo para personas con cáncer puede ser de gran ayuda para procesar emociones y compartir experiencias.
- Planificar lo desconocido: Prepararse para la posibilidad de la muerte puede ser difícil, pero hablar con el médico sobre directivas anticipadas y testamentos vitales puede proporcionar tranquilidad al asegurar que los deseos del paciente se respeten en la atención terminal.
- Evitar factores que dañen el hígado: Una vez diagnosticado, es crucial evitar el consumo de alcohol y tabaco para no comprometer aún más la función hepática.
Preparación para la Consulta Médica
Las consultas médicas suelen ser breves, por lo que una buena preparación es clave para aprovechar al máximo el tiempo con el equipo de atención médica:
Antes de la Cita
- Restricciones previas: Pregunte si hay algo que deba hacer de antemano, como restricciones dietéticas.
- Síntomas: Anote todos los síntomas que tenga, incluso los que parezcan no relacionados.
- Información personal clave: Incluya lo que le genera mayor estrés o cualquier cambio reciente en su vida.
- Lista de medicamentos: Detalle todos los medicamentos, vitaminas y suplementos que esté tomando.
- Acompañante: Considere llevar a un familiar o amigo, ya que pueden ayudar a recordar detalles importantes.
- Preguntas para el médico: Prepare una lista, ordenándolas de la más importante a la menos, por si el tiempo es limitado.
Preguntas Clave para el Médico
- ¿Qué tipo de cáncer de hígado tengo y en qué fase se encuentra?
- ¿Qué dice el informe patológico? ¿Puedo obtener una copia?
- ¿Necesitaré más pruebas?
- ¿Cuáles son mis opciones de tratamiento y sus posibles efectos secundarios?
- ¿Hay algún tratamiento más recomendado para mi caso?
- ¿Cómo afectará el tratamiento mi vida diaria?
- ¿Cuánto tiempo tengo para decidir el tratamiento?
- ¿Debería buscar una segunda opinión o consultar a un especialista en cáncer de hígado?
- ¿Cuál será el costo y lo cubrirá mi seguro?
- ¿Hay folletos o sitios web recomendados para obtener más información?
Qué Esperar del Médico
El médico le hará preguntas sobre sus síntomas (cuándo comenzaron, si son continuos u ocasionales, su gravedad y qué los mejora o empeora) para entender mejor su condición.
tags: #hepatocarcinoma #tratamiento #paliativo