La cirugía en pacientes de edad avanzada es una realidad creciente, lo que plantea desafíos significativos debido al aumento de la morbilidad, mortalidad y costos asociados a la salud. Un área de particular interés es la disfunción cognitiva postoperatoria (DCP), un deterioro variable de las funciones cognitivas que puede ocurrir tras la cirugía y anestesia.
Importancia del Tema y Demografía
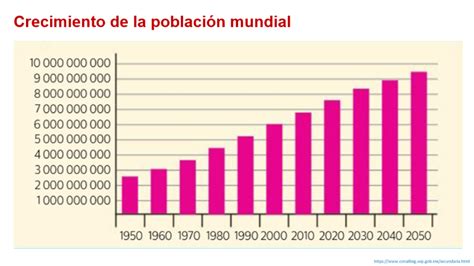
El envejecimiento de la población a nivel nacional e internacional ha llevado a un aumento dramático en el número de pacientes mayores de 65 años sometidos a procedimientos quirúrgicos. En países como Estados Unidos, se proyecta que para el año 2030, setenta millones de habitantes serán ancianos, lo que previsiblemente incrementará los costos sanitarios. Esta tendencia demográfica subraya la necesidad de comprender y abordar las complicaciones específicas de esta población, como la DCP.
Los datos del último censo nacional en Montevideo (1995) mostraron un crecimiento sostenido de la población mayor de 65 años, una tendencia que no difiere de la observada en países desarrollados. La magnitud del problema de la DCP en la población geriátrica exige un enfoque multidisciplinario y la integración de cuidados especializados en la formación de profesionales de la salud.
Concepto de Reserva Funcional y Fragilidad en el Anciano
Al abordar a un paciente de edad avanzada en el período perioperatorio, es fundamental comprender el concepto de reserva funcional. Esta reserva representa el margen de seguridad de los sistemas orgánicos para mantener la homeostasis metabólica y responder a demandas adicionales. Una mayor reserva funcional, a menudo asociada a un estilo de vida activo física e intelectualmente, se considera un factor predictivo de buen pronóstico.
La Asociación de Geriatría de Norteamérica resalta el concepto de fragilidad en el adulto mayor. La fragilidad es un síndrome médico/biológico caracterizado por una constelación de manifestaciones clínicas, que pueden incluir pérdida de masa muscular, pérdida de peso, disminución de la resistencia al ejercicio, menor rendimiento motor, y aumento de la vulnerabilidad al estrés. Es crucial diferenciar la fragilidad del envejecimiento normal, ya que la fragilidad puede ser un predictor de resultados adversos en el período perioperatorio.
Cambios Fisiológicos en el Anciano y su Impacto Cognitivo
El proceso de envejecimiento conlleva cambios fisiológicos en diversos sistemas, incluyendo el nervioso, cardiovascular, respiratorio, endocrino y renal. Estos cambios, especialmente los que afectan al sistema nervioso, tienen repercusiones significativas en la capacidad cognitiva:
- Sistema Nervioso Central: Se observa una pérdida de masa neuronal, especialmente en áreas filogenéticamente más antiguas, que se acelera después de los 60 años. Esto puede resultar en un aumento del volumen ventricular y del líquido cefalorraquídeo (hidrocefalia a baja tensión). Las conexiones sinápticas y la liberación de neurotransmisores también se ven alteradas, con disminución de neurotransmisores en patologías como el Parkinson y el Alzheimer.
- Flujo Sanguíneo Cerebral: Aunque puede haber disminuciones regionales en el flujo sanguíneo cerebral, la reducción de neuronas activas eléctricamente puede compensar, resultando en una disminución del consumo de oxígeno cerebral. A pesar de una posible disminución del flujo sanguíneo en comparación con sujetos jóvenes, la actividad vasomotora parece mantenerse en ancianos sanos.
- Funciones Sensoriales y Motoras: Se produce una disminución de la agudeza visual, auditiva y olfativa. A nivel medular, la desmielinización y la pérdida progresiva de sensibilidad y vigor en los reflejos motores son comunes. Los umbrales del tacto y el dolor pueden elevarse, aunque la percepción del dolor y la necesidad de analgesia postoperatoria no necesariamente disminuyen.
Es importante destacar que el dolor postoperatorio y su manejo adecuado, a través de planes de tratamiento multimodal, pueden influir en la reducción de mediadores y respuestas endocrinas al estrés que podrían estar en la génesis de la DCP.
Funciones Cognitivas y sus Alteraciones
La cognición se define como el proceso de conocimiento que abarca atención, percepción, memoria, razonamiento, imaginación, toma de decisiones y lenguaje. Las funciones cognitivas se refieren a los procesos mentales relacionados con el pensar, juzgar y razonar.
Dentro de los deterioros cognitivos, se distinguen:
- Disfunciones cognitivas propiamente dichas: Trastornos de la memoria.
- Delirios, confusiones y desorientación: Pueden ser primarios o secundarios.
- Disfunción por drogas: La población anciana es más susceptible a los efectos de los fármacos, y las demencias inducidas por drogas pueden representar hasta el 5% de las demencias reversibles en este grupo etario.
La demencia es un proceso crónico, insidioso y progresivo. En contraste, los cuadros confusionales o delirios inducidos por fármacos son reversibles, pero su importancia radica en el aumento de la morbilidad y mortalidad que pueden ocasionar. Una parte de los pacientes pueden presentar síntomas hasta seis meses después de la cirugía, afectando a un porcentaje significativo de la población geriátrica.
Memoria: Procesos y Tipos
La memoria es el conjunto de procesos de almacenamiento y manifestación de experiencias pasadas. Involucra tres procesos clave:
- Codificación: Captación del estímulo sensorial (memoria a corto plazo).
- Consolidación: Registro del estímulo (memoria a largo plazo, sucede en el hipocampo y neocórtex).
- Devolución: Recuperación de la información almacenada.
Los hábitos físicos e intelectuales juegan un papel crucial en el mantenimiento de la velocidad psicomotora y la precisión en los sujetos añosos. Si bien el tiempo de atención simple puede ser similar al de los adultos jóvenes, se observan diferencias cuando se exige competitividad y velocidad.
Se clasifican varios tipos de memoria:
- Memoria a largo plazo: Refleja la capacidad de aprendizaje y educación, implica almacenamiento permanente, menor tasa de olvido y cambios estructurales.
- Memoria a corto plazo (sensitiva): Adquisición multimodal de datos complejos o aleatorios, tiene almacenamiento temporal, capacidad limitada y no requiere cambios anatómicos. Es la más vulnerable.
En el anciano, la memoria semántica (a largo plazo, explícita) y la memoria implícita (para hábitos diarios) suelen mantenerse intactas. La memoria de alteración sensitiva multimodal se ve afectada por el deterioro de las funciones sensitivas, influenciado por factores ambientales, estrés y distracción.
Alteraciones del Sueño y Marcadores Séricos
Los cambios en el ritmo del sueño son otro factor a considerar en la DCP. Se postula que la degeneración de los núcleos supraópticos en ancianos, responsables de la secreción de melatonina, puede vincularse a la génesis de delirios, especialmente durante la hospitalización o con el uso de ciertos fármacos. Niveles bajos de melatonina en esta población sugieren un potencial rol preventivo o terapéutico de la misma.
Algunos autores sugieren que la aparición de cuadros de DCP se asocia a alteraciones en los niveles de marcadores séricos como la proteína S-100, un indicador de daño neuronal que ha mostrado aumentar en pacientes con delirios postoperatorios.
ritmo circadiano / ciclo de sueño / ciclo diario / psiqueacademica
Disfunción Cognitiva Postoperatoria (DCP): Definición y Evidencia
La disfunción cognitiva postoperatoria (DCP) se refiere a un deterioro de las funciones intelectuales, como la memoria y la concentración, que se presenta después de la exposición a anestesia y un evento quirúrgico. Puede persistir hasta tres meses después de la cirugía o, en algunos casos, ser un cambio transitorio.
El diagnóstico de certeza de la DCP requiere la demostración de cambios en pruebas neuropsicológicas realizadas antes y después de la intervención, comparando los resultados con pacientes de edad similar no sometidos a cirugía. Se estima que la DCP se produce en aproximadamente el 10% de los individuos de edad avanzada después de cirugía no cardíaca.
Investigaciones Recientes
Estudios recientes han explorado el impacto de la cirugía en los parámetros cerebrales asociados a la progresión de la demencia. Investigaciones utilizando imágenes por resonancia magnética han observado que los pacientes de edad avanzada sometidos a cirugía experimentan una mayor tasa de atrofia cerebral (materia gris cortical, hipocampo) y un aumento en la extensión de los ventrículos laterales en comparación con controles no quirúrgicos, especialmente durante el primer intervalo de seguimiento postoperatorio.
Una revisión sistemática reciente (2016) analizó 24 estudios con un total de 6.227 pacientes, encontrando que los pacientes adultos sometidos a cirugía duplicaban su riesgo de presentar deterioro cognitivo en comparación con controles no quirúrgicos. En pacientes mayores de 60 años, este riesgo aumentaba a 3.3 veces. Si bien la incidencia es menor que en cirugía cardíaca, la DCP representa un problema significativo dada la mayor cantidad de cirugías no cardíacas realizadas en adultos mayores.
Delirium vs. Disfunción Cognitiva Postoperatoria
Es importante diferenciar la DCP del delirium, también conocido como síndrome confusional agudo. El delirium es un síndrome cerebral orgánico que se desarrolla agudamente y se caracteriza por alteraciones de la atención, memoria, orientación, percepción, actividad psicomotora y sueño. El delirium es una complicación frecuente en pacientes quirúrgicos, con una incidencia que puede ser significativamente mayor en adultos mayores.
Las consecuencias del delirium son devastadoras, incluyendo mayor mortalidad, aumento de la estancia hospitalaria, mayor riesgo de complicaciones médicas, deterioro funcional, institucionalización y, a largo plazo, un mayor riesgo de desarrollar deterioro cognitivo y demencia.
Tipos de Delirium
- Hiperactivo: Agitación psicomotora, alteración del ciclo sueño-vigilia, inquietud, hipervigilancia, alucinaciones.
- Hipoactivo: Disminución del nivel de conciencia y de la actividad psicomotora. Suele ser infradiagnosticado.
- Mixto: Alternancia entre estados hiperactivos e hipoactivos.
Herramientas como el Confusion Assessment Method (CAM) y su versión para unidades de cuidados intensivos (CAM-ICU) son fundamentales para el diagnóstico del delirium.
Factores de Riesgo para la Disfunción Cognitiva y el Delirium
Los factores de riesgo para el desarrollo de delirium y DCP se pueden clasificar en predisponentes (propios del paciente) y precipitantes (derivados del procedimiento o el entorno).
Factores Predisponentes (Propios del Paciente):
- Edad avanzada (especialmente > 75 años).
- Deterioro cognitivo previo (incluyendo demencia o deterioro cognitivo leve).
- Déficit nutricional.
- Presencia de comorbilidades (hipertensión arterial, diabetes, cardiopatías).
- Trastornos visuales o auditivos.
- Fractura de cadera.
- Depresión.
- Uso de ciertos fármacos (anticolinérgicos, opioides, benzodiacepinas).
- Consumo de alcohol.
- Bajo índice de masa corporal.
- Anemia o leucocitosis.
- Alteraciones hidroelectrolíticas o de la glucosa.
- Fragilidad.
Factores Precipitantes (Derivados del Procedimiento/Entorno):
- Cirugía urgente.
- Tipo y envergadura de la cirugía (cirugía mayor abdominal, urológica, aórtica).
- Anestesia general (aunque la evidencia sobre el tipo de anestesia es controversial).
- Episodios de hipotensión o hipoxia intraoperatoria.
- Requerimientos de hemoderivados.
- Inmovilización prolongada.
- Privación del sueño.
- Uso de catéteres y sondas.
- Ambiente hospitalario desconocido.
- Cambios en la medicación.
Se ha demostrado que el tipo de agente anestésico o la técnica anestésica (general vs. regional) no tienen un impacto definitivo en la incidencia de delirium, aunque algunos estudios sugieren un mayor riesgo con anestesia general.
Mecanismos Etiopatogénicos Propuestos
La fisiopatología de la DCP y el delirium es compleja y multifactorial. Se proponen varios mecanismos:
- Neuroinflamación: El daño tisular provocado por la cirugía activa mediadores inflamatorios como citoquinas (IL-6, IL-1β) y endotelinas, que se asocian con deterioro cognitivo. La respuesta inflamatoria sistémica puede afectar la barrera hematoencefálica y desencadenar neuroinflamación.
- Alteraciones bioquímicas: Se investiga la participación de biomarcadores de neuroinflamación (S100β, TNFα) y de enfermedad de Alzheimer (tau total y fosforilada) en el líquido cefalorraquídeo.
- Efectos de los agentes anestésicos: Algunos anestésicos inhalatorios (halotano, desflurano, isoflurano) se han asociado con un aumento en la formación de beta-amiloide (βA) y la citotoxicidad de βA en estudios in vitro. La hiperfosforilación de Tau también se ha relacionado con el deterioro cognitivo post-isoflurano en modelos animales.
- Cambios en la perfusión cerebral: Alteraciones en el flujo sanguíneo y la oxigenación cerebral.
- Disturbios del sueño: Alteraciones en el ciclo sueño-vigilia y los niveles de melatonina.
- Efectos colinérgicos: Los anestésicos pueden disminuir la liberación de acetilcolina, un neurotransmisor crucial para la memoria, especialmente en un cerebro envejecido con niveles basales ya reducidos.
- Microembolismos: Procedimientos quirúrgicos, como el recambio total de rodilla o la cirugía de bypass coronario, pueden generar microémbolos que alcanzan el cerebro, afectando la función cognitiva.
Prevención y Tratamiento
La prevención es la estrategia más efectiva para reducir la frecuencia y las complicaciones asociadas a la DCP y el delirium. Un enfoque multidisciplinario y la identificación temprana de pacientes en riesgo son fundamentales.
Medidas de Prevención No Farmacológica:
Un estudio prospectivo aleatorio propuso un programa de intervención de seis componentes:
- Orientación témporo-espacial.
- Movilización temprana y evitar la contención física.
- Minimizar el uso de drogas psicoactivas.
- Prevenir la privación del sueño.
- Uso de audífonos y lentes (si son necesarios).
- Prevención de la deshidratación.
Otras medidas preventivas incluyen:
- Valoración geriátrica integral preoperatoria: Incluyendo evaluación cognitiva, funcional y nutricional.
- Optimización del estado de salud preoperatorio: Control de comorbilidades, ajuste de medicación.
- Manejo del dolor postoperatorio: Uso de estrategias multimodales.
- Comunicación clara y apoyo emocional al paciente y familiares.
- Optimización del ambiente hospitalario: Asegurar buena iluminación, reducir ruidos.
Tratamiento Farmacológico:
El manejo farmacológico del delirium se reserva para pacientes en quienes se han descartado causas orgánicas reversibles. El haloperidol, un antagonista de los receptores dopaminérgicos, es considerado el fármaco de elección, administrado con dosis controladas.
El uso de benzodiacepinas se reserva principalmente para casos de delirium inducido por alcohol o abstinencia de benzodiacepinas.
Diagnóstico y Evaluación
El diagnóstico de la DCP y el delirium es principalmente clínico. La evaluación neuropsicológica pre y postoperatoria es el estándar de oro para el diagnóstico de DCP, permitiendo descartar deterioro cognitivo leve (DCL) preexistente.
Para el diagnóstico de delirium, se utilizan instrumentos como el Confusion Assessment Method (CAM). La identificación de factores de riesgo específicos (edad, consumo de alcohol, enfermedades mentales y médicas, polifarmacia) es crucial para anticipar y manejar la susceptibilidad de los pacientes.
Se propone que todo paciente mayor de 70 años que vaya a ser operado debería someterse a una evaluación neuropsicológica previa y a un seguimiento cognitivo posterior. En la población sometida a cirugía, especialmente electiva, se deben optimizar las medidas de cuidado, eligiendo el tipo de cirugía, el anestésico, la monitorización hemodinámica y el manejo de comorbilidades de forma multidisciplinaria.
tags: #disfuncion #cognitiva #postoperatoria #ancianos