La incontinencia se define como la pérdida de control involuntario de la vejiga o del intestino, lo que resulta en la incapacidad para contener la orina o las heces. Esta condición es prevalentemente más común en adultos mayores, y su incidencia aumenta con la edad, presentándose con mayor frecuencia en mujeres y en pacientes institucionalizados. Con el envejecimiento global de la población, la incontinencia se está convirtiendo en un problema de salud de creciente relevancia.
Aunque la incontinencia es más común entre las personas mayores, no forma parte del proceso normal del envejecimiento. Es fundamental reconocer que tanto la incontinencia urinaria (IU) como la fecal (IF) se pueden prevenir y tratar. Si bien no siempre se corrigen completamente, los tratamientos pueden mejorar significativamente la calidad de vida de quienes la padecen.
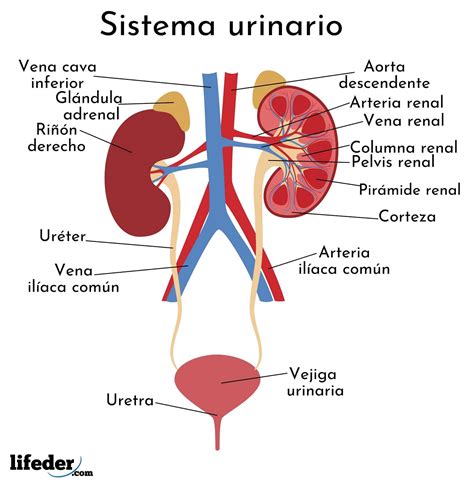
Fisiología y Fisiopatología de la Continencia
La micción y la defecación son procesos dinámicos y complejos, controlados e inhibidos por el sistema nervioso central, que requieren de múltiples mecanismos para su correcto funcionamiento. El recto y la vejiga son órganos que ciclan constantemente en dos fases: la fase de continencia y la fase de evacuación (miccional o defecatoria).
Fisiología de la Vejiga
Para su adecuado funcionamiento, la vejiga requiere de complejas relaciones anatómicas y funcionales entre el músculo de su pared, conocido como detrusor, y su tracto de salida, compuesto por el esfínter interno, el esfínter externo y la uretra.
- Anatómicamente, la fase de continencia depende de la viscoelasticidad del detrusor (acomodación) y de la coaptación (resistencia pasiva) del tracto de salida. La fase miccional depende de la viscoelasticidad del detrusor y de la conductancia del tracto de salida (ausencia de obstrucción).
- Funcionalmente, la fase de continencia depende de la ausencia de contracciones vesicales y del cierre esfinteriano activo, mientras que la fase miccional requiere de contracción del detrusor y apertura del aparato esfinteriano.
La coordinación y regulación de estas relaciones dependen de la inervación tanto visceral (autonómica simpática y parasimpática) como somática, requiriendo integración a distintos niveles neurológicos (medular, mesencefálico y cortical).
Fisiología del Intestino
Para controlar las deposiciones, el recto, el ano, los músculos pélvicos y el sistema nervioso deben trabajar en conjunto. El recto, un órgano en forma de tubo al final del colon, almacena las heces. A medida que se llena, se distiende, y se debería sentir la urgencia o el deseo de evacuar. Los nervios deben funcionar correctamente para percibir esta urgencia, y los músculos deben trabajar adecuadamente para mantener el contenido dentro del recto hasta el momento apropiado.
Tipos de Incontinencia
La incontinencia puede manifestarse de diversas formas, y a menudo, un paciente puede presentar más de un tipo (incontinencia mixta).
Incontinencia Urinaria (IU)
Es una condición heterogénea y más frecuente que la incontinencia fecal. Puede presentarse de numerosas formas, siendo las más comunes:
- Incontinencia de esfuerzo: Pérdida de orina debido a aumentos bruscos en la presión intraabdominal (por ejemplo, al toser, estornudar, reír, flexionarse o levantar un peso). Generalmente, el volumen de la fuga es de bajo a moderado. Se debe a un problema en la transmisión de la presión intraabdominal a la uretra proximal, o a una incompetencia esfinteriana intrínseca.
- Incontinencia de urgencia (vejiga hiperactiva): Pérdida incontrolada de orina (en cantidad entre moderada e importante) que se produce inmediatamente después de presentar una necesidad irreprimible y urgente de orinar. La necesidad de levantarse a orinar durante la noche (nicturia) y la incontinencia nocturna son frecuentes.
- Incontinencia por rebosamiento: Goteo de orina cuando la vejiga está demasiado llena, a menudo debido a una ineficiencia de vaciado. El volumen es generalmente pequeño, pero la fuga puede ser constante, lo que ocasiona grandes pérdidas totales.
- Incontinencia mixta: Asociación de varios tipos de incontinencia, comúnmente de esfuerzo y de urgencia.
- Incontinencia continua o total: Pérdida constante de orina.
- Incontinencia funcional: Pérdida de orina debido a un problema mental o a un impedimento físico no relacionado con el control de la micción (ej. demencia, postración).
Incontinencia Fecal (IF)
Es menos frecuente y presenta una etiología multifactorial, pudiendo ir desde un escape de pequeñas cantidades de heces con el paso de gases hasta la incapacidad total de controlar las deposiciones. Los tipos principales son:
- Incontinencia por urgencia: Necesidad apremiante, repentina e incontrolable de evacuar.
- Incontinencia pasiva: Defecar cuando la persona no se da cuenta de que necesita hacerlo.
Factores Contribuyentes y Causas
La mayor prevalencia de incontinencia con la edad se debe a una combinación de cambios fisiológicos, comorbilidades, polifarmacia y otros trastornos.
Cambios Fisiológicos Asociados al Envejecimiento
Con el paso de los años, ocurren múltiples cambios naturales en el organismo que afectan los órganos, nervios y músculos que controlan la continencia.
Vejiga
En adultos mayores se describen volúmenes miccionales disminuidos, aumento del residuo postmiccional, menor capacidad vesical y mayor prevalencia de hiperactividad del detrusor. Es frecuente observar la condición de "detrusor hiperactivo con contractilidad deteriorada" (DHIC), que se presenta con hiperactividad del detrusor durante la fase de continencia e hipocontractilidad durante la fase miccional, lo que dificulta el manejo clínico. El deterioro de la contractilidad lleva a una pérdida progresiva de la eficiencia para vaciarse, disminuyendo la capacidad funcional y manifestándose como frecuencia y nicturia.
Estudios sugieren causas miogénicas, flujo sanguíneo disminuido con daño por isquemia-reperfusión, denervación en parches del detrusor, y pérdida de la actividad sensorial aferente. Se han descrito cambios ultraestructurales en las membranas de las células musculares, con pérdida de caveolas, des-diferenciación celular y mayor depósito de colágeno en la pared vesical.
Vagina
La caída de estrógenos después de la menopausia juega un rol importante en los cambios vaginales. Los estrógenos tienen un efecto trófico sobre gran parte del tracto urinario inferior de la mujer. El epitelio vaginal pierde su capa superficial e intermedia, lo que puede asociarse a inflamación, eritema, telangiectasias, petequias, friabilidad y erosiones. También ocurre pérdida de glicógeno y lubricación, y el pH cutáneo aumenta, lo que puede llevar a la pérdida de la flora adherente habitual y colonización por patógenos. El flujo sanguíneo vaginal disminuye con la edad, y aumenta el depósito de colágeno y lipofuscina en el estroma, lo que puede causar acortamiento y estrechamiento de la cúpula vaginal. Los prolapsos de órganos pélvicos también pueden afectar la forma de la vagina.
Uretra
Por su origen embriológico común, la uretra femenina sufre cambios similares a la vagina. La densidad vascular submucosa y el flujo sanguíneo disminuyen, el adelgazamiento mucoso y la pérdida de proteoglicanos afectan la coaptación uretral. Se ha observado pérdida de fibras estriadas del rabdoesfínter, lo que explica la disminución de la presión de cierre uretral con la edad. En general, el meato uretral se mueve hacia el introito, y pueden aparecer carúnculas y divertículos uretrales.
En los hombres, también ocurre pérdida de densidad de células musculares en el esfínter estriado, y la presión de la uretra prostática puede disminuir tras los 60 años, junto con un acortamiento de la longitud esfinteriana uretral.
Próstata
La hiperplasia prostática benigna (HPB) histológica está fuertemente asociada al envejecimiento y puede obstruir el tracto de salida de la vejiga, afectando al 80% de los hombres a los 80 años. Un ambiente predominantemente estrogénico en la próstata y la hiperplasia epitelial son teorías actuales. El cáncer de próstata y la inflamación prostática (aguda o crónica) también pueden contribuir a los síntomas del tracto urinario inferior (STUI) y la retención urinaria.
Piso Pélvico
En mujeres, el efecto de la edad en la estructura y función del piso pélvico es difícil de diferenciar de los efectos hormonales y la paridad. Se ha descrito una disminución del contenido total de colágeno y de la elasticidad en los músculos y fascias del piso pelviano, aunque no se ha demostrado que estos cambios sean directamente causados por el envejecimiento.

Comorbilidades
Con la edad, aumenta la frecuencia de patologías crónicas que pueden ser determinantes para el diagnóstico y manejo de los síntomas urinarios y fecales. Algunas de estas comorbilidades incluyen:
- Diabetes.
- Enfermedades cerebrovasculares.
- Demencia y deterioro cognitivo.
- Patologías musculoesqueléticas.
- Atrofia del suelo pélvico (secundaria a gestaciones, prolapsos uterinos o vesicales).
- Cirugías previas de próstata en varones.
- Alteraciones del colon y recto como infecciones, tumores o inflamaciones secundarias a radioterapia.
- Hemorroides o prolapso rectal graves.
Estas condiciones no solo causan síntomas directos, sino que también pueden mediar un deterioro de la capacidad funcional del paciente, contribuyendo a la incontinencia.
Fármacos
La polifarmacia (uso de 5 o más medicamentos) es muy frecuente en adultos mayores. Una amplia gama de medicamentos pueden causar o contribuir a la incontinencia urinaria y fecal, incluyendo diuréticos, antiácidos, laxantes, y aquellos con propiedades anticolinérgicas. Es crucial monitorizar a cualquier paciente mayor que inicie un nuevo tratamiento y revisar detalladamente su medicación.
Trastornos Neurológicos y Psiquiátricos
Particularmente prevalentes en adultos mayores, estos trastornos pueden interferir con la vía de la micción o defecación, impidiendo la capacidad de inhibirla. Las lesiones cerebrales pueden asociarse a deterioro cognitivo y trastornos motores que dificultan la movilidad e independencia para ir al baño. La depresión es un trastorno anímico frecuente que puede ser una consecuencia o un factor que determine la falta de motivación para seguir los tratamientos.
Causas Específicas de Incontinencia Fecal
Además de las causas generales, la incontinencia fecal se relaciona con:
- Estreñimiento continuo (crónico) y retención fecal: Provoca que los músculos anales e intestinos se estiren y debiliten, llevando a diarrea y escape de heces.
- Uso de laxantes a largo plazo.
- Colectomía o cirugía del intestino.
- No percatarse de la necesidad de tener una deposición.
- Problemas emocionales.
- Lesiones en los músculos del esfínter anal debido al parto o cirugías ginecológicas, prostáticas o rectales.
- Daño nervioso o muscular (a raíz de lesiones, tumor o radiación).
- Diarrea intensa.
- Estrés por encontrarse en un ambiente desconocido.
- Inmovilidad, así como la inadecuada ingesta de fibra y líquidos.
Consecuencias Personales y Sociales de la Incontinencia
La incontinencia tiene un impacto negativo significativo sobre la calidad de vida de quienes la padecen, manifestándose en múltiples esferas.
Consecuencias Psicológicas y Emocionales
Para muchas personas, la incontinencia tiene importantes consecuencias psicológicas y emocionales, que les llevan a un gran aislamiento social. Las actitudes y sentimientos que reflejan esta influencia psíquica incluyen:
- Sentimientos de culpa, vergüenza e, incluso, negación, dificultando la búsqueda de ayuda.
- Trastorno y pérdida de la autoestima, basada en la percepción negativa de uno mismo.
- Trastornos de la imagen corporal y temor al rechazo.
- Ansiedad y preocupación como respuesta a la incertidumbre y desamparo, y miedo a sufrir reprimendas.
- Enfrentamiento individual inefectivo y dificultad para pedir ayuda.
- Aislamiento psíquico, depresión, irritabilidad, ira, tensión, frustración y vulnerabilidad.
Repercusiones Físicas
Las complicaciones físicas son diversas y pueden agravarse con la edad avanzada:
- Deterioro de la integridad cutánea: Aproximadamente el 50% de los pacientes con IU o IF padecen Dermatitis asociada a Incontinencia (DAI). La piel de las personas mayores es más frágil y susceptible. La acción de sustancias químicas y de desecho, la humedad constante, la irritación, la fricción y el rascado favorecen infecciones, maceración, fisuración y pequeños traumatismos.
- Riesgo de escaras y úlceras por presión: Favorecido por el uso de dispositivos absorbentes, el roce y el sedentarismo.
- Riesgo de infección urinaria: Debido al mal uso o uso de dispositivos como sondas rectales, bolsas anales, tapones anales o absorbentes.
- Riesgo de caídas y traumatismos: Como consecuencia del deslizamiento sobre suelos resbaladizos por escapes de materia fecal líquida o semilíquida.
- Riesgo de inmovilidad progresiva: Por miedo a caídas, incomodidad de dispositivos o vergüenza.
- Riesgo de déficit de la ingesta de líquidos y nutricional: Una reducción voluntaria en la ingesta de líquidos o alimentos, con el fin de disminuir la frecuencia de las pérdidas o endurecer las heces, puede llevar a deshidratación y desnutrición.
Impacto Social
Los problemas de salud y las repercusiones psíquicas de la incontinencia conducen a consecuencias negativas en el amplio abanico de actividades sociales:
- Deterioro de la interacción social y aislamiento, manifestado por la búsqueda de soledad, tristeza, inseguridad en público, y la ausencia de relaciones personales satisfactorias.
- Alteración del desempeño del rol y percepción de no tener un sentido en la vida.
- Disminución del interés en actividades recreativas o de ocio.
- Alteraciones importantes en el sistema familiar, generando estrés en la familia, amigos y cuidadores.
- Abandono de actividades domésticas, sociales y laborales.
- Predisposición a la institucionalización, siendo una de las principales causas de que muchos pacientes dejen sus domicilios.
- Dejadez en el aspecto personal y mayor necesidad de apoyo familiar y social.
Repercusión Económica
Aunque no siempre es la más mencionada, la incontinencia genera costes económicos significativos para la propia persona, su familia y la sociedad, derivados de los tratamientos (curativos y paliativos) y la carga familiar que supone su atención.
Diagnóstico
Dada la vergüenza que muchas personas sienten al hablar de la incontinencia, es fundamental que el paciente consulte a un profesional de atención médica. Un diagnóstico adecuado se basa en la historia clínica, el examen físico y exámenes complementarios.
Actuación del Médico
El médico preguntará sobre los síntomas (cantidad, hora, factores precipitantes, sensación de urgencia), antecedentes médicos (demencia, accidente cerebrovascular, cálculos, trastornos neurológicos, prostáticos), y medicamentos. Se puede solicitar un diario miccional para registrar hábitos.
La exploración física se centrará en la zona abdominal y rectal, evaluando el tono del esfínter, los reflejos anales, la fuerza, la sensibilidad y los reflejos en las piernas. En mujeres, se realiza una exploración pélvica para detectar atrofia vaginal o debilidad muscular. En varones, un tacto rectal permite explorar la próstata. Se pide al paciente que tosa con la vejiga llena para detectar incontinencia de esfuerzo.
Pruebas Complementarias
Para confirmar el diagnóstico y buscar causas, a menudo se realizan pruebas:
- Análisis de orina y cultivo de orina.
- Análisis de sangre de función renal.
- Volumen residual postmiccional (mediante catéter o ecografía).
- Pruebas urodinámicas:
- Cistometría: Evalúa la capacidad vesical y la presencia de vejiga hiperactiva.
- Tasa de flujo urinario: Mide la velocidad del flujo de orina, útil para detectar obstrucciones en varones.
- Cistometrografía y Electromiografía: Miden presiones dentro de la vejiga y evalúan la función del esfínter.
- Para incontinencia fecal: Enema opaco, colonoscopia, electromiografía (EMG), ultrasonido rectal o pélvico, coprocultivo, manometría anal, esfinterografía con globo, defecografía.
Opciones de Tratamiento y Manejo
El objetivo del manejo de la incontinencia es disminuir sus complicaciones, minimizar el impacto negativo sobre la calidad de vida y mejorar la función del organismo y la vida cotidiana. Una cura completa puede no ser siempre posible, pero la mejoría de los síntomas es un objetivo realista.
Medidas Generales y Conservadoras
Estas medidas suelen ser la primera línea de tratamiento y son útiles para ambos tipos de incontinencia:
- Educación: Sobre horarios de ingesta de líquidos o diuréticos. Se debe evitar líquidos irritantes (ej. cafeína) pero mantener una ingesta de 1500-2000 mL de líquido al día para evitar la orina concentrada.
- Reentrenamiento vesical e intestinal: Consiste en seguir un horario fijo para orinar o defecar, y educar el control vesical mediante horarios regulares para la micción.
- Ejercicios de rehabilitación del suelo pélvico: Muy importantes, especialmente para la incontinencia de esfuerzo por debilidad del periné o en varones intervenidos de próstata.
- Dieta: Seguimiento de alimentos que causan problemas (alcohol, cafeína, lácteos, fritos, picantes, endulzantes). Aumentar el consumo de fibra (30 gramos al día, psilio) para dar más consistencia a las heces sueltas o ablandar las duras.
- Biorretroalimentación: Terapia no dolorosa que utiliza sensores y un monitor de video para mejorar la sensibilidad de los nervios y el control muscular.
- Ayuda para la movilidad: Asegurar que las personas con problemas de movilidad puedan llegar al baño de forma segura y cómoda.
- Uso de protectores y ropa interior especial: Ayudan a las personas a sentirse seguras al salir de casa. Se pueden usar dispositivos especiales de recolección de heces.
Tratamientos Farmacológicos
Existen tratamientos farmacológicos que mejoran mucho la continencia. Deben complementar y no sustituir a las medidas generales.
- Para incontinencia urinaria:
- Medicamentos que relajan el músculo de la pared de la vejiga y mejoran la incontinencia de urgencia (muchos tienen propiedades anticolinérgicas, con posibles efectos secundarios sobre la función mental en pacientes muy ancianos o con deterioro cognitivo).
- Medicamentos que aumentan el tono del esfínter.
- Fármacos que relajan el esfínter urinario pueden usarse para la obstrucción del tracto de salida en varones con incontinencia imperiosa o por rebosamiento.
- Para incontinencia fecal: Medicamentos para controlar la diarrea o el estreñimiento.
Intervenciones Quirúrgicas
Si los tratamientos conservadores no funcionan, la cirugía puede ser una opción, especialmente en la incontinencia de esfuerzo. La elección se basa en la causa y la salud general del paciente. El urólogo indicará la técnica más adecuada.
Para Incontinencia Urinaria
- Colocación de cabestrillo (sling): Modifica la posición de la uretra en la salida del cuello vesical.
- Procedimientos de suspensión del cuello de la vejiga: La vejiga queda fijada mediante puntos de sutura en la posición correcta.
Para Incontinencia Fecal
- Reparación del esfínter anal: Ayuda a personas con el anillo muscular anal dañado por lesión o edad, tensionando el esfínter.
- Trasplante del músculo rectal interno: Para personas con pérdida de función nerviosa en el esfínter anal, se usa músculo del muslo para reforzar el esfínter.
- Esfínter intestinal artificial: Un dispositivo de tres partes que se implanta alrededor del ano y se infla para mantener la continencia, desinflándose para evacuar.
- Estimulación del nervio sacro: Dispositivo implantado que estimula los nervios que mantienen la continencia.
- Desviación fecal (colostomía): El intestino grueso se conecta a una abertura en la pared abdominal para recoger las heces en una bolsa especial. Se realiza cuando otras terapias no han ayudado.
- Tratamiento de inyecciones: Inyección de un gel espeso (Solesta) en el esfínter anal para rellenarlo.
Prevención
La prevención y mejora de la incontinencia fecal y urinaria, según su causa, pueden ser posibles mediante acciones como:
- Reducir el estreñimiento crónico.
- Controlar episodios de diarrea.
- Evitar hacer fuerza excesiva durante la defecación.
- Mantener una adecuada ingesta de fibra y líquidos.
- Realizar ejercicios de fortalecimiento del suelo pélvico.

tags: #consecuencias #de #la #incontinencia #urinaria #y