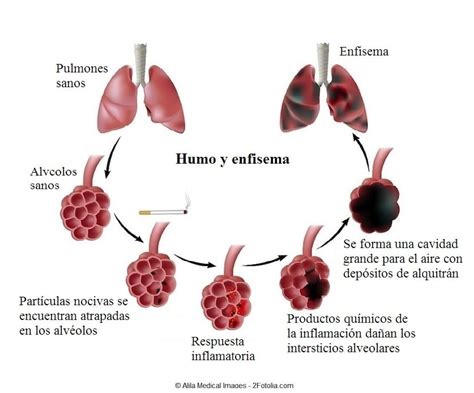
La Enfermedad Pulmonar Obstructiva Crónica (EPOC) se define como una condición sistémica y heterogénea caracterizada por una limitación persistente, irreversible y progresiva del flujo aéreo. Se produce generalmente debido a una respuesta inflamatoria crónica anormal de las vías aéreas y/o alvéolos ante la exposición a gases o partículas nocivas. Esta respuesta desencadena cambios estructurales, estrechamiento de las vías aéreas pequeñas, pérdida de los anclajes alveolares y disminución de la fuerza de retroceso elástico del pulmón.
La principal causa de la EPOC es la inhalación de diversas noxas, siendo el tabaco el factor de riesgo predominante. Sin embargo, existen otras causas menos frecuentes como la exposición a biomasa (el humo de cocinas de leña o carbón), contaminantes ambientales (polución atmosférica) y diversos contaminantes presentes en el ambiente laboral.
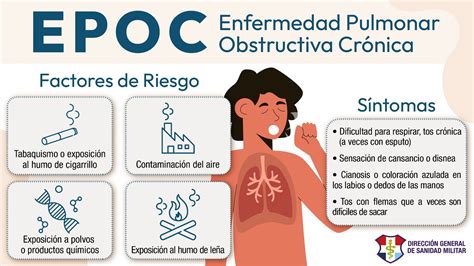
Síntomas y Diagnóstico de la EPOC
El síntoma cardinal de la EPOC es la disnea de esfuerzo, la cual se manifiesta de forma progresiva según la severidad de la enfermedad. Inicialmente, puede aparecer solo al realizar grandes esfuerzos, y en etapas avanzadas, incluso en reposo. La tos y la expectoración son síntomas variables, y aunque la bronquitis crónica y el enfisema son frecuentes, por sí solos no constituyen un diagnóstico de EPOC.
El diagnóstico definitivo de la EPOC requiere la confirmación de la obstrucción del flujo aéreo mediante una espirometría. Esta prueba se realiza después de la administración de un broncodilatador de acción corta y se define por una relación menor de 0.7 entre el volumen espiratorio forzado en el primer segundo (VEF1) y la capacidad vital forzada (CVF). Para evitar el sobrediagnóstico en personas mayores de 80 años y el infradiagnóstico en menores de 45 años, se ha propuesto el uso del percentil 5 del límite normal inferior según la edad.
La obstrucción se considera no reversible si el VEF1 y/o la CVF no mejoran en un 12% ni en 200 ml tras la administración del broncodilatador. La evaluación de la severidad de la EPOC se basa en el VEF1 y otros elementos clínicos, reconociendo que el VEF1 por sí solo tiene una correlación limitada con los síntomas.
La EPOC es una enfermedad que empeora gradualmente con el tiempo, independientemente del tratamiento. Si bien los medicamentos pueden aliviar los síntomas y mejorar la calidad de vida, no existe una cura para la enfermedad.
Epidemiología y Carga de la EPOC
La EPOC representa un problema de salud pública significativo debido a su alta prevalencia y su impacto en la morbimortalidad, afectando considerablemente la calidad de vida de las personas. Informes internacionales señalan que la falta de reconocimiento y el diagnóstico insuficiente de la EPOC afectan la precisión de los datos de mortalidad, apareciendo frecuentemente como causa contribuyente o siendo omitida en los certificados de defunción. Se estima que el subdiagnóstico de EPOC alcanza un alarmante 89%, con un error diagnóstico del 64%.
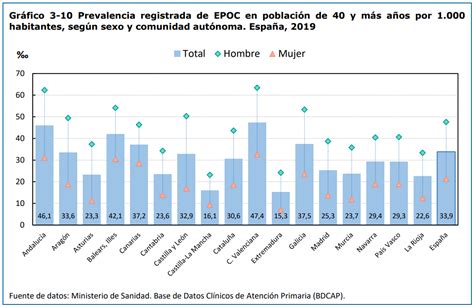
El Estudio de la Carga Global de Enfermedad proyecta que la EPOC, que ocupaba el sexto lugar como causa de muerte en 1990, ascenderá al cuarto lugar en 2030. La prevalencia global de EPOC se estima en un 11.7% según estudios poblacionales. En América Latina, el Proyecto Latinoamericano de Investigación en Obstrucción Pulmonar (PLATINO) estimó una tasa ajustada del 14.5% en la población mayor de 40 años en Santiago, Chile. A nivel nacional, las enfermedades del sistema respiratorio son la octava causa de muerte específica, y Chile presenta tasas de mortalidad por enfermedades respiratorias superiores a la mayoría de los países de la OCDE. Aproximadamente una de cada diez muertes en Chile se debe a causas respiratorias, manteniéndose estable en el último decenio y situándose como la tercera causa general de muerte en 2017.
Factores de Riesgo de la EPOC
El principal factor de riesgo de la EPOC es el tabaquismo, responsable del 85-90% de los casos. Millones de personas fallecen anualmente a causa del tabaco, tanto por consumo directo como por exposición involuntaria al humo. En Chile, el tabaquismo se atribuye al 18.3% de las muertes. A pesar de un descenso en la prevalencia de tabaquismo activo en Chile, esta sigue siendo alta, especialmente en hombres y en personas con mayor nivel educativo.
La exposición pasiva al tabaco también es un factor relevante, afectando al 15.2% de los hogares y al 20.3% en lugares de trabajo y estudio. Otros factores de riesgo incluyen exposiciones ocupacionales a polvos orgánicos e inorgánicos, contaminación intradomiciliaria y factores genéticos, como el déficit de alfa-1-antitripsina, cuya sospecha debe recaer en personas con antecedentes familiares o diagnóstico de EPOC en adultos jóvenes (menores de 45 años).
Tratamiento y Manejo de la EPOC
El tratamiento de la EPOC debe ser adaptado a las características individuales de cada persona, considerando su tolerancia, acceso y evolución, con el objetivo de ofrecer la terapia más personalizada posible. Las intervenciones terapéuticas se centran en el manejo de los síntomas y la prevención de exacerbaciones.
Tratamiento No Farmacológico
- Abandono del hábito tabáquico: Es la medida más importante en cualquier fase de la enfermedad, demostrando una menor progresión del VEF1 y menos síntomas respiratorios tras su cese.
- Vacunación antigripal anual: Reduce la gravedad de las exacerbaciones y las hospitalizaciones por neumonía y gripe en la población anciana con EPOC.
- Vacunación anti-neumocócica: Indicada para prevenir enfermedades neumocócicas, confiere protección durante al menos 9 años.
- Rehabilitación respiratoria: Incluye educación del paciente, fisioterapia respiratoria, soporte psicosocial y entrenamiento muscular.
- Tratamiento de las alteraciones nutricionales: Se recomienda una dieta equilibrada, con adecuados requerimientos proteicos y aporte hídrico para favorecer la eliminación de secreciones.
Tratamiento Farmacológico
El tratamiento farmacológico se basa principalmente en broncodilatadores, que relajan el músculo liso de las vías respiratorias, mejorando el flujo espiratorio, disminuyendo la disnea y aumentando la tolerancia al esfuerzo. Se prefieren por vía inhalatoria para minimizar efectos secundarios sistémicos.
- Broncodilatadores de acción corta: Utilizados a demanda para aliviar la disnea en pacientes con EPOC leve.
- Broncodilatadores de acción prolongada: Indicados cuando los síntomas no se controlan con los de acción corta o en estadios moderados de la enfermedad. Incluyen agonistas beta-2 y anticolinérgicos.
- Combinaciones de fármacos: La combinación de un simpaticomimético con un anticolinérgico es una pauta de mantenimiento eficaz.
- Corticoides inhalados: Se reservan para pacientes con EPOC grave, exacerbaciones frecuentes o aquellos con características de asma coexistente, siempre en combinación con un beta-2 agonista de acción larga.
- Terapia triple: Combinación de beta-2 agonistas de acción prolongada, anticolinérgicos y corticoides inhalados, indicada para pacientes que persisten sintomáticos o con exacerbaciones frecuentes.
- Metilxantinas y Roflumilast: Su uso se considera en casos especiales, por su perfil de toxicidad e interacciones, o en pacientes con EPOC grave y exacerbaciones frecuentes, respectivamente.
En casos de EPOC avanzada, puede ser necesario el tratamiento con oxigenoterapia, que consiste en la administración de oxígeno al paciente. La realización de ejercicio físico, dentro de las posibilidades de cada paciente, y una alimentación completa y saludable son fundamentales para mejorar la calidad de vida y contrarrestar la pérdida de peso, uno de los síntomas de mal pronóstico.
EPOC ¿Cómo vivir con esta enfermedad?
EPOC en Adultos Mayores
La EPOC es una enfermedad prevalente en la población geriátrica, presentando cifras elevadas que a menudo se diagnostican en etapas de control y seguimiento. En la atención primaria, el médico de familia juega un rol crucial en mantener la enfermedad estable y mejorar la calidad de vida, prestando atención a los síntomas de estadios avanzados, el impacto en la vida cotidiana y el soporte familiar y social.
La edad avanzada es un factor asociado a mayor mortalidad y aparición de complicaciones, lo que exige una vigilancia constante para una posible hospitalización. En España, la EPOC afecta a un porcentaje significativo de la población entre 70 y 80 años, siendo más difícil de detectar debido a la presencia de otras patologías concomitantes (comorbilidad) como asma, insuficiencia cardíaca o cáncer de pulmón, lo que puede retrasar el diagnóstico y tratamiento.
El tratamiento en adultos mayores con EPOC no difiere sustancialmente del utilizado en adultos jóvenes, pero requiere adaptaciones debido a la elevada comorbilidad, el uso de múltiples medicamentos (polifarmacia) y la necesidad de ajustar el uso de dispositivos de inhalación. La presencia de exacerbaciones, la inactividad, la inflamación sistémica y la disnea contribuyen a la disminución de la actividad física y la pérdida de funcionalidad.
Si bien la EPOC es una enfermedad progresiva, el abandono del tabaquismo, la vacunación, el tratamiento farmacológico adecuado y las medidas de soporte como la rehabilitación respiratoria y una nutrición óptima son esenciales para mejorar la calidad de vida y el pronóstico de los adultos mayores afectados por esta patología.
