La neumonía adquirida en la comunidad (NAC) es una infección aguda que afecta a las unidades alveolares del parénquima pulmonar. Sus síntomas pueden iniciarse en la comunidad o incluso en las primeras 48 horas de hospitalización. Esta condición es una de las principales causas de morbilidad en todo el mundo y la segunda causa más frecuente de internación hospitalaria. Puede presentarse con formas leves, caracterizadas por fiebre y tos productiva, y formas graves. La neumonía grave adquirida en la comunidad es frecuentemente una enfermedad multisistémica que puede evolucionar con fallo multiorgánico.
Epidemiología y Características de la Neumonía Adquirida en la Comunidad (NAC)
La incidencia de hospitalización por neumonía adquirida en la comunidad varía considerablemente según la localización geográfica analizada, la metodología del estudio epidemiológico, la definición de caso utilizada y las características de la población estudiada. Por ejemplo, estudios recientes estimaron la incidencia de hospitalización por NAC en los Estados Unidos.
Griffon et al. identificaron una incidencia anual de hospitalizaciones por neumonía adquirida en la comunidad, por cada 1000 adultos, de 1,2 entre 65 y 74 años; de 2,39 entre 75 y 84 años; y de 4,39 para los individuos con edad mayor o igual a 85 años en el período de 2007 a 2009. Asimismo, observaron una mayor incidencia de enfermedad grave en edades más avanzadas. También en un estudio portugués, realizado en el período de 2000 a 2009, Froes et al. reportaron una tasa de hospitalización por neumonía adquirida en la comunidad de 3,61 por 1000 individuos adultos, con una importante elevación de 13,3 por 1000 en el rango de edad mayor o igual a 65 años. En Brasil, la neumonía adquirida en la comunidad es la principal causa de hospitalización en el Sistema Único de Salud.
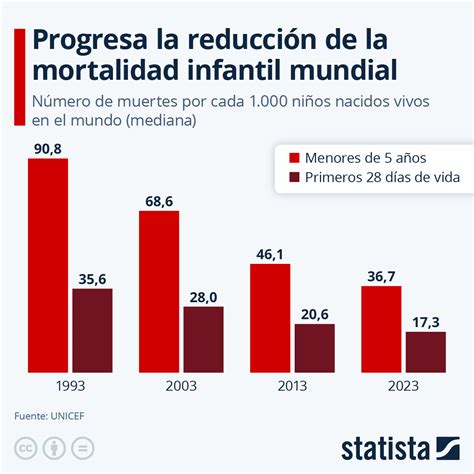
Mortalidad General por Neumonía en Chile (2000-2016)
Un estudio epidemiológico tuvo como objetivo analizar y modelar los cambios en la tendencia de la mortalidad por neumonía en la población mayor de 15 años de Chile, entre los años 2000 y 2016. Este estudio se basó en información de bases de datos públicas de estadísticas vitales del Departamento de Estadística e Información en Salud (DEIS) y del Instituto Nacional de Estadística (INE) del Ministerio de Salud (MINSAL) de Chile. Los casos fueron identificados por los códigos CIE-10 J12-J18. Se calculó la tasa de mortalidad estandarizada por edad, según sexo y grupo etario. Se utilizó el análisis de regresión Joinpoint para modelar la mortalidad y estimar el porcentaje de cambio anual (CPA) en las tasas e identificar cambios significativos en las tendencias.
Durante el período de estudio, la tasa de mortalidad por neumonía en Chile disminuyó significativamente en un 61,9%, desde 56,3 muertes por 100.000 habitantes el año 2000 a 21,7 muertes por 100.000 habitantes en el año 2016, con un CPA de -4,2% (p < 0,05). Es importante destacar que el 90% de los fallecidos tenían más de 65 años. Las tasas de mortalidad por neumonía en Chile en mayores de 15 años muestran una tendencia a la disminución sostenida significativa en el período comprendido entre los años 2000 y 2016.
Particularidades de la Neumonía Adquirida en la Comunidad en el Anciano
Es clásica en la bibliografía médica la relación existente entre la neumonía y la edad avanzada, y es de esperar que su incidencia aumente conforme se incrementa el segmento poblacional de ancianos. Aunque el pronóstico de la neumonía depende, sobre todo, de la presencia de enfermedades previas y del microorganismo que la causa, en general, la necesidad de ingreso hospitalario y la mortalidad son más altas en los ancianos. La frecuencia de este trastorno en pacientes mayores de 75 años es 10 veces mayor que en los menores de 65.
El riesgo de neumonía en las personas añosas refleja la influencia de los cambios relacionados con la edad sobre la estructura o la función de los sistemas respiratorio e inmunológico. Con el paso del tiempo, la elasticidad pulmonar y la fuerza de los músculos respiratorios son menores, la capacidad residual funcional disminuye y aumenta el atrapamiento aéreo. Además, por deficiencia en la depuración mucociliar, se producen cambios en la naturaleza y la distribución de las secreciones y en el reflejo de la tos. Por estas razones, los ancianos son menos capaces de eliminar los microorganismos de las vías respiratorias. La desnutrición, por problemas sociales, digestivos y otros asociados con el envejecimiento, afecta a un porcentaje significativo de ancianos e influye en el pronóstico y evolución de la NAC. Además, ocurren cambios por el envejecimiento inmunitario y aumenta la prevalencia de enfermedades como la varicela zóster, la tuberculosis, la listeriosis y otras, que sugieren alteración de la función de las células T.
Independientemente de la importancia de los cambios estructurales, funcionales e inmunitarios asociados a la edad, el principal factor del cual dependen tanto el riesgo como la evolución de la neumonía en los ancianos son las enfermedades concomitantes. Estas producen cambios significativos en los mecanismos de defensa locales, en la inmunidad humoral y/o celular, y en la función y/o el número de macrófagos y neutrófilos que facilitan las infecciones. En un estudio, las enfermedades concomitantes fueron más frecuentes en los ancianos; no obstante, la única que alcanzó significación estadística fue la insuficiencia cardíaca. Este trastorno, muy común en los ancianos, produce alteración crónica del drenaje linfático y edema en el pulmón que predispone a la colonización bacteriana y al posterior desarrollo de neumonías.
Se ha sugerido que los retrasos entre el diagnóstico y el inicio del tratamiento correcto influyen en la tasa de mortalidad y que el diagnóstico temprano brinda la mejor oportunidad para evitar la morbimortalidad en este segmento de la población. Debido a los cambios respiratorios propios del envejecimiento y las enfermedades crónicas asociadas, como la diabetes mellitus, la insuficiencia renal crónica, la enfermedad pulmonar obstructiva crónica (EPOC), la insuficiencia cardíaca congestiva, las neoplasias y los accidentes cerebrovasculares con secuelas, los ancianos tienen una mayor mortalidad dentro de las primeras horas del ingreso.
Estudio Comparativo: Ancianos vs. Adultos Más Jóvenes
Un estudio prospectivo observacional, realizado en la unidad de agudos de un hospital terciario, tuvo como objetivo estudiar la forma de presentación de la NAC en el anciano en relación con la población adulta más joven. Se analizaron 208 ingresos sucesivos por NAC, recolectando datos sobre comorbilidad, forma de comienzo, tipo y número de fracasos orgánicos, imágenes radiológicas, determinaciones bioquímicas y microbiológicas, y mortalidad. Para el análisis de datos, los pacientes se dividieron en dos grupos: jóvenes (edad < 65 años) y ancianos (edad ≥ 65 años), con el objetivo de establecer comparaciones.
En el período estudiado se internaron por NAC 208 pacientes. La edad promedio fue de 60,1 ± 17,7 años, y el 59% eran varones. De los 208 enfermos, 105 (50,5%) tenían menos de 65 años (grupo de jóvenes) y 103 (49,5%) tenían 65 años o más (grupo de ancianos). La edad promedio en el primer grupo fue de 47,3 ± 13,4 años y en el segundo, de 74,9 ± 7,9 años.
Diferencias en Presentación Clínica y Comorbilidades
Se hallaron diferencias estadísticamente significativas entre ambos grupos en varias características. La insuficiencia cardíaca fue significativamente mayor en el grupo de ancianos (2,9% en jóvenes vs. 18,4% en ancianos; p < 0,001). Los síntomas clásicos como la fiebre (99,5% en jóvenes vs. 75,7% en ancianos; p < 0,01) y el dolor torácico fueron menos frecuentes en los ancianos. Por el contrario, la confusión (9,5% en jóvenes vs. 41,7% en ancianos; p < 0,001) fue significativamente más frecuente en el grupo de ancianos, con cierta tendencia a haber más pacientes con disnea y taquipnea, aunque sin alcanzar significación estadística. Esto respalda la idea de que la NAC en el anciano se manifiesta de forma atípica o sin los síntomas y signos que habitualmente acompañan a las infecciones del tracto respiratorio bajo. El fracaso neurológico también fue más común en ancianos (8 vs. 26 pacientes; p < 0,001), al igual que el número total de fracasos orgánicos (0,90 ± 1,26 en jóvenes vs. 1,24 ± 1,20 en ancianos; p < 0,01).
La albúmina fue el único parámetro bioquímico que mostró un comportamiento diferente entre grupos de edad, siendo significativamente más bajo en el grupo de ancianos (3,37 ± 0,55 mg/dl en jóvenes vs. 3,06 ± 0,51 mg/dl en ancianos; p < 0,001). Respecto a los hallazgos radiológicos, hubo una tendencia a que se presentaran más formas multilobares y menos intersticiales en el grupo de ancianos.
Mortalidad y Etiología Microbiana en Ancianos
En cuanto a la mortalidad, no hubo diferencias estadísticamente significativas: 18 casos en el grupo de jóvenes (17,1%) frente a 24 en el grupo de ancianos (23,3%) (p = 0,26).
El examen de esputo se realizó en 21 pacientes del grupo de jóvenes y en 23 del grupo de ancianos, resultando estos últimos no específicos o negativos. Solamente se obtuvo hemocultivo positivo en el 12,9% de los casos. Los datos microbiológicos mostraron que Streptococcus pneumoniae fue el microorganismo aislado con mayor frecuencia en los jóvenes, mientras que en los ancianos predominaron los bacilos gramnegativos. La identificación precoz del patógeno causante de la neumonía grave adquirida en la comunidad es un paso importante en el diagnóstico etiológico, puesto que permite una mejor adecuación de la terapia antimicrobiana y da lugar a un mejor resultado clínico. Sin embargo, los métodos tradicionales utilizados en el diagnóstico microbiológico solo son capaces de identificar a los patógenos entre el 30 y 40% de los casos de neumonía adquirida en la comunidad.
Diagnóstico y Escalas Pronósticas de Gravedad en NAC
Se ha sugerido que el diagnóstico temprano brinda la mejor oportunidad para evitar la morbimortalidad en la población anciana. A lo largo de los años, se han desarrollado y validado algunas escalas pronósticas de gravedad en la evaluación clínica de neumonía adquirida en la comunidad, con la finalidad de identificar a los pacientes que deben ser hospitalizados y admitidos inmediatamente en las unidades de cuidados intensivos, e iniciarse el tratamiento antimicrobiano apropiado.
Escalas Pronósticas Comúnmente Usadas
Múltiples escalas pronósticas de gravedad se han validado y se utilizan en la evaluación clínica inicial para decidir si tratar la neumonía adquirida en la comunidad en el ámbito ambulatorio o en el hospitalario. Sin embargo, la mayoría aún falla en predecir la necesidad de admisión en la unidad de cuidados intensivos.
La identificación del entorno más apropiado para el tratamiento clínico del paciente con neumonía grave adquirida en la comunidad es una importante variable que debe evaluarse mediante escalas pronósticas de gravedad. Las escalas pronósticas de gravedad más utilizadas en la práctica clínica para la evaluación de la neumonía adquirida en la comunidad son el Índice de Gravedad de la Neumonía (PSI) y el CURB-65 (acrónimo en inglés para confusión: calificación menor a 8 en la prueba mental abreviada; urea: mayor a 43 miligramos por decilitro o nitrógeno ureico en sangre mayor a 7 milimol; respiración: frecuencia mayor a 30 respiraciones por minuto; presión sanguínea: sistólica menor a 90 milímetros de mercurio o diastólica menor o igual a 60 milímetros de mercurio; y edad igual o superior a 65 años). Ambas herramientas funcionan bien para predecir la mortalidad a 30 días, pero son poco útiles para identificar la neumonía grave adquirida en la comunidad que requiere ingreso en la unidad de cuidados intensivos.
Se han propuesto otras escalas pronósticas como IDSA/ATS 2007, criterios menores de la IDSA/ATS simplificados, SMART-COP (presión sanguínea sistólica inferior a 90 milímetros de mercurio; afectación multilobar; albúmina menor a 3,5 gramos por decilitro; frecuencia respiratoria ajustada por la edad; taquicardia menor o igual a 125; confusión; oxigenación ajustada por edad; pH menor a 7,35), SCAP (Severe Community Acquired Pneumonia), y más dirigidas a identificar la existencia de disfunciones orgánicas en pacientes con neumonía adquirida en la comunidad. Recientemente se ha demostrado que los criterios diagnósticos de Sepsis-3, representados por el q-SOFA (frecuencia respiratoria mayor o igual a 22 incursiones respiratorias por minuto, estado mental alterado y presión arterial sistólica menor o igual a 100 milímetros de mercurio), también pueden auxiliar en la identificación de los pacientes con neumonía adquirida en la comunidad grave atendidos en urgencias.
NEUMONÍA ADQUIRIDA EN LA COMUNIDAD CURB -65 (FISIOPATOLOGÍA PARTE 3)| GuiaMed
Identificación Etiológica del Patógeno
La mortalidad hospitalaria por neumonía grave adquirida en la comunidad es elevada, oscilando entre el 25% y más del 50%. El retraso en la admisión en la unidad de cuidados intensivos se presenta como uno de los factores de peor pronóstico y mayor mortalidad intrahospitalaria. La identificación precoz del patógeno causante de la neumonía grave adquirida en la comunidad es un paso importante en el diagnóstico etiológico, puesto que permite una mejor adecuación de la terapia antimicrobiana y da lugar a un mejor resultado clínico. Sin embargo, los métodos tradicionales utilizados en el diagnóstico microbiológico solo son capaces de identificar a los patógenos entre el 30 y 40% de los casos de neumonía adquirida en la comunidad.
Cillóniz et al. demostraron que los hemocultivos presentan una baja sensibilidad diagnóstica, con una tasa de detección bacteriana estimada entre el 5 y el 15%. Cuando son positivos presentan un importante valor clínico, ya que ayudan a dirigir la terapia antimicrobiana. La presencia de un menor tiempo en la posibilidad de hemocultivos (inferior a 10 horas) se considera un factor de riesgo independiente para la necesidad de ventilación mecánica invasiva, mayor tiempo de permanencia hospitalaria, mayor mortalidad intrahospitalaria y mayor mortalidad a 30 días.
Pese a que las técnicas de diagnóstico molecular basadas en la reacción en cadena de la polimerasa (PCR) han mejorado las tasas de diagnóstico para algunos virus y bacterias más comúnmente relacionados con la etiología de la neumonía adquirida en la comunidad; el valor diagnóstico de estas técnicas sigue restringido a un bajo número de agentes microbianos. Recientemente, la técnica de secuenciamiento metagenómico de próxima generación se ha convertido en una potente y prometedora herramienta diagnóstica en la identificación de microorganismos responsables de la etiología de enfermedades infecciosas, cuyos resultados no se ven afectados por el uso previo de antibioticoterapia. Se han publicado estudios científicos sobre la utilización de secuenciamiento metagenómico de próxima generación en material obtenido de lavado broncoalveolar, en la identificación del microorganismo causante de la neumonía grave adquirida en la comunidad. Sin embargo, la implementación de estas nuevas técnicas diagnósticas en la práctica clínica es parcialmente difícil; en parte debido a su elevado coste y en parte, por la falta de estandarización de estas pruebas.
En la publicación de 2019, la IDSA/ATS a través de la guía para el diagnóstico y tratamiento de la neumonía adquirida en la comunidad en adultos, sugirió que el diagnóstico etiológico debe obtenerse mediante técnicas de tinción utilizando la técnica de Gram y cultivos de muestras obtenidas de las vías respiratorias inferiores, hemocultivos, investigación de la presencia de antígenos urinarios para Legionella y neumococo.
Etiología Microbiana y Factores de Riesgo en NAC Grave
Aunque no exista un consenso mundial sobre la definición de neumonía grave adquirida en la comunidad, los criterios actualmente aceptados se basan en guías de práctica clínica internacionales, como las de la Sociedad de Enfermedades Infecciosas de América y de la Sociedad Torácica Americana (IDSA/ATS), publicadas en 2007 y actualizadas en 2019.
La etiología microbiana de la neumonía grave adquirida en la comunidad no siempre es evidente en la práctica clínica, y los distintos estudios muestran resultados variables. El Streptococcus pneumoniae es el patógeno más comúnmente asociado a la neumonía bacteriana adquirida en la comunidad, independientemente de la edad o las comorbilidades. Aunque se ha observado un aumento de la incidencia de cepas de Streptococcus pneumoniae resistentes a los antimicrobianos, Gattarello et al. reportaron una disminución de la mortalidad intrahospitalaria en pacientes internados en la unidad de cuidados intensivos con diagnóstico de neumonía neumocócica grave adquirida en la comunidad, posiblemente debido al inicio precoz de los antimicrobianos y a la terapia combinada. Por otro lado, en un estudio de cohorte retrospectivo de pacientes diagnosticados de neumonía grave adquirida en comunidad, Valles et al. identificaron al Streptococcus pneumoniae como el patógeno más frecuente, con una incidencia total del 41,6% y superior al 80% cuando se consideraran conjuntamente todas las causas de bacteriemia.
La implementación de la técnica de reacción en cadena de la polimerasa (PCR) ha permitido identificar la implicación de los virus respiratorios en la etiología de la neumonía adquirida en la comunidad, especialmente el influenzavirus y el rinovirus, y más recientemente, la implicación pandémica del virus SARS-CoV-2 (COVID-19) como causa de neumonía grave adquirida en la comunidad. Las infecciones de las vías aéreas inferiores son una de las principales causas de morbilidad en todo el mundo.
Pese a que las infecciones virales respiratorias sean consideradas una de las principales causas de neumonía grave adquirida en la comunidad, Qhah et al. observaron que entre los pacientes con coinfección bacteriana había un mayor riesgo de mortalidad intrahospitalaria. Varios mecanismos virales, como la rotura de la pared epitelial bronquial, la regulación positiva de las proteínas de adhesión celular o la desregulación del sistema inmunológico, pueden facilitar la infección bacteriana concomitante. Este sinergismo puede explicar el peor pronóstico de los pacientes con neumonía grave adquirida en la comunidad causada por coinfección vírico-bacteriana, principalmente entre virus influenza y Streptococcus pneumoniae.
Los patógenos atípicos más frecuentemente asociados como causantes de la neumonía grave adquirida en la comunidad son Legionella pneumophila y Mycoplasma pneumoniae; la prevalencia de Chlamydia pneumoniae como causa de neumonía grave adquirida en la comunidad es inferior al 1%, según estudios recientes. Mientras que el Mycoplasma pneumoniae produce, en la mayor parte de las veces, una enfermedad leve y autolimitada, la Legionella pneumophila puede ser causa de la neumonía grave adquirida en la comunidad.
Las Pseudomonas aeruginosa, las enterobacterias productoras de β-lactamasa de espectro amplio y el Staphylococcus aureus resistente a la meticilina forman otro importante grupo de patógenos causantes de la neumonía grave adquirida en la comunidad. Este grupo bacteriano es responsable por aproximadamente el 6% de los pacientes con neumonía adquirida en la comunidad, admitidos para recibir tratamiento en ambiente intrahospitalario.
Principios del Tratamiento Antimicrobiano y Prevención
De acuerdo a las guías IDSA/ATS para el manejo clínico de las reacciones de neumonía adquirida en la comunidad en individuos adultos inmunocompetentes, publicadas en 2019, la terapia antimicrobiana de elección dependerá del lugar donde se vaya a realizar el tratamiento, ya sea en el ambiente intrahospitalario o ambulatorio. Una vez que se diagnostique la neumonía grave adquirida en la comunidad y sean colectadas las muestras para cultivos, los antimicrobianos deben iniciarse de inmediato con el objetivo de reducir la progresión de la enfermedad y mejorar el pronóstico con una disminución de la mortalidad intrahospitalaria. La guía de la Sociedad Torácica Americana para el tratamiento de la neumonía adquirida en la comunidad en adultos, recomienda que el antibiótico sea administrado en las primeras cuatro horas luego del diagnóstico.
Cabe resaltar que, en publicación de 2019, la IDSA/ATS ha recomendado el abandono del término “neumonía asociada a la asistencia sanitaria”, utilizado en la publicación de 2007. El objetivo de este cambio de nominación es evitar la utilización excesiva de terapia empírica basada en antimicrobianos de amplio espectro, puesto que los estudios clínicos no evidenciaron un aumento de la incidencia de bacterias resistentes a los antibióticos en esta población. Durante la decisión para el uso del antimicrobiano más apropiado para el tratamiento grave por reacción en cadena de la polimerasa grave, todos los pacientes deberán ser evaluados para detectar la presencia de factores de riesgo de bacterias resistentes a los antibióticos. Actualmente, los factores de riesgo individuales más importantes para la infección respiratoria por Staphylococcus aureus resistente a la meticilina y Pseudomonas aeruginosa son el aislamiento previo de estos microorganismos.

tags: #a #disminuido #la #mortalidad #por #nac